Сколиоз
Сколиоз – это стойкое искривление позвоночника вбок относительно своей оси (во фронтальной плоскости). В процесс вовлекаются все отделы позвоночника, потому к боковому искривлению в последующем присоединяется искривление в переднезаднем направлении и скручивание позвоночника. По мере прогрессирования сколиоза возникает вторичная деформация грудной клетки и таза, сопровождающаяся нарушением функции сердца, легких и тазовых органов. Патология диагностируется по данным осмотра и рентгенографии. Лечение может быть как консервативным, так и оперативным.
Общие сведения
Сколиоз – это сложная стойкая деформация позвоночника, сопровождающаяся, в первую очередь, искривлением в боковой плоскости с последующим скручиванием позвонков и усилением физиологических изгибов позвоночника. При прогрессировании сколиоза развивается деформация грудной клетки и костей таза с сопутствующим нарушением функции органов грудной полости и тазовых органов.
Самыми опасными периодами в отношении развития и прогрессирования сколиоза являются этапы интенсивного роста: от 4 до 6 лет лет и от 10 до 14 лет. При этом следует быть особенно внимательными к здоровью ребенка на этапе полового созревания, которое у мальчиков происходит в 11-14 лет, а у девочек в 10-13 лет. Риск усугубления сколиотической деформации увеличивается в тех случаях, когда к началу этих периодов у ребенка уже есть рентгенологически подтвержденная первая степень сколиоза (до 10 градусов).
Сколиоз не следует путать с обычным нарушением осанки. Нарушение осанки можно исправить с помощью обычных физических упражнений, обучения правильной посадке за столом и других подобных мероприятий. Сколиоз же требует специального комплексного систематического лечения в течение всего периода роста пациента.
Сколиоз
Причины сколиоза
Патология относится к группе деформаций, возникающих в период роста (то есть, в детстве и юности). На первом месте по распространенности с большим отрывом находится идиопатический сколиоз – то есть, сколиоз с неустановленной причиной. Он составляет около 80% от общего числа случаев. При этом девочки болеют сколиозом в 4-7 раз чаще мальчиков. В оставшихся 20% случаев наиболее часто выявляется сколиоз вследствие врожденных деформаций позвоночника, обменных нарушений, заболеваний соединительной ткани, тяжелых травм и ампутаций конечностей, а также значительной разницы в длине ног.
Классификация
В вертебрологии, травматологии и ортопедии существует несколько классификаций сколиоза. Можно выделить две большие группы: структурный сколиоз и неструктурный сколиоз. В отличие от структурного, при неструктурном наблюдается обычное боковое искривление позвоночника, не сопровождающееся стойкой патологической ротацией позвонков.
С учетом причин развития неструктурные сколиозы делятся на:
- Осаночные сколиозы – возникшие вследствие нарушения осанки, исчезающие при наклонах кпереди и проведении рентгенографии в лежачем положении.
- Рефлекторные сколиозы – обусловленные вынужденной позой пациента при болевом синдроме.
- Компенсаторные сколиозы – возникшие вследствие укорочения нижней конечности.
- Истерические сколиозы – имеют психологическую природу, встречаются крайне редко.
Структурные сколиозы также подразделяются на несколько групп с учетом этиологического фактора:
- Травматические – обусловленные травмами опорно-двигательного аппарата.
- Рубцовые – возникшие вследствие грубых рубцовых деформаций мягких тканей.
- Миопатические – обусловленные болезнями мышечной системы, например, миопатией или прогрессирующей мышечной дистрофией.
- Нейрогенные – возникающие при нейрофиброматозе, сирингомиелии, полиомиелите и т. д.
- Метаболические – обусловленные нарушениями обмена и нехваткой определенных веществ в организме, могут развиваться, например, при рахите.
- Остеопатические – возникшие вследствие врожденной аномалии развития позвоночника.
- Идиопатические – причину развития выявить невозможно. Такой диагноз выставляется после исключения остальных причин возникновения сколиоза.
С учетом времени возникновения идиопатические сколиозы делятся на:
- Инфантильные – развившиеся в 1-2 годы жизни.
- Ювенильные – возникшие между 4-6 годами жизни.
- Подростковые (адолесцентные) – появившиеся между 10 и 14 годами жизни.
По форме искривления все сколиозы делятся на три группы: C-образные (один боковой изгиб), S-образные (два боковых изгиба) и Z-образные (три боковых изгиба). Последний вариант встречается крайне редко.
С учетом места расположения искривления позвоночника выделяют:
- Шейно-грудные (с вершиной искривления на уровне III-IV грудных позвонков).
- Грудные (с вершиной искривления на уровне VIII-IX грудных позвонков).
- Грудо-поясничные (с вершиной искривления на уровне XI-XII грудных позвонков).
- Поясничные (с вершиной искривления на уровне I-II поясничных позвонков).
- Пояснично-крестцовые (с вершиной искривления на уровне V поясничного и I-II крестцовых позвонков).
И, наконец, с учетом течения различают прогрессирующий и непрогрессирующий сколиозы.
КТ ОГК. Выраженная левосторонняя сколиотическая деформация грудо-поясничного перехода.
Симптомы сколиоза
На начальных стадиях патология протекает бессимптомно, поэтому следует обращать внимание на следующие признаки: одно плечо находится выше другого; когда ребенок стоит, прижав руки к бокам, расстояние между рукой и талией различается с двух сторон; лопатки расположены несимметрично – на вогнутой стороне лопатка находится ближе к позвоночнику, ее угол выпирает; при наклоне кпереди становится заметным искривление позвоночника.
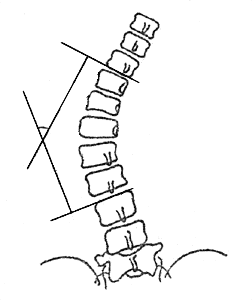
Классификация сколиозов, разработанная Чаклиным и использующаяся на территории России, была составлена с учетом как клинических, так и рентгенологических признаков, поэтому на нее можно ориентироваться при выявлении симптомов заболевания. Она включает в себя 4 степени:
- 1 степень – угол до 10 градусов. Определяются следующие клинические и рентгенологические признаки: сутуловатость, опущенная голова, асимметричная талия, разная высота надплечий. На рентгеновских снимках – легкая тенденция к торсии позвонков.
- 2 степень – угол от 11 до 25 градусов. Выявляется кривизна позвоночника, не исчезающая при смене положения тела. Половина таза на стороне искривления опущена, треугольник талии и контуры шеи асимиетричны, в грудном отделе на стороне искривления имеется выпячивание, в поясничном – мышечный валик. На рентгенограмме – торсия позвонков.
- 3 степень – угол от 26 до 50 градусов. В дополнение ко всем признакам сколиоза, характерным для 2 степени, становятся заметными выпирающие передние реберные дуги и четко очерченный реберный горб. Мышцы живота ослаблены. Наблюдаются мышечные контрактуры и западание ребер. На рентгеновских снимках – резко выраженная торсия позвонков.
- 4 степень – угол более 50 градусов. Резкая деформация позвоночника, все выше перечисленные признаки усилены. Значительное растяжение мышц в области искривления, реберный горб, западание ребер в зоне вогнутости.
Диагностика
Физикальное обследование
При выявлении симптомов сколиоза следует обратиться к детскому ортопеду, чтобы он провел детальное обследование и при подтверждении диагноза назначил соответствующее лечение. Обследование пациента, страдающего сколиозом, в условиях мед. учреждения включает в себя подробный осмотр в положении стоя, сидя и лежа для выявления перечисленных выше признаков.
В положении стоя проводится измерение длины нижних конечностей, определяется подвижность голеностопного, коленного и тазобедренного суставов, измеряется кифоз, оценивается подвижность поясничного отдела позвоночника и симметричность треугольников талии, определяется положение надплечий и лопаток. Также производится осмотр грудной клетки, области живота, таза и поясницы. Оценивается мышечный тонус, выявляются мышечные валики, деформация ребер и т. д. В положении сгибания определяется наличие или отсутствие асимметрии позвоночника.
В положении сидя проводится измерение длины позвоночника и определение степени поясничного лордоза, выявляются боковые искривления позвоночника и отклонения туловища. Производится оценка положения таза вне зависимости от положения нижних конечностей. В положении лежа оценивается изменение искривления дуги позвоночника, исследуются мышцы живота и внутренние органы.
Рентгенография
Основным инструментальным методом диагностики сколиоза позвоночника является рентгенография позвоночника. При подозрении на сколиотическое искривление рентгеновское исследование необходимо проводить не реже 1-2 раз в год. Первичная рентгенограмма может проводиться в положении стоя. В последующем рентгеновские снимки выполняются в двух проекциях в положении лежа с умеренным растягиванием – это дает возможность оценить истинную деформацию.
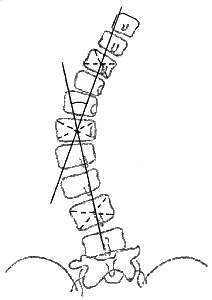
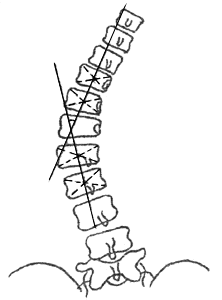
При изучении рентгенограмм больных сколиозом проводится измерение углов искривления с использованием специальной методики, предложенной Коббом. Для того чтобы рассчитать угол искривления, на прямую рентгенограмму наносят две линии, проходящие параллельно замыкательным пластинкам нейтральных (не участвующих в искривлении) позвонков, а затем измеряют угол, образованный этими линиями.
Кроме того, на рентгеновском снимке при сколиозе выявляют следующие особенности:
- Базальные неискривленные позвонки, которые являются основанием для искривленной части позвоночника.
- Кульминационные позвонки, расположенные на самой высокой точке дуги искривления (как основного, так и вторичного, если оно есть).
- Скошенные позвонки, которые находятся в местах перехода между основным искривлением и противоискривлением.
- Промежуточные позвонки, расположенные между скошенными и кульминационными позвонками.
- Нейтральные позвонки – недеформированные позвонки, не участвующие в процессе бокового искривления.
При необходимости выполняют снимки в специальных укладках для измерения торсии (скручивание вдоль оси тела позвонка) и ротации (разворота позвонков друг относительно друга). Торсионный угол также рассчитывается по одной из двух специальных методик: Нэша и Мо или Раймонди.
Рентгенография грудного отдела позвоночника. Левосторонний сколиоз 2-й ст. с углом дуги около 15,8 градусов (по Коббу), с центром на Th9.
Нелучевые инструментальные методы
В периоды быстрого роста исследование позвоночника нужно проводить чаще, поэтому для снижения дозы рентгеновского облучения используются нелучевые безвредные методики, в том числе – трехмерное исследование ультразвуковым или контактным сенсором, светооптическое измерение профиля спины и сколиометрия по Буннеллю.
Возможно также выполнение снимков с малым облучением (с сокращенным временем облучения). Мелкие детали на таких снимках не просматриваются, но по ним можно проводить измерение угла искривления при сколиозе. При необходимости для выявления причины развития сколиоза может также проводиться МРТ позвоночника.
МРТ грудного отдела позвоночника. Выраженная дугообразная сколиотическая деформация грудного отдела позвоночника вправо.
Лечение сколиоза
Пациенты должны наблюдаться у опытного врача-вертебролога или ортопеда, хорошо знакомого с данной патологией. Возможное быстрое прогрессирование и воздействие искривления на состояние внутренних органов требует адекватного лечения, а также, при необходимости – направления к другим специалистам: пульмонологам, кардиологам и т. д. Лечение сколиоза может быть как консервативным, так и оперативным, в зависимости от причины и выраженности патологии, наличия или отсутствия прогрессирования. В любом случае – важно, чтобы оно было комплексным, постоянным, своевременным.
Консервативная терапия
При сколиозах, обусловленных последствиями травмы, укорочениями конечностей и другими подобными факторами необходимо в первую очередь устранить причину. Например – использовать специальные стельки или ортопедическую обувь для компенсации разницы в длине конечностей. При нейрогенных и миопатических сколиозах консервативная терапия, как правило, малоэффективна. Требуется хирургическое лечение.
Консервативное лечение идиопатических сколиозов включает в себя специальную антисколиозную гимнастику и использование корсетов. При угле искривления до 15 градусов в отсутствие ротации показана специализированная гимнастика. При угле искривления 15-20 градусов с сопутствующей ротацией (у пациентов с незавершенным ростом) к гимнастике добавляют корсетотерапию. Использование корсетов возможно как только в ночное время, так и постоянно – в зависимости от рекомендаций врача. Если рост завершился, корсет не нужен.
При прогрессирующем сколиозе с углом более 20-40 градусов показано стационарное лечение в условиях специализированной вертебрологической клиники. Если рост не завершен, рекомендуется постоянное ношение деротирующего корсета (не менее 16 часов в сутки, оптимально – 23 часа в сутки) в сочетании с интенсивной гимнастикой. После завершения роста корсет, как и в предыдущем случае, не требуется.
Хирургическое лечение
При угле более 40-45 градусов, как правило, требуется оперативное лечение. Показания к операции определяются индивидуально и зависят от причины развития сколиоза, возраста пациента, его физического и психологического состояния, вида и локализации деформации, а также эффективности консервативных методов лечения.
Операция при сколиозе представляет собой выпрямление позвоночника до определенного угла с использованием металлических конструкций. При этом подвергшийся оперативному вмешательству отдел позвоночника обездвиживается. Для фиксации позвоночника применяются специальные пластины, стержни, крючки и винты. Для расширения позвонков, придания позвоночнику более правильной формы и улучшения консолидации используются костные трансплантаты в виде вкладышей. Операция по коррекции сколиоза может проводиться трансторакально, дорсально и путем торакофренолюмботомии.
|
Литература 1. Искривление позвоночника. Сколиоз у детей и взрослых/ Амосов В.Н. — 2010 2. Травматология и ортопедия / под ред. Корнилова Н.В. — 2011 3. Заболевания и повреждения позвоночника у детей и подростков / Андрианов В.Л., Баиров Г.И., Садофьева В.И., Райе Р.Э. — 1985 4. Сколиоз и кифоз / Чаклин В.Д., Абальмасова Е.А. — 1973 |
Код МКБ-10 M41 |
Сколиоз — лечение в Москве
Сколиозы у детей
Версия: Клинические протоколы МЗ РК — 2016 (Казахстан)
Категории МКБ:
Врожденная деформация позвоночника (Q67.5), Врожденный сколиоз, вызванный пороком развития кости (Q76.3), Другие врожденные аномалии позвоночника, не связанные со сколиозом (Q76.4), Сколиоз (M41)
Разделы медицины:
Педиатрия, Травматология и ортопедия детская
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «28» июня 2016 года
Протокол № 6
Сколиоз – фиксированное боковое отклонение позвоночника с торсией и деформацией тел позвонков, а также с изменением нервно-мышечной и соединительной ткани [3].
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | |
| Код Название | Код | Название |
|
Q67.5 Врожденная деформация позвоночника Q 76.3 Врожденный сколиоз, вызванный пороком развития кости Q 76,4 Другие врожденные аномалии позвоночника, не связанные со сколиозом М41.0 Инфантильный идиопатический сколиоз. М 41.1 Юношеский идиопатический сколиоз М41.2 Другие идиопатические сколиозы М 41.3 Торакальный сколиоз М41.4 Нервно-мышечный сколиоз М 41.5 Прочие вторичные сколиозы М41.8 Другие формы сколиоза М 41.9 Сколиоз неуточненный Q 76.3 Врожденный сколиоз, вызванный пороком развития кости М 41.1 Юношеский идиопатический сколиоз М 41.9 Сколиоз неуточненный |
81.052 | Спондиллодез грудного и поясничного позвонков, задний доступ, с внутренней фиксацией эндокорректорами |
| 81.39 | Повторный спондиллодез позвоночника, любого отдела и любым методом | |
| 03.7991 | Операции на позвоночнике и спинном мозге с применением нейронавигации | |
| 81.082 | Спондиллодез поясничного и крестцового позвонков, задний доступ, с внутренней фиксацией эндокорректорами | |
| 81.072 | Спондиллодез поясничного и крестцового позвонков, боковой поперечный доступ, с внутренней фиксацией эндокорректорами | |
| 81.04 | Спондиллодез грудного и поясничного позвонков, передний доступ | |
| · Спондиллодез грудного и поясничного позвонков, задний доступ, с применением эндокорректора с динамической системой | ||
| · Спондиллодез грудных и поясничных позвонков, передний доступ + задний доступ, с применением эндокорректора |
Дата пересмотра протокола:
2016 год (пересмотренный с 2010 года)
Пользователи протокола: врачи скорой помощи, врачи общей практики, педиатры, травматологи, ортопеды, детские хирурги, хирурги.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация [3]:
По происхождению бывает:
· Врожденный;
· Приобретенный.
Врожденные сколиозы:
· Диспластический.
Приобретенные сколиозы:
· Статический;
· Рахитический;
· Идиопатический;
· Неврогенный.
По сегменту поражения:
· Шейный;
· Грудной;
· Поясничный;
· Комбинированный.
По направленности вершины основной дуги искривления позвоночника:
· Правосторонний;
· Левосторонний.
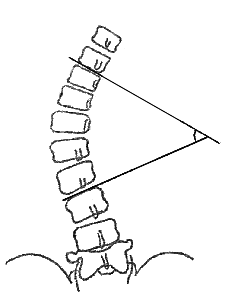
Рентгенологические степени сколиоза по Коббу:
I степень – угол деформации 1 – 100;
II степень – угол деформации 11 – 250;
III степень – угол деформации 26 – 400;
IV степень – угол деформации более 400[3].
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ [1,2,3]
Диагностические критерии:
Жалобы:
· Боли по ходу позвоночника;
· Усталость;
· Слабость;
· Нарушение осанки.
Анамнез:
· При врожденном сколиозе – ребенок болеет с рождения;
· При других видах сколиоза – информация о перенесенных заболеваниях; появление жалоб по ходу роста ребенка.
Физикальное обследование:
При осмотре:
· Нарушение осанки;
· Деформация позвоночника;
· Асимметрия надплечий;
· Асимметрия углов лопаток;
· Асимметрия треугольников талии;
· Асимметрия оси подвздошных костей;
· Реберный горб (при тяжелых степенях).
При пальпации:
· Боли по ходу позвоночника.
Лабораторные исследования: нет.
Инструментальные исследования:
· Рентгенография позвоночника в 2х положениях (при всех формах сколиоза);
· Функциональная рентгенография грудопоясничного отдела позвоночника с наклоном вправо, влево в положении лежа (при идиопатических сколиозах);
· МРТ позвоночника – с целью исключения сирингомиелитических кист, полупозвонков, диастометамиелии, патологии со стороны спинного мозга;
· КТ позвоночника – с целью исключения синостоза тел позвонков, дополнительныхполупозвонков.
Диагностический алгоритм
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ [3]
Диагностические критерии: см. амбулаторный уровень.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень основных диагностических мероприятий:
· Общий анализ крови;
· Общий анализ мочи;
· Рентгенография позвоночника в положении лежа, стоя;
· КТ, МРТ позвоночного столба
· Исследование кала на яйца гельминтов;
· Микрореакция детям старше 12 лет;
· Определение времени свертываемости длительности кровотечения;
· ЭКГ;
· Биохимический анализ крови;
· Определение группы крови и резус-фактора.
Перечень дополнительных диагностических мероприятий: нет.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Сколиозы | Нарушение осанки, наличие реберного горба, ограничение движений. Отрицательная реакция Манту |
Рентгенография: При врожденном сколиозе, наличие дополнительных рудиментарных тел позвонков, или дополнительного ребра, полупозвонка (полупозвонков). При идиопатическом сколиозевыраженнаяторсия позвонков искривление оси позвоночного столба. |
Отсутствие какого – либо из клинико – рентгенологических признаков |
| Болезнь Шойермана — Мау | Наличие травмы позвоночника в анамнезе, кифотическая деформация позвоночника, ограничения движений не бывает. Отрицательная реакция Манту |
Рентгенография: отмечается клиновидное уплощение чаще грудных тел позвонков. |
Отсутствие какого – либо из клинико – рентгенологических признаков |
| Туберкулез позвоночника | Наличие первичного туберкулезного очага, положительная реакция Манту, ограничение движений. |
Рентгенография:В зависимости от стадии заболевания отмечается деструктивные полиморфные нарушения со стороны тел и дужек позвонков. |
Отсутствие какого – либо из клинико – рентгенологических признаков |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Ванкомицин (Vancomycin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Лидокаин (Lidocaine) |
| Линкомицин (Lincomycin) |
| Парацетамол (Paracetamol) |
| Прокаин (Procaine) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтриаксон (Ceftriaxone) |
| Цефуроксим (Cefuroxime) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ [1,2,3]
Тактика лечения [4]: амбулаторному лечению подлежат дети I стадии заболевании.
Немедикаментозное лечение:
· ЛФК;
· массаж;
· обучение плаванию.
Медикаментозное лечение:
Перечень основных лекарственных средств:(имеющих 100% вероятность применения):
Обезболивание ненаркотическими и наркотическими анальгетиками:
· Тримепередин;
· Трамадол;
· Парацетамол;
· Ибупрофен.
Перечень дополнительных лекарственных средств:(менее 100% вероятности применения):
· Кеторолак.
Таблица сравнения препаратов:
Таблица 1. Лекарственные средства, применяемые при сколиозах(за исключением анестезиологического сопровождения):
| № | Препарат, формы выпуска | Дозирование |
Длительность применения |
Уровень доказательности |
| Местноанестезирующие препараты: | ||||
| 1 | Прокаин | Раствор для инъекций — 0,25%,0,5%, 1%, 2%. Не более 15 мг/кг массы тела. Не рекомендуется детям до 12 лет | 1 раз при поступлении пациента в стационар | В(28,30, 32) |
| 2 | Лидокаин | Раствор для инъекций 1% и 2%. Детям при любом виде анестезии общая доза лидокаина не должна превышать 3мг/кг массы тела. Не рекомендуется детям до 12 лет | 1 раз при поступлении пациента в стационар | А (28,29,30, 31, 32) |
| Опиоидные анальгетики | ||||
| 3 | Тримеперидин | Раствор для инъекций 1%, 2%. Детям старше 2 лет – 0,1 – 0,5 мг/кг массы тела. Противопоказано детям до 2-х лет | 1-3 сут. | В(25,27, 29) |
| 4 |
Трамадол |
Раствор для инъекций 50мг/мл. Вводится в/в, в/м, п/к из расчета детям до 12 лет — 1-2мг/кг массы, старше 12 лет — 50-100мг. | 1-3 сут. | А (25,27, 29,31,32) |
| Ненаркотические анальгетики | ||||
| 5 | Парацетамол |
Таблетки 200мг- из расчета 60 мг на 1 кг массы тела, 3-4 раза в сутки. Максимальная суточная доза 1,5 г — 2,0 г. Суппозитории 125, 250 мг: разовая доза 10-15 мг/кг массы тела ребёнка, 2-3 раза в сутки. Суспензия 120 мг/5 мл, для приема внутрь: разовая доза -10-15 мг/кг массы тела, 4 раза в сутки |
1-5 дней | А (32, 35,36) |
| 6 | Ибупрофен | суспензия ибупрофена 100 мг/5мл — 200 мл, для приема внутрь, 7-10 мг/кг массы тела, максимальная суточная доза — 30 мг/кг. | 1-5 дней | А (32, 35,36,37) |
| 7 |
Кеторолак |
Раствор для инъекций 30мг/мл. Детям старше 15 лет вводится в/м 10-30 мг, каждые 6ч. | 1-5 дней | А (25,26,27, 29,31,32) |
Другие виды лечения:
· ЛФК;
· Массаж
Показания для консультации специалистов:
· консультация нейрохирурга – при подозрении на наличие патологии со стороны спинного мозга;
· консультация ЛОР – врача для санации носоглотки, при подозрении патологии ЛОР — органов;
· консультация стоматолога – для санации ротовой полости;
· консультация кардиолога – при изменениях на ЭКГ;
· консультация педиатра – при наличии сопутствующих заболевании педиатрического профиля;
· консультация эндокринолога – при наличии сахарного диабета и зоба;
· консультация невропатолога – для исключения неврологической патологии;
· консультация инфекциониста – при подозрении на вирусные гепатиты, зоонозные или внутриутробные инфекции.
Профилактические мероприятия:
· исключить осевые нагрузки;
· закаливание ребенка;
· правильное питание;
· гигиена сна.
Мониторинг состояния пациента:
| Дата посещения | Диагноз | Манипуляции | Осложнения |
| 04.04.2016 (образец) | Сколиоз (образец) | ЛФК, массаж (образец) | Нет (образец) |
Индикаторы эффективности лечения:
· Уменьшение болевого симптома;
· Восстановление объёма движений в позвоночнике.
· Устранение деформации позвоночника и восстановление баланса туловища .
· Восстановление силы мышц спины, груди и живота, удержание осанки.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ [5]
Диагностические мероприятия:
· Оценка тяжести состояния больного.
Медикаментозное лечение
Обезболивание ненаркотическими и наркотическими анальгетиками:
· Кетопрофен;
· Тримеперидин.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ [3]
Тактика лечения [5]:стационарному лечению подлежат дети 3-4 стадии заболевания.
Немедикаментозное лечение:
Режим в зависимости от тяжести состояния:
· Режим 1 — постельный режим;
· Диета – 15.
Медикаментозное лечение:
Перечень основных лекарственных средств:(имеющих 100% вероятность применения):
Обезболивание ненаркотическими и наркотическими анальгетиками:
· Тримеперидин;
· Трамадол;
· Парацетамол;
· Ибупрофен.
Перечень дополнительных лекарственных средств:
· Кеторолак.
Таблица сравнения препаратов****:
Таблица 2. Лекарственные средства, применяемые при сколиозах(за исключением анестезиологического сопровождения):
| № | Препарат, формы выпуска | Дозирование |
Длительность применения |
Уровень доказательности |
| Местноанестезирующие препараты: | ||||
| 1 | Прокаин | Раствор для инъекций — 0,25%,0,5%, 1%, 2%. Не более 15 мг/кг массы тела. Не рекомендуется детям до 12 лет | 1 раз при поступлении пациента в стационар | В(28,30, 32) |
| 2 | Лидокаин | Раствор для инъекций 1% и 2%. Детям при любом виде анестезии общая доза лидокаина не должна превышать 3мг/кг массы тела. Не рекомендуется детям до 12 лет | 1 раз при поступлении пациента в стационар | А (28,29,30, 31, 32) |
| Опиоидные анальгетики | ||||
| 3 | Тримеперидин | Раствор для инъекций 1%, 2%. Детям старше 2 лет – 0,1 – 0,5 мг/кг массы тела. Противопоказан детям до 2-х лет | 1-3 сут. | В(25,27, 29) |
| 4 |
Трамадол |
Раствор для инъекций 50мг/мл. Вводится в/в, в/м, п/к из расчета детям до 12 лет — 1-2мг/кг массы, старше 12 лет — 50-100мг. | 1-3 сут. | А (25,27, 29,31,32) |
| Ненаркотические анальгетики (НПВС) | ||||
| 5 | Парацетамол |
Таблетки 200мг- из расчета 60 мг на 1 кг массы тела, 3-4 раза в сутки. Максимальная суточная доза 1,5 г — 2,0 г. Суппозитории 125, 250 мг: разовая доза 10-15 мг/кг массы тела ребёнка, 2-3 раза в сутки. Суспензия 120 мг/5 мл, для приема внутрь: разовая доза -10-15 мг/кг массы тела, 4 раза в сутки |
1-5 сут | А (32,35,36) |
| 6 | Ибупрофен | суспензия ибупрофена 100 мг/5мл — 200 мл, для приема внутрь, 7-10 мг/кг массы тела, максимальная суточная доза — 30 мг/кг. |
1-5 сут |
А (32,35,36,37) |
| 7 |
Кеторолак |
Раствор для инъекций 30мг/мл. Детям старше 15 лет вводится в/м 10-30 мг, каждые 6ч. | 1-5 дней | А (25,26,27, 29,31,32) |
Для профилактики послеоперационных осложнений применяются антибактериальные препараты: цефалоспорины, линкозамиды, гликопептиды. Изменение перечня антибиотиков для периоперационной профилактики должно проводиться с учетом микробиологического мониторинга в стационаре.
Таблица сравнения препаратов****:
Таблица 3. Лекарственные средства, применяемые при оперативном лечении сколиозов(за исключением анестезиологического сопровождения):
| № | Препарат, формы выпуска | Дозирование |
Длительность применения |
Уровень доказательности |
| Антибиотики | ||||
| 1 | Цефазолин | 50-100мг/кг, 1 раз за 30-60 мин до разреза кожных покровов. | Для профилактики однократно перед операцией | A (22,23,24, 32,33,34,38) |
| 2 | Цефуроксим | 750мг 1 раз за 30-60 мин до разреза кожных покровов (доза в зависимости от массы тела). С целью лечения послеоперационных осложнений детям с массой тела более 40 кг. — 250-500 мг/сутки каждые 12 часов; детям с массой тела менее 40 кг – 30-100 мг/кг/сутки 3-4 раза, вводится в/м или в/в | Для профилактики – однократно перед операцией, для лечения послеоперационных осложнений – 5-7 суток. | A (22,23,24, 32,33,34,38) |
| 3 | Цефтриаксон | Для профилактики — 1 раз за 30-60 мин до разреза кожных покровов. Вводится не более 10 мг/мин. Детям старше 12 лет – 1-2г каждые 24 часа. Детям до 12 лет – 20-50мг/кг/сутки. | Продолжительность инфузии при однократном введении не менее 60 мин. С целью лечения послеоперационных осложнений — 5-7 сут. | A (22,23,24, 32,33,34,38) |
| 4 | Линкомицин | Внутримышечно, 10 мг/кг/сут, через каждые 12 ч., внутривенное капельное введение в дозе 10-20 мг/кг/сут., в одно или несколько введений при тяжелых инфекциях и детям от 1 месяца и старше | 5-7 сут | В (24,32,33,34, 38) |
| 5 | Ванкомицин | 15 мг/кг/сут., не более 2 г/сут., каждые 8 часов, внутривенно, каждая доза должна вводиться не менее 60 мин. | 5-7 сут | В (24,32,33, 34,38) |
Хирургическое вмешательство: см. приложение 1.
Другие виды лечения:
· ЛФК.
Показания для консультации специалистов:
· консультация нейрохирурга – при подозрении на наличие патологии со стороны спинного мозга;
· консультация ЛОР – врача для санации носоглотки, при подозрении патологии ЛОР — органов;
· консультация стоматолога – для санации ротовой полости;
· консультация кардиолога – при изменениях на ЭКГ;
· консультация педиатра – при наличии сопутствующих заболеваний педиатрического профиля;
· консультация эндокринолога – при наличии сахарного диабета и зоба;
· консультация невропатолога – для исключения неврологической патологии;
· консультация инфекциониста – при подозрении на вирусные гепатиты, зоонозные или внутриутробные инфекции.
Показания для перевода в отделение интенсивной терапии и реанимации:
· угнетение сознания;
· резкое нарушение жизненно важных функций (ЖВФ): гемодинамики, дыхания, глотания, вне зависимости от состояния сознания;
· некупируемый эпилептический статус или повторные судорожные припадки.
Индикаторы эффективности лечения:
· устранение боли;
· восстановление объёма движений в позвоночнике;
· устранение деформации позвоночника и восстановление баланса туловища;
· восстановление силы мышц спины, груди и живота, удержание осанки.
Медицинская реабилитация
МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ: см. клинический протокол «Второй этап «Реабилитация А» профиль травматология и ортопедия (детская)».
Госпитализация
Показания для плановой госпитализации: тяжелые степени сколиозов (при идиопатических сколиозахIII – IVстепени), при врожденных и приобретенных сколиозах
Показания для экстренной госпитализации: не состоятельность металлоконструкции (перелом винта, стержня, отхождения крюков, наличие неврологической симптоматики).
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Харамов Исамдун Каудунович – кандидат медицинских наук, руководитель центра ортопедии УК «Аксай» РГП на ПХВ «Казахского Национального медицинского университета имени С. Д. Асфендиярова».
21. Список использованной литературы:
1) Мухамадеев, A.A. Медико-социальная экспертиза и реабилитация больных и инвалидов со сколиозом.:автореф.дис. канд.мед.наук / Мухамадеев A.A. -М., 2010.-30 с.
2) Насонова, В.А. Болезни костно-мышечной системы и соединительной ткани в России: динамика статистических показателей за 5 лет (2005-2009г.г.) / В.А Насонова, О.М. Фоломеева, В.Н. Амирджанова // Науч.-практ.ревматология. 2009. -N. 2. — С.4-12.
3) Н.В. Корнилов Травматология и ортопедия 2014 г.
4) Поздникин, Ю.И. Ортопедическая заболеваемость и организация специализированной помощи детям Санкт-Петербурга / Ю.И. Поздникин, К.С. Соловьева, Т.А. Давыдова // Вестн.травматол. и ортопедии им. Н.Н. Приорова. 2001. — №6. — С. 17 — 21.
5) Михайловский М.В. Основные принципы хирургической коррекции идиопатического сколиоза// Хирургия позвоночника. 2005. № 1. С. 56–62.
6) Кисель, A.A. Одноэтапная хирургическая коррекция сколиотической деформации позвоночника с использованием инструментария Cotrel-Dubousset: автореф. дис. канд. мед.наук. М., 2005. — 21 с.
7) Присяжнюк, П.А. Одномоментный комбинированный дорзальный спондилодез в хирургическом лечении диспластического сколиоза у детей и подростков: автореф. дис. . канд. мед. наук. Омск, 2004. — 22 с.
Сампиев М.Т., Лака А.А., Балашов С.П. Опыт применения универсального дорсального инструментария в лечении сколиотической болезни // Хирургия позвоночника. 2005. № 2. С. 46–49.
9) Braun J.T., Hoffman M., Akyuz E., et al. Mechanical modulation of vertebral growth in the fusionless treatment of progressive scoliosis in an experimental model // Spine. 2006 Vol. 31. P. 1314–1320.
10) Thompson G.H., Akbarnia B.A., Campbell R.M. Jr. Growing rod techniques in early-onset scoliosis // J. Pediatr. Orthop. 2007. Vol. 27. P. 354–361. 50. Wall E.J., Bylski-Austrow D.I., Kolata R.J., et al. Endoscopic mechanical spinal hemiepiphysiodesis modifies spine growth // Spine. 2005. Vol. 30. P. 1148–1153.
11) М.В. Шубкин // Современные технологии хирургического лечения деформаций и заболеваний позвоночника: материалы третьего съезда хирургов-вертебрологов России с международным участием. СПб., 2012. — С. 195-196.
12) MichałLatalski, Marek Fatyga, Krzysztof Kołtowski, Piotr Menartowicz, Martin Repko, Milan FilipovičOrtopediaTraumatologiaRehabilitacja Guided-growth Implants in the Treatment of Early Onset Scoliosis. A Pilot Study © MEDSPORTPRESS, 2013; 1(6); Vol. 15, 23-29.
13) Akbarnia B.A., Breakwell L.M., Marks D.S., et al. Dual growing rod technique followed for three to eleven years until final fusion: the effect of frequency of lengthening // Spine. 2008. Vol. 33. P. 984–990.
14) Sankar WN, Acevedo DC, Skaggs DL. Comparison of Complications Among Growing Spinal Implants. Spine (Phila Pa 1976). 2010 Nov 1;35(23):2091-6.
15) Yang JS, McElroy MJ, Akbarnia BA, Salari P, Oliveira D, Thompson GH, Emans JB, Yazici M, Skaggs DL, Shah SA, Kostial PN, Sponseller PD. Growing rods for spinal deformity: characterizing consensus and variation in current use. J PediatrOrthop. 2010 Apr-May;30(3):264-70.
16) Goldberg C.J., Moore D.P., Fogarty E.E., et al. The rib hump after surgery for early onset spinal deformity // Stud. HealthTechnol. Inform. 2002. Vol. 91. P. 465–468.
17) Radchenko V., Mezentzev F. Surgical treatment of scoliotic deformity with immature spine // World Spine III: Proceedings on the Third Interdisciplinary Congress on Spine Care. Rio de Janeiro, Brazil, 2005. P. 16–17.
18) Елизаров В.Г., Буслов И.В., Герасимов О.Р. Техника Харрингтона в лечении сколиоза у взрослых: биомеханический анализ, модификация. Ортопедия и травматология. 1989; (5) – С. 26-29.
19) Halm H.F. Liljenqvist U., Niemeyer T. Halm-Zielke instrumentation for primary stable anterior scoliosis surgry: operative technique and 2-year results in ten consecutive adolescent idiopathic scoliosis patients within a prospective clinical trial. Eur. Spine J. – 1998; 7(5):429-434.
20) Hopf C., Eysel P., Dubousset J. CDH: preliminary report of new anterior instrumentation. Eur. Spine J. 1995; 4:194-199.
21) Latalski M, Fatyga M, Gregosiewicz A. The vertical expandable prosthetic titanium rib (VEPTR) in the treatment of scoliosis and thoracic deformities. Preliminary report. OrtopTraumatolRehabil. 2007 Sep-Oct;9(5):459-66.
22) Дорфман И. П., Багдасарян И.О., Кокуев А.В., Конев Е.Д., Касаткина Т.И.Фармакоэпидемиологический и фармакоэкономический анализ пери-операционной антибиотикопрофилактики в детской травматологии. Клиническая микробиология и антимикробная химиотерапия, 2005, Том 7, № 2, с.23
23) Bolon M.K., Morlote M., Weber S.G., Koplan B., Carmeli Y., Wright S.B. Glycopeptides are no more effective than beta-lactam agents for prevention of surgical site infection after cardiac surgery: a meta-analysis. Clin Infect Dis 2004; 38(10): 1357-63.
24) Bratzler DW, Houck PM, for the Surgical Infection Prevention Guidelines Writers Workgroup. Antimicrobial Prophylaxis for Surgery: An Advisory Statement from the National Surgical Infection Prevention Project. Clin Infect Dis 2004; 38: 1706-15
25) Н.А. Осипова, Г.Р. Абузарова, В.В. Петрова. Принципы применения анальгетических средств при острой и хронической боли (Клинические рекомендации ФГБУ Московского научно¬-исследовательского онкологического института им. П.А. Герцена, г. Москва, 2011).
26) М.А. Тамкаева, Э.Ю. Коцелапова, А.А. Сугаипов, М.М. Шамуилова. Эффективность кеторолака для купирования острых болевых синдромов//Острые и неотложные состояния в практике врача. 2013, №6 (37).http://urgent.com.ua/ru-archive-issue-38#Nomer_zhurnala_6-37_2013.
27) Буров Н.Е. Применение анальгетиков в анестезиологии и реаниматологии. // РМЖ, 2005, №20, с.1340. (http://www.rmj.ru/articles/obshchie-stati/ Primenenie_analygetikov_v_anesteziologii_i_reanimatologii/.
28) Лешкевич А.И., Михельсон В.А., Ражев С.В., Торшин В.А. Проблемы регионарной анестезии в педиатрической практике при операциях на конечностях у детей. http://rsra.rusanesth.com/publ/problemy.html.
29) Roger Chou, Debra B. Gordon, Oscar A. de Leon-Casasola et all. Management of Postoperative Pain: A Clinical Practice Guideline From the American Pain Society, the American Society of Regional Anesthesia and Pain Medicine, and the American Society of Anesthesiologists’ Committee on Regional Anesthesia, Executive Committee, and Administrative Council. The Journal of Pain, Vol 17, No 2 (February), 2016: pp 131-157.
30) Айзенберг В.Л., Цыпин Л.Е. Регионарная анестезия у детей. – М. Олимп. – 2001.- 240с
31) Guideline Summary AHRQ. Post-operative pain management. In: Bader P, Echtle D, Fonteyne V, Livadas K, De Meerleer G, PaezBorda A, Papaioannou EG, Vranken JH. Guidelines on pain management. Arnhem, The Netherlands: European Association of Urology (EAU); 2010 Apr. p. 61-82.
32) www.knf.kz
33) Antibiotic prophylaxis in surgery guidance Scottish Medicines Consortium, Scottish Antimicrobial Prescribing Group, NHS Scotland. 2009 4.Bowater RJ, Stirling SA, Lilford RJ. Is antibiotic prophylaxis in surgery a generally effective intervention? Testing a generic hypothesis over a set of meta-analyses // Ann Surg. 2009 Apr;249(4):551-6
34) Рекомендации по оптимизации системы антибиотикопрофилактики и антибиотикотерапии в хирургической практике. А.Е.Гуляев, Л.Г.Макалкина, С.К.Уралов и соавт., Астана,2010г, 96стр.
35) Е. Ушкалова. Профиль безопасности анальгетиков-антипиретиков в педиатрии. РМЖ, 2014, №21, с.1526 : http://www.rmj.ru/articles/pediatriya/ Profily_bezopasnosti_analygetikov-antipiretikov_v_pediatrii/#ixzz4GOiGICaI.
36) Bannwarth B., Pehourcq F. [Pharmacologic basis for using paracetamol: pharmacokinetic and pharmacodynamic issues] // Drugs. 2003. Vol. 63. Spec No 2:5.P. 13.
37) Southey E., Soares-Weiser K., Kleijnen J. Systematic review and meta-analysis of the clinical safety and tolerability of ibuprofen compared with paracetamol in paediatric pain and fever // Curr. Med. Res. Opin. 2009. Vol. 25. № 9. P. 2207–2222.
38) Сухоруков В.П., Савельев О.Н., Макин В.П., Шерстянников А.С. Антибиотикопрофилактика в травматологии и ортопедии: методические рекомендации / Методические рекомендации. – Киров: Кировская государственная медицинская академия, Департамент здравоохранения Кировской области, 2007. – 30 с.
- 1) Харамов Исамдун Каудунович – кандидат медицинских наук, руководитель центра ортопедии УК «Аксай» РГП на ПХВ «Казахского Национального медицинского университета имени С. Д. Асфендиярова».
Информация
Сокращения, используемые в протоколе:
| ЭКГ | Электрокардиограмма |
| ЖВФ | Жизненно важные функции |
| КТ | Компьютерная томография костно-суставной системы (1 анатомическая зона) |
| МРТ | Магниторезонансная томография позвоночника (1 анатомическая зона) |
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Список разработчиков протокола с указанием квалификационных данных:
1) Нагыманов Болат Абыкенович — доктор медицинских наук, профессор, заведующий отделением ортопедии №1 филиала КФ UMCННЦМД, главный внештатный детский травматолог-ортопед МЗСР РК.
2) Нурмуханов Ардак Максутович – ординатор отдела ортопедии №1 «Национального научного центра материнства и детства», врач детский ортопед – травматолог – вертебролог второй категории.
3) Жакилин Алмат Болатбекович– ординатор отдела ортопедии №1 «Национального научного центра материнства и детства», врач детский ортопед – травматолог – вертебролог второй категории.
4) Жанаспаева Галия Амангазиевна кандидат медицинских наук, заведующая отделением реабилитации и функциональной диагностики «Научно – исследовательского института травматологии и ортопедии».
5) Сатбаева Эльмира Маратовна кандидат медицинских наук, доцент кафедры фармакологии «Казахского Национального медицинского университета имени С.Д.Асфендиярова».
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
1) Харамов Исамдун Каудунович – кандидат медицинских наук, руководитель центра ортопедии УК «Аксай» РГП на ПХВ «Казахского Национального медицинского университета имени С. Д. Асфендиярова».
Приложение 1
к клиническому протоколу
диагностики и лечения
Описание оперативного и диагностического вмешательства
При сколиозах у детей
81.052 – Спондиллодез грудного и поясничного позвонков, задний доступ, с внутренней фиксацией эндокорректорами;
81.39–Повторный спондиллодез позвоночника, любого отдела и любым методом;
03.7991 — Операции на позвоночнике и спинном мозге с применением нейронавигации;
81.082 — Спондиллодез поясничного и крестцового позвонков, задний доступ, с внутренней фиксацией эндокорректорами;
81.072 — Спондиллодез поясничного и крестцового позвонков, боковой поперечный доступ, с внутренней фиксацией эндокорректорами;
81.04 — Спондиллодез грудного и поясничного позвонков, передний доступ.
Спондиллодез грудного и поясничного позвонков, задний доступ, с применением эндокорректора с динамической системой
Спондиллодез грудных и поясничных позвонков, передний доступ + задний доступ, с применением эндокорректора
I. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ:
1. Цель проведения вмешательства: стойкое восстановление формы и баланса позвоночника.
2. Показания для проведения вмешательства:
· Наличие любой деформации, превышающей 400;
· Наличие прогрессирующей деформации, превышающей 400 у лиц с незавершенным ростом костей;
· Сколиотические деформации, сопровождающиеся неврологическими нарушениями и стойким болевым синдромом;
· Сколиотические деформации, приводящие к нарушениям функций легких и сердца;
· Деформации грудной клетки, обусловливающие выраженные косметические дефекты.
Противопоказания к вмешательству: сопутствующие заболевания в стадии декомпенсации.
3. Перечень основных диагностических мероприятий:
· Общий анализ крови;
· Общий анализ мочи;
· Рентгенография позвоночника в положении лежа, стоя;
· Определение времени свертываемости длительности кровотечения;
· Биохимический анализ крови;
· Определение группы крови и резус-фактора;
· Компьютерная томография;
· Магнитно-резонансная томография.
Перечень дополнительных диагностических мероприятий:
· консультация нейрохирурга – при подозрении на наличие патологии со стороны спинного мозга;
· консультация ЛОР – врача для санации носоглотки, при подозрении патологии ЛОР — органов;
· консультация стоматолога – для санации ротовой полости;
· консультация кардиолога – при изменениях на ЭКГ;
· консультация педиатра – при наличии сопутствующих заболевании педиатрического профиля;
· консультация эндокринолога – при наличии сахарного диабета и зоба;
· консультация невропатолога – для исключения неврологической патологии;
· консультация инфекциониста – при подозрении на вирусные гепатиты, зоонозные или внутриутробные инфекции.
4. Методика проведения вмешательства: после выполнения адекватной предоперационной подготовки, выполнения всех диагностических мероприятий выполняется один из выше перечисленных методов оперативного лечения. Основным методом оперативного лечения являются различные способы коррекции деформации позвоночника с применением металлоэндокорректоров и задний спондилодез.
Методика проведения процедуры/вмешательства. Спондиллодез грудного и поясничного позвонков, задний доступ, с применением эндокорректора.
Под общим обезболиванием в положении ребенка на животе после обработки операционного поля производим продольный разрез по срединной линии спины по проекции остистых отростков от уровня Th2 позвонка до L4 позвонка. Производим мобилизацию задних структур позвонков с обеих сторон. Под контролем электронно оптического преобразователя, адаптированного к навигационной системе в тела позвонков с обеих сторон устанавливаем винты и крючки. В проемы опорных элементов слева устанавливаем металлический стержень и производим деротационный маневр и коррекцию сколиотической деформации позвоночника со стабилизацией стержня в стабильных опорных элементах. В проемы опорных элементов справа устанавливаем металлический стержень и производим деротационный маневр и дополнительную коррекцию сколиотической деформации позвоночника также со стабилизацией в стабильных опорных элементах. Гемостаз по ходу операции. Производим спондилодез в зоне стабильности металлоэндокорректором аутокостью взятый из участков резецированных остистых отростков. В рану устанавливаем дренажные трубки. Послойные швы на рану. С целью контроля установки опорных элементов во время операции ребенку однократно делаем рентгенографию позвоночника в 2 – х проекциях.
5. Индикаторы эффективности лечения:
· устранение боли.
· восстановление объёма движений в позвоночнике.
· устранение деформации позвоночника и восстановление баланса туловища.
· восстановление силы мышц спины, груди и живота, удержание осанки.
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Диагностикой, лечением и профилактикой искривления позвоночника занимается травматолог-ортопед. На приеме врач изучает историю развития заболевания пациента, проводит визуальное и мануальное обследование, изучает результаты дополнительных исследований при их наличии. В некоторых случаях специалист сразу ставит окончательный диагноз и назначает лечение. Иногда пациента направляют на дополнительные исследования, чтобы уточнить диагноз.
Чтобы узнать, как исправить S- и С-образный сколиоз, обращайтесь в Клинику Temed. Здесь работают травматологи-ортопеды высокой квалификации. Врачи рассматривают каждый случай индивидуально, тщательно анализируют проблему пациента и предлагают эффективный способ ее устранения. Специалисты клиники помогают избавиться от боли в спине 9 из 10 пациентам. Комплексное лечение позвоночника без операции в клинике прошли уже более 5 000 человек.
На сайте клиники есть удобная форма записи на прием к травматологу-ортопеду. Вам нужно просто оставить заявку, указав свой номер телефона. Выбирайте один из подходящих филиалов Клиники Temed в Москве, Санкт-Петербурге, Краснодаре, Волгограде, Казани, Уфе или Самаре.
Сколиоз
причины, симптомы, методы лечения и профилактики
Сколиоз — это трехплоскостная деформация позвоночника с нарушениями осанки . Позвоники поворачиваются вдоль вертикальной оси, происходит боковое искривление позвоночника. Заболевание развивается у детей, с возрастом прогрессирует и переходит в более тяжёлую форму. Также искривление возникает из-за неправильного развития плода в утробе матери, после серьёзных травм позвоночника или по другим причинам. Для лечения сколиоза нужно обращаться к ортопеду.
Разновидности
По этиологии:
- врождённая. Образуется из-за аномалий развития или недостаточного питания плода
- приобретенная. Формируется под воздействием внешних факторов
- посттравматическая — после травм позвоночника
По форме искривления:
- C-образный сколиоз позвоночника. Формируется одна дуга искривления, позвоночник отклоняется от нормального положения и выпячивается по одной дуге
- S-образный позвоночник. Приобретает форму буквы S, так как к основной дуге присоединяется ещё одна, компенсаторная, направленная в другую сторону
- Z-образный. В позвоночном столбе наблюдают сразу три дуги искривления осанки
По месту локализации:
- шейно-грудной
- грудной
- поясничный
- пояснично-грудной
- пояснично-крестцовый
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 16 Февраля 2023 года
Содержание статьи
Причины
Чаще всего торсии — скручивание позвонков — развиваются из-за анатомически неправильного строения рёбер, деформаций межпозвочных дисков и остеохондроза. Также сколиоз возникает из-за:
- стресса, который переносит беременная мать — страдает будущий ребёнок
- неправильной осанки из-за длительной сидячей работы
- онкологических новообразований в спине
- лишнего веса
- травм спины, а иногда даже из-за незначительных ушибов
- неправильного питания и нехватки витаминов
- инфекционных и воспалительных заболеваний
Симптомы сколиоза
I степень. Пациент жалуется на повышенную утомляемость, трудности с поддержанием спины в ровном положении и скованность движений.
II степень. Нарушается осанка и походка, развиваются боли в спине, которые становятся сильнее после нагрузок.
III степень. На этой стадии сколиоза у взрослых и детей появляется рёберный горб. Боль в спине усиливается, конечности часто немеют, беспокоит головная боль и головокружения.
IV степень. У пациента заметно искривлён таз и ассиметрично расположены ноги, развиваются проблемы со стороны внутренних органов.
Степени сколиоза
I степень. На начальном этапе угол деформации позвоночного столба находится в пределах 5⁰. Визуально отклонение заметно, но незначительно. Например, в положении стоя видно, что надплечья находятся на разном уровне, а лопатки — на разной удалённости от позвоночника.
II степень. Угол деформации может доходить до 25⁰. Сутулость хорошо заметна в положении стоя, а при наклоне вперёд появляется ребёрный горб.
III степень. Деформация позвоночного столба доходит до 80⁰. Становится заметной перекошенность таза и всего туловища, деформация грудной клетки.
IV степень. При сколиозе позвоночника в тяжёлой форме деформация превышает 80⁰, все тело пациента становится сильно перекошенным и деформированным. У детей и подростков прекращается рост.
Последствия
Лечение позвоночника наиболее эффективно в детском возрасте. На запущенной стадии можно уменьшить угол искривления и не допустить дальнейшего прогрессирования болезни. Без лечения болезнь прогрессирует и может привести к инвалидности.
Диагностика
Способы выявления сколиоза:
- Визуальный осмотр. Обследование проводят в трёх положениях тела: стоя, сидя и лёжа. Врач измеряет длину ног, изучает подвижность суставов и поясницы, оценивает мышечный тонус, асимметрию позвоночника, таза и грудной клетки
- Рентгенография. Делают несколько раз в год. При этом смотрят снимки при разном положении тела больного, чтобы получить результаты в разных проекциях. С помощью снимков возможно определить угол искривления, а также обследовать состояние позвонков.
- МРТ. Более информативен при патологиях хрящей и мягких тканей.
Лечение сколиоза
Лечение зависит от степени сколиоза. На I стадии искривления лечение направлено на предотвращение дальнейшей деформации. Оно состоит из лечебного массажа спины, грудной клетки и живота, плавания, физиотерапии и гимнастики. На II стадии к перечисленным процедурам добавляют ортопедические корсеты и вытяжение на наклонных кроватях. На III стадии вылечить сколиоз можно только у детей до 11 лет, а на IV — помогает хирургическое лечение.
Массаж при сколиозе
Врачортопед подбирает технику массажа индивидуально. При нем с разной интенсивностью воздействуют на мышцы шеи, ягодиц, ног, поясницы, грудного и крестцового отделов.
Лечебный массаж спины при сколиозе проводят в два этапа:
- Интенсивные техники для увеличения мышечного тонуса и ускорения кровообращения.
- Смягчающие техники, направленные на устранение гипертонуса и общее расслабление тела.
При сколиозе позвоночника важны:
- ритмичные поглаживания вдоль спины
- глубокие поглаживания открытыми ладонями
- вибрация рёбрами ладоней с обеих сторон
- разминание области с высоким тонусом
- круговые растирания пальцами и ладонями
- скольжение фалангами пальцев по спине
- растягивание мышц с гипертонусом
- поглаживания и разминания сосудистых сеток
Дополнительно могут назначить массаж грудной клетки, живота и стоп. Так можно восстановить кровоток по всему телу и снять напряжение.
Корсеты для позвоночника
При сколиозе корсет эффективен только в возрасте до 12 лет. Корректор осанки сдавливает искривлённые области и останавливает деформацию позвоночника. Он фиксирует позвонки в здоровом расположении и снижает уровень нагрузки на больное место.
Также можно использовать бандаж. Он напоминает обычный пояс, который подойдет для профилактики сколиоза. В отличие от жёсткой конструкции корсета, бандаж изготовлен из мягких материалов.
Физиотерапия при сколиозе
Физиотерапевтические процедуры восстанавливают метаболизм и кровообращение, помогают снять или уменьшить боль, воспаления и отёки.
Обычно в физиолечении применяют :
- ультрафонофорез. Он увеличивает биодоступность лекарств при лечении тяжёлых стадий заболевания.
- электронейростимуляцию. Слабый ток воздействует на чувствительные рефлекторные точки тела.
- электрофорез. Снимает боль, спазмы, гипертонус мышц, компрессию нервных волокон.
Мануальная терапия и остеопатия при сколиозе
При лечении сколиоза мануальной терапией у пациентов налаживается работа опорно-двигательного аппарата, а структуры позвоночника принимают физиологически правильное анатомическое положение.
Для лечения искривления осанки применяют:
- разминания
- вытягивания
- скручивания
- растирания
- вибрации
- поглаживания
- постукивания
- сжимания и разжимания
Чтобы процедуры давали нужный результат, нужно:
- ходить на занятия не более 2 раз в неделю
- пройти полный курс мануальной терапии
- комбинировать с физиопроцедурами
- избегать боли и перенагрузки
Кинезиотейпирование
Тейпирование при сколиозе назначают для снятия симптомов. Мышцы спины растягиваются или сокращаются неравномерно, что приводит к болевым ощущениям, нарушениям кровообращения, гипертонусу или мышечной атрофии. Эластичные клейкие ленты равномерно распределяют нагрузку, снимают напряжение и боль, уменьшают тонус и восстанавливают подвижность опорно-двигательного аппарата.
Операции при сколиозе
Хирургическое лечение применяют редко, на 3-4 стадиях или если если другие методы лечения не помогают. Операция по исправлению сколиоза:
- исправляет серьёзные нарушения и деформации позвоночника
- приостанавливает дальнейшее развитие заболевания
- препятствует возникновению осложнений и патологий внутренних органов
- устраняет некоторые косметические недостатки и нарушения
Решение о проведении операции может принять только остеопат. Детям назначают операции только после завершения роста скелета.
Другие методики в лечении
Иглорефлексотерапия. В лечении сколиоза помогает избавиться от боли, гипертонуса, мышечных спазмов и судорог. Также иглоукалывание налаживает кровоток и поступление в организм питательных веществ.
Тракции. Вытяжение позвоночника при сколиозе выполняют на специальном тракционном оборудовании. Тракции направлены на восстановление физиологического расположения позвонков.
Препараты. Медикаментозную помощь при сколиозе назначают в качестве профилактики и поддержания стабильного состояния пациента.
Физкультура. Занятия спортом благоприятно влияют на весь опорно-двигательный аппарат, тренируют мышцы, создают здоровую нагрузку на спину
ЛФК и спорт при сколиозе
ЛФК при сколиозе укрепляет мышцы спины, стабилизирует позвоночный столб, улучшает осанку и работу внутренних органов. Чтобы лечебная гимнастика при сколиозе была полезной, упражнения нужно выполнять только по согласованию с врачом.
При сколиозе назначают следующие упражнения:
- лечь на спину, завести руки за затылок, сводить и разводить локти
- в том же положении поднимать согнутые ноги и подтягивать их к животу
- согнуть ноги и подтянуть стопы так, чтобы они стояли максимально близко к тазу, из этого положения поднимать таз
- лечь на живот и попытаться оторвать вытянутые руки от пола, если получается — вытянутые руки и ноги одновременно
- лечь на живот, опереться ладонями вытянутых рук о пол, на вдохе приподнять туловище над полом
Также следует делать регулярную зарядку. С осторожностью отнеситесь к:
- Бегу. Иногда разрешают бег на 1–2 стадиях, но без резких движений и рывков. После бега не должно быть одышки, боли в спине и ногах и другого дискомфорта. Если бегать больно или сложно, лучше выбрать спортивную ходьбу.
- Плаванию. При сколиозе стоит воздержаться от активного и профессионального плавания. Иначе могут возникнуть осложнения, так как плавание требует высокой подвижности позвоночника.
При сколиозе врачи назначают занятия на турнике для укрепления спины и мышц. Чтобы упражнения принесли пользу, нужно:
- следить за дыханием
- избегать резких движений
- наращивать количество подтягиваний постепенно
- спускаться с турника через стул, без прыжков
Физические нагрузки при искривлении осанки обеспечивают равномерную работу всех структур опорно-двигательного аппарата. Кроме ЛФК и гимнастики можно заниматься йогой. Врач спортивной медицины или остеопат подбирает индивидуальный комплекс упражнений при сколиозе, а также определяет длительность, интенсивность и частоту занятий.
Профилактика
Профилактика сколиоза помогает прежде всего детям. Важно:
- не торопиться с усаживанием ребёнка на первом году жизни — делать это в положенный срок
- для школьника — подобрать удобный рюкзак, письменный стол и стул
- регулярно заниматься волейболом, плаванием и другими видами спорта, полезными для спины
- полноценно питаться, употреблять достаточно витаминов, особенно, витамина D
Чтобы предотвратить врождённый сколиоз у новорожденного, беременной женщине нужно принимать витамин В12 и препараты фолиевой кислоты.
Часто задаваемые вопросы
Что делать, если у ребенка сколиоз?
Если у ребенка сколиоз, покажите его врачуостеопату. Скорее всего он назначит лечебный массаж, оздоровительную гимнастику или мануальную терапию. Вылечить сколиоз самостоятельно нельзя.
Чем опасен сколиоз?
В зависимости от тяжести состояния сколиоз приводит к:
- сутулости
- скованности движений
- сильной боли в спине
- нарушению работы внутренних органов
- асимметрии рук и ног
- образованию межреберного горба
- деформации грудной клетки
При каком сколиозе дают инвалидность?
Риск инвалидности инвалидности появляется на 4 стадии. Деформированные позвонки смещают и сдавливают друг друга, а также соседние мышцы, нервные волокна, кровеносные сосуды и внутренние органы. Как результат головной мозг не получает достаточно кислорода и питательных веществ, что сказывается на умственных способностях.
Как правильно спать при сколиозе?
Поза во сне при сколиозе зависит от стадии, стороны деформации и локализации болезни. Оптимальный вариант для любого случая — сон на спине, при этом поверхность постели должна быть идеально ровной и твёрдой.
Как выбрать матрас и подушку при сколиозе?
На ранних стадиях или в качестве профилактики болезни можно спать на матрасе средней жёсткости. Со 2 стадии врачи рекомендуют спать на ровном жёстком ортопедическом матрасе. Подушку следует выбирать в форме буквы «П»: по краям высокую и плотную, в центре — более низкую и мягкую.
Источники
«Функциональные методы лечения сколиоза у детей», В. В. Бутуханов, Е. В. Бутуханова. Гений ортопедии, 2003.
«Сколиоз», М.Т. Сампиев, А.А. Лака, Н.В. Загородний. ГЭОТАР-Медиа, 2008.
Статью проверил
Публикуем только проверенную информацию 
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Подробнее
Понравилась статья?
Подпишитесь, чтобы не пропустить следующую и получить уникальный подарок от ЦМРТ.
Нажимая на кнопку, я принимаю соглашение на обработку моих данных.
Записаться в ЦМРТ
Нужна предварительная консультация? Оставьте свои данные, мы вам перезвоним и ответим на все
вопросы
Сколиоз позвоночника у взрослых
На вопрос отвечает:

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Записаться к врачу
- 1 Что такое сколиоз
- 2 Причины и виды сколиоза
- 2.1 Приобретенные формы сколиоза
- 2.2 Врожденный сколиоз
- 3 Степени и формы сколиоза
- 4 Симптомы
- 5 Диагностика
- 6 Лечение сколиоза у взрослых без операции
- 6.1 Мануальная терапия
- 6.2 Медикаментозная терапия
- 6.3 Ортопедические приспособления
- 6.4 ЛФК и плавание
- 6.5 Физиотерапия
С течением лет диагноз сколиоз ставится все чаще, причем основной процент обнаруженных новых случаев приходится на детей. Ни правильные парты, ни ортопедические матрасы не способствуют существенному улучшению положения дел. Поэтому все чаще во время профилактических осмотров или при обращении пациентов с жалобами на боли в спине диагностируется сколиотическая деформация позвоночника.
Около 30% заболеваний позвоночника у детей приходится на сколиоз.
Чаще всего впервые он обнаруживается в детском или подростковом возрасте, а затем может сопровождать человека в течение всей жизни, если своевременно не были приняты соответствующие меры. Сегодня со сколиозом, особенно на начальных стадиях развития, можно успешно бороться силами консервативной терапии и добиться полного восстановления нормального положения позвоночного столба.
Что такое сколиоз
Позвоночник человека условно поделен на 4 отдела: шейный, грудной, поясничный и крестцовый. Каждый из них имеет физиологические изгибы: лордоз (прогиб внутрь) в поясничном и шейном отделах, а также кифоз (выступание наружу) в грудном и крестцовом отделе.
Сколиозом называют стойкую деформацию позвоночника, при которой он искривляется вбок по отношению к центральной оси. При этом деформация затрагивает не отдельный отдел позвоночного столба, а чаще всего каждый из них. Для сколиоза характерно усиление естественного лордоза и кифоза. Также наблюдается поворот тел позвонков, что провоцирует изменение осанки разной степени выраженности, изменение линии плеч, тазовых костей.
В большинстве случаев основное искривление возникает в области поясницы. При этом компенсаторной деформации подвергается и остальная часть хребта. Сколиоз в любой форме приводит к возникновению нарушений в работе практически всех систем организма, так как органы смещаются с естественных положений, что, безусловно, отражается на качестве их функционирования.
Чаще всего сколиоз обнаруживается у детей или уже в подростковом возрасте, т. е. в периоды наиболее активного роста ребенка. Пик скачков роста приходится на 4–6 лет, а также на 10–14 лет. Именно эти периоды считаются наиболее ответственными, поэтому родителям следует не пренебрегать профилактическими медицинскими осмотрами детей в эти важные для правильного формирования позвоночника временные отрезки.
Не стоит путать нарушение осанки со сколиозом. Если в первом случае речь идет о «плохой привычке», то во втором – о заболевании, требующем квалифицированного комплексного лечения.
Деформация позвоночника может развиться и уже во взрослом возрасте, а также прогрессировать. Но чаще она является следствием отсутствия своевременного вмешательства в момент начального формирования, т. е. в детском или подростковом возрасте.
Экспертное Мнение Врача
Чем раньше найдено сколиотическое искривление — тем легче его исправить с помощью комплексов ЛФК, которыми зачастую пренебрегают родители.
Причины и виды сколиоза
Провоцировать деформацию позвоночника может целый ряд факторов. Основное деление на виды обусловлено наличием скручивания позвонков по оси, что становится причиной возникновения других тяжелых деформаций скелета. В таких случаях диагностируют структурную форму сколиоза. Если же подобные изменения отсутствуют, а у больного обнаруживается только боковой изгиб позвоночника в том или ином отделе, говорят о неструктурной форме заболевания, для которой характерно более мягкое течение.
Также различают врожденный и приобретенный сколиоз. Наиболее распространена приобретенная с течением жизни форма, которая может возникать в ответ на действие разных причин.
Приобретенные формы сколиоза
Самым известным и хорошо изученным является так называемый школьный сколиоз. Он возникает в результате:
- продолжительного сидения в неправильной позе;
- дефицита ряда минеральных веществ в организме, необходимых для правильного формирования костей (является следствием несбалансированности питания);
- наличия лишнего веса;
- слабости мышц спины;
- ударов в область позвоночника;
- неравномерного распределения нагрузки на спину, например, ношение рюкзака на одном плече.
Отдельно выделяют неврогенный сколиоз, который возникает в ответ на отклонения в работе нервной системы. Он часто становится следствием:
- ДЦП;
- нейрофиброматоза;
- полиомиелита;
- миопатий разных видов;
- спастического паралича;
- сирингомиелии.
Сколиоз может быть следствием рахита, наиболее характерного для детей раннего возраста. Заболевание обусловлено дефицитом витамина Д в организме, что приводит к снижению тонуса мышц и деформации костей.
Также выделяют статический и функциональный тип сколиоза. Они являются результатом нарушений опорно-двигательного аппарата и воспалительных процессов во внутренних органах соответственно.
Врожденный сколиоз
Иногда патология обусловлена наследственными нарушениями. Это:
- врожденное сращение позвонков между собой или формирование лишних, недоразвитых позвонков;
- сращение ребер;
- нарушения формирования дужек и отростков позвонков.
В таких ситуациях диагностируют врожденный сколиоз. Его обычно обнаруживают еще в течение первого года жизни ребенка. Заболевание прогрессирует медленно.
Рождение детей с патологиями развития может быть спровоцировано перенесением женщиной во время беременности вирусных заболеваний, сильных стрессов или приемом определенных лекарственных средств.
Отдельно выделяют диспластический сколиоз, диагностируемый у детей 3–6 лет. Для него типично присутствие аномалий развития в области крестцового и поясничных отделов позвоночника, что приводит к нарушению протекания обменных процессов, как в самих позвонках, так и в их межпозвоночных дисках. Поэтому заболевание характеризуется быстрым прогрессированием и тяжелым течением. Подобное наблюдается при:
- сакрализации – наследственная особенность, заключающаяся в увеличении числа крестцовых позвонков и уменьшении количества поясничных позвонков);
- люмбализация – так же врожденная патология, при которой, в отличие от сакрализации, наблюдается увеличение количества поясничных позвонков и уменьшение числа крестцовых;
- недоразвитие последнего поясничного или первого крестцового позвонка (L5 или S1);
- незаращение дуг позвоночника.
Сегодня истинные причины развития сколиоза примерно в 80% случаев остаются невыясненными. В таких ситуациях говорят об идиопатическом сколиозе. Он чаще встречается у девочек.
Степени и формы сколиоза
В течение заболевания выделяют 4 степени, описывающие тяжесть искривления хребта:
- 1 степень – позвоночный столб отклоняется от нормальной оси не более чем на 10°. Подобное можно рассматривать в качестве варианта нормы, поскольку сегодня такая деформация присутствует практически у каждого человека. Искривление обнаруживается исключительно с помощью рентгена. Серьезного медицинского вмешательство оно не требует, но все же нуждается в постоянном контроле, чтобы не упустить момент прогрессирования деформации.
- 2 степень – угол отклонения позвоночника составляет 10–25°. Подобные изменения квалифицированный ортопед или вертебролог может заметить уже визуально и рекомендовать пациенту пройти комплексное консервативное лечение для их устранения.
- 3 степень – позвоночник «уходит» в сторону более чем на 25°, но еще менее чем на 40°. При этом уже начинает формироваться сколиотический горб, меняться форма грудной клетки, серьезно нарушаться работа внутренних органов.
- 4 степень – градус деформации превышает 41°. Пациенты испытывают выраженные боли, не могут длительно стоять, сидеть, ходить. Все внутренние органы сильно страдают, формируется крупный горб. Помочь больным в таких ситуациях можно только посредством операции.
Кстати, при 2 и большей степени сколиоза дается освобождение от призыва в ВС РФ.
У 80% больных наблюдается угол искривления позвоночника менее 20°. В таких ситуациях рекомендовано обратить внимание на проблему и принимать меры для ее решения, поскольку с течением лет под действием физических нагрузок и ряда других факторов деформация может усугубляться вплоть до 4 степени. А это сопряжено с мощными болями, необходимостью постоянно носить жесткий ортопедический корсет и острой потребностью в проведении хирургического вмешательства.
В зависимости от того, какие отделы позвоночника вовлечены в патологический процесс и направления искривления, различают 4 формы сколиоза:
- С-образный – позвоночник деформируется дугообразно в одном из отделов, что является зачастую следствием работы компенсаторных механизмов, включающихся, например, при большой разнице между длиной ног. Может быть лево- и правосторонним, но в любом случае принадлежит к числу неструктурных сколиозов, т. е. не сопровождается ротацией позвонков.
- S-образный – проявляется наличием одновременно 2-х дуг, одна из которых присутствует в грудном отделе, а вторая в поясничном. Наиболее типичен для девочек-подростков.
- Z-образный – самая тяжелая форма заболевания, при которой искривление позвоночника наблюдается одновременно в трех его отделах.
- Кифосколиотический – позвоночник деформируется как в боковой проекции, так и во фронтальной. Поэтому искривление в сторону присутствует зачастую в области поясничных позвонков, а искривление вперед или назад – в груди, что приводит к серьезным деформациям грудной клетки и заметной сутулости.
Симптомы
Характер проявлений заболевания определяется его видом, формой и степенью. При сколиозе могут присутствовать:
- головные боли;
- несимметричное положение плеч, лопаток;
- искривление грудной клетки;
- нарушения дыхания, одышка;
- боли в пояснице;
- односторонняя напряженность мышц спины;
- формирование горба;
- изменение осанки, сутулость;
- быстрая утомляемость;
- нарушения работы пищеварительной системы и другие нарушения.
Нередко даже при незначительных изменениях в положении позвоночника возникают острые боли в спине, способные отдавать в конечности и другие части тела. Их причина нередко кроется в ущемлении нервов костными структурами или видоизмененными межпозвоночными дисками. Это приводит к снижению качества проведения биоэлектрических импульсов по нервам от спинного мозга к соответствующим органам.
В результате их работа не может полноценно контролироваться нервной системой, следствием чего становиться возникновение нарушений в их функционировании, а со временем и развитие органических нарушений. Это в комплексе с отрицательным влиянием сколиотической деформации хребта быстро приводит к возникновению заболеваний органов дыхания, сердца, почек, печени, желудка и других органов брюшной полости.
Причем то, какие органы страдают в большей мере, напрямую зависит от того, в каком отделе позвоночника наблюдается искривление и его степени. Так, при деформации грудного отдела позвоночника и ущемлении отходящих на этом участке от спинного мозга нервов могут присутствовать нарушения в работе бронхов, легких, печени, поджелудочной железы, половых органов и пр. Это проявляется:
- одышкой, обструкцией дыхательных путей, регулярными приступами кашля, развитием бронхиальной астмы;
- желтушностью кожи и/или склер;
- аритмией;
- болями в правом подреберье или области желудка;
- повышением уровня сахара в крови;
- нарушением пищеварения, запором или диареей;
- повышенной утомляемостью;
- болями внизу живота;
- нарушением потенции;
- учащением мочеиспускания и т. д.
Диагностика
При возникновении подобных изменений следует обратиться к ортопеду или вертебрологу. Врач проведет полноценный осмотр больного, в ходе которого он обращает особое внимание на:
- длину конечностей и подвижность суставов;
- выраженность кифоза;
- симметричность положения лопаток, треугольников талии, а также плеч;
- состояние грудной клетки и мышц спины;
- подвижность поясницы и выраженность лордоза;
- положение тазовых костей;
- характер расположения внутренних органов.
Полученных в ходе визуального осмотра данных достаточно, чтобы предположить наличие сколиотической деформации. Далее пациенту назначаются для определения формы и степени искривления позвоночника рентгенологическое исследование, КТ и МРТ. Благодаря этим инструментальным методам диагностики удается обнаружить ротацию позвонков, точно высчитать угол искривления по Коббу или Чаклину. В результате специалист получает исчерпывающие данные о характере деформации и может подобрать оптимальную в данном случае тактику лечения.
Лечение сколиоза у взрослых без операции
Бороться с заболеванием консервативными, т. е. безоперационными, методами возможно, только если угол искривления позвоночного столба не превышает 25°(1 и 2 степень сколиоза). В остальных случаях изменения настолько серьезны, что устранить патологию полностью даже хирургическим путем не всегда представляется возможным. Операция способна значительно уменьшить степень искривления и восстановить близкую к вертикальной ось позвоночника, что существенно повышает качество жизни больного.
Таким образом, начинать лечение сколиоза нужно как можно раньше, пока с ним можно справиться без вмешательства нейрохирургов. Итак, если у пациента обнаружен сколиоз 1 или 2 степени, ему показан комплекс индивидуально подобранных мер, которые взаимно дополняют друг друга. Поэтому самовольно исключать любой элемент терапии нельзя. Это приведет к резкому снижению ее эффективности.
Для лечения сколиоза 1 и 2 степени назначаются:
- мануальная терапия;
- медикаментозная терапия;
- использование ортопедических бандажей;
- ЛФК и плавание;
- физиотерапия.
Крайне важно обратить внимание на проблему и начать борьбу с ней до завершения этапа формирования позвоночника, т. е. до достижения 20 лет. В более позднем возрасте все попытки исправить деформацию отличаются значительно меньшей эффективностью.
Мануальная терапия
Мануальная терапия, в отличие от лечебного массажа, подразумевает непосредственное воздействие на позвоночник руками врача. Особенно эффективной в борьбе со сколиозом признана авторская методика академика Анатолия Гриценко. Она подразумевает не только целенаправленное, предельно точное воздействие на искривленные позвонки, но и комплексную работу с позвоночником.
Благодаря авторскому методу Гриценко удается безоперационным путем в достаточно сжатые сроки добиться устранения сколиотической деформации 1 или 2 степени, вернуть позвонки и смещенные органы на их естественные места, а также устранить компрессию нервов и нормализовать тонус мышц спины. Это не только дает хорошие эстетические результаты, но и позволяет избежать развития многих потенциально опасных заболеваний или устранить причину их возникновения. Поэтому проводимая терапия болезней внутренних органов будет значительно результативнее и позволит добиться не только временного улучшения, но и стабильного сохранения полученного положительного результата.
Но сегодня в России только незначительное количество мануальных терапевтов способны проводить действительно эффективные сеансы и правильно воздействовать на позвоночник, а не только на мягкие ткани. При этом методом Гриценко, имеющим более 90 патентов, владеет еще меньшее их число. Поэтому доверять здоровье своего позвоночника или ребенка можно только квалифицированному специалисту. Это позволит получить прекрасный результат, а главное устранить риск развития осложнений сколиоза.
Экспертное Мнение Врача
Статья подробно рассматривает не только патогенез идиопатического сколиоза, но и способы предотвращения этой часто встречающейся патологии (первых трех степеней). Метод Академика А.Г. Гриценко — это уникальный по своей сути способ, который позволяет ускорить процесс восстановления физиологически приемлемой функции позвоночника.
Экспертное Мнение Врача
Чтобы избавиться от сколиоза в зрелом возрасте, необходимо вооружиться терпением, и под наблюдением контролирующего динамику заболевания лечащего врача пройти все ступени лечения, от противовоспалительной терапии (фонофорез, электрофорез) до курса массажа, мануальной терапии и ЛФК.
К тому же, раз в две недели после окончания основного курса проходить корректировочный сеанс массажа и мануальной терапии. Пускать процесс со сколиозом на самотек просто нельзя, потому что нарушение динамического и статического стереотипа может привести к патологическим изменениям органов и систем.
Медикаментозная терапия
Целью медикаментозной терапии является уменьшение болевого синдрома и возникших на фоне сколиоза изменений во внутренних органах. Поэтому для каждого пациента характер лечения подбирается отдельно, нередко с привлечением смежных специалистов (кардиологов, пульмонологов, гастроэнтерологов, урологов и т. д.).
Одними из основных компонентов медикаментозной терапии являются:
- НПВС, обладающие обезболивающими и противовоспалительными свойствами;
- витамины группы В и D, способствующие нормализации нервной проводимости и улучшению состояния костной ткани;
- минеральные добавки, витамин Д, помогающие укреплять костную ткань.
Ортопедические приспособления
Специальные корсеты разной степени жесткости используются для снижения нагрузки на позвоночник и коррекции осанки. Они помогают корректировать положение позвоночника и создавать благоприятные условия для его правильного формирования.
ЛФК и плавание
Лечебная физкультура – неотъемлемый компонент консервативной терапии сколиоза 1–2 степени, особенно у детей. Индивидуально подобранный комплекс упражнений помогает укрепить мышцы спины, которые создают надежную поддержку позвоночнику и препятствуют усугублению деформации.
Часто рекомендуется, как минимум дважды в неделю, ходить в бассейн, поскольку плавание не создает нагрузки на хребет, но эффективно укрепляет мышечный корсет. В результате повышается эффективность сеансов мануальной терапии, и создаются благоприятные условия для выравнивания позвоночного столба.
Физиотерапия
Для повышения эффективности проводимой терапии используются методы физиотерапии. Они способствуют улучшению кровообращения, нормализации тонуса мышц спины и уменьшению болевого синдрома.
Пациентам назначаются курсы:
- ультразвуковой терапии;
- магнитотерапии;
- электрофореза;
- электромиостимуляции;
- гидромассажа;
- тепловые процедуры.
Таким образом, сколиоз 1 и 2 степени успешно можно устранить посредством консервативного лечения. При этом важен комплексный подход, поскольку каждый метод оказывает собственное положительное влияние на состояние позвоночника и внутренних органов, что в сумме позволяет добиться устранения патологии. Но важно как можно раньше заметить отклонения от нормы и тут же начать действовать.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу
15.10.2021
Степени сколиоза
Сколиозом называют боковое искривление позвоночника. Без лечения он деформируется еще и в передне-заднем направлении, а тела позвонков скручиваются. Независимо от локализации кривизны в патологический процесс вовлекаются все позвоночные отделы, что приводит к нарушению работы органов грудной клетки и малого таза.
Откуда берется сколиоз
В большинстве случаев сколиоз обнаруживается у детей и подростков. Он является болезнью роста, так как быстро прогрессирует именно в период активного развития скелета. Искривление позвоночника – это очень распространенное заболевание, которым страдают порядка 30% школьников.
Для справки! 8–9 пациентам из 10 ставится диагноз «идиопатический сколиоз», так как причину его появления выяснить не удается.
Наибольшую опасность представляют этапы, когда организм ребенка быстро растет: с 4-х до 6-ти лет и с 10 до 14. Но особенно быстрый, «взрывной» рост скелета отмечается в пубертатном периоде, который у мальчиков начинается в 10-11 лет, а у девочек – в 8–9. Завершается половое созревание к 19–20 и 16–17 годам соответственно.
Фактором повышенного риска являются уже имеющиеся сколиотические изменения, рентгенологически подтвержденные до начала пубертата. Даже небольшой сколиоз 4 градуса может буквально за 2–3 месяца увеличиться в несколько раз, достигнув угла искривления 30˚ и больше.
Форсированный рост – не единственная причина деформаций. Позвоночник может искривляться из-за болезней соединительных тканей, эндокринных расстройств, а также после тяжелых травм и ампутации конечностей.
Перекос спины возможен при разной длине ног и врожденных дефектах позвонков. Виновником патологического изгиба бывают патологии нервной и мышечной систем.
Сколько степеней сколиоза
В зависимости от угла кривизны патология классифицируется на 4 степени:
- 1 степень — 1–10°;
- 2 степень — 11–25˚;
- 3 степень — 26–40°;
- 4 степень — больше 40°.
Для определения угла наклона позвоночника делают рентген в 3-х проекциях: в положении стоя, лежа на горизонтальной и наклонной поверхности. Степени представляют собой стадии деформации, каждая из которых характеризуется типичными признаками и симптомами.
Для справки! Сколиоз можно считать женской болезнью, так как он поражает девочек примерно в 5 раз чаще, чем мальчиков.
Как понять степень сколиоза
Для определения стадии деформации следует обращать внимание на внешние признаки и жалобы самого больного.
1 степень
Сколиотическая дуга образует угол до 10°, что почти не отражается на самочувствии. Боль в спине возникает лишь при значительных физических нагрузках и после долгого пребывания в статичной позе.
Внешние признаки:
- когда человек стоит, одно его плечо располагается ниже другого;
- расстояние от позвоночника до каждой из лопаток разнится;
- в наклоне видно, что позвоночный столб отклонен от своей оси влево или вправо в одном или нескольких местах;
- осанка сохраняется, но небольшая сутулость уже есть.
2 степень
Угол сколиотической дуги составляет 11–25°. То есть сколиоз 12 градусов – это уже 2 стадия деформации.
Симптомы:
- выраженная сутулость, в особенности при S-образном искривлении;
- наличие межреберного горба с одной стороны спины, заметного в наклоненном положении;
- мышечный валик на уровне поясницы, состоящий из спазмированных мышц;
- болевой синдром в разных частях спины, который беспокоит сильнее и чаще, чем при 1 степени кривизны;
- спина быстро устает даже после незначительных нагрузок.
3 степень
Сколиоз, угол искривления которого 26–40°, имеет 3 степень и характеризуется:
- выраженным позвоночным изгибом в форме буквы С, S или Z;
- сильной асимметрией всего тела и сутулостью;
- деформацией грудной клетки;
- значительной разницей высоты положения плеч и лопаток;
- интенсивными и почти постоянными болями в спине;
- нарушением функции органов дыхания и сердца, что проявляется быстрой усталостью от двигательной активности, одышкой и частыми простудами;
- сдавливанием спинного мозга, приводящим к расстройству чувствительности, мышечной слабости в спине и/или конечностях.
4 степень
Угол сколиотической дуги больше 40° – это уже инвалидность и существенное снижение качества жизни. Помимо выраженной асимметрии туловища, искажения формы позвоночника и грудины, отмечается смещение внутренних органов с нарушением их работы.
Спина болит очень сильно, а компрессия спинномозгового канала может вызывать тяжелые осложнения. В числе последних так называемый «синдром конского хвоста», при котором наступает паралич нижних конечностей.
Методы лечения
Подход к лечению при разных углах кривизны отличается. Сколиоз 50 градусов нередко требует оперативного вмешательства. Вопрос о его целесообразности решается в индивидуальном порядке, с учетом таких факторов, как:
- возраст больного;
- причина деформации;
- локализация патологического изгиба;
- эффективность консервативных методик лечения;
- общее состояние здоровья и имеющиеся симптомы;
1 степень
На первой стадии искривления достаточно выполнять лечебную гимнастику и посещать массажные сеансы. Врачи также рекомендуют заниматься плаванием и регулярно проходить обследование. Для укрепления мышечного корсета могут назначаться физиотерапевтические процедуры электрофореза и электромиостимуляции.
Для справки! Сколиоз 8 градусов и меньше нельзя оставлять без внимания. Необходимо обязательно принять меры по профилактике его усиления и выполнять все врачебные назначения.
2 степень
Корректировать 2 степень деформации сложнее, чем первую. Выпрямить позвоночник вряд ли получится, но уменьшить градус кривизны и предупредить дальнейшее ухудшение состояния по силам каждому.
В комплексную терапию входит ЛФК, – лечебная физическая культура – массаж и физиолечение. Детям назначаются ортопедические корсеты, если они продолжают расти и имеют искривление от 15°. У пациентов с завершенным ростом корсетирование не применяется.
Носить корсет придется либо постоянно, либо надевать на ночь – режим ношения определяет врач.
Хорошие результаты дает тракционное вытяжение, которое проводится на специальных кроватях с наклоном, и мануальная терапия.
Важно, чтобы процедуры были регулярными:
- ЛФК – ежедневно;
- массаж – 1 раз в полгода-год;
- плавание – 2–3 раза в неделю.
Детям и подросткам со 2-й степенью заболевания нежелательно ходить на физкультуру, поскольку командные игры могут обернуться травмой.
Если консервативное лечение результатов не дает, ставится вопрос об операции.
3 степень
Справиться с искривлением позвоночника 3-й степени консервативно возможно лишь в детском возрасте, не позднее 11 лет. После 11 позвонки окостеневают полностью, и результатом лечения будет только замедление сколиотического процесса и небольшое уменьшение угла кривизны.
Для поддержания лечебного эффекта рекомендуется чаще проходить массаж – 3–4 раза в год – и усиленно заниматься лечебной физкультурой.
На 3 стадии деформации широко применяются физиопроцедуры – электрофорез, импульсные токи, магнитотерапия.
В тяжелых случаях, когда пациент жалуется на сильные боли, прибегают к оперативному вмешательству.
4 степень
Угол сколиотической дуги больше 40° является прямым показанием к операции, если консервативные методы неэффективны. Комплекс лечебных мероприятий не отличается от такового при позвоночном искривлении 3 степени.
Для справки! С целью повышения подвижности деформированного участка проводятся сеансы мануальной терапии. Они входят в список подготовительных процедур перед операцией.
Хирургическое лечение заключается в выпрямлении позвоночно-двигательного сегмента до «нормального» угла. Фиксация позвонков производится с помощью металлоконструкций – пластин, стержней, винтов и крючков.
Прооперированная зона становится неподвижной. Чтобы скорректировать форму позвонков и расширить их, а также для укрепления всей конструкции применяются костные трансплантаты-вкладыши.
Если вы или ваш ребенок страдаете сколиозом, не затягивайте с лечением. Вы можете избавиться от деформации при своевременном обращении к грамотному врачу – именно такие специалисты работают у нас.
Наши доктора проводят консультации и лечебные процедуры с максимальным комфортом для пациентов. Вам не придется терпеть боль и неудобства, ведь все манипуляции выполняются на современном и эргономичном оборудовании.
Для каждого пациента разрабатывается индивидуальный план лечения, по окончании которого выдаются рекомендации по поддержанию достигнутого эффекта.
Записаться на прием вы можете по телефону +375 29 628 85 82 или оставить свои контакты в форме обратной связи .
Определение.
Сколиоз –сложная трёхплоскостная деформация позвоночника, характеризующаяся, в первую очередь искривлением его во фронтальной плоскости (собственно сколиоз), с последующей торсией и искривлением в сагиттальной плоскости (увеличением физиологических изгибов — грудного кифоза, шейного и поясничного лордоза). Прогрессирование болезни приводит к вторичной деформации грудной клетки и таза, нарушению функции легких, сердца и тазовых органов.
Этиология.
Все формы сколиозов согласно Т.С. Зацепину и В.Д. Чаклину подразделяются на:
- Врождённые.
- Приобретённые
- Идиопатические. Позднее часть сколиозов с невыясненной причиной вынесли в отдельную группу.
- Диспластические сколиозы. А.А. Козловский выделил из группы идеопатических сколиозов сколиозы в основе которых, лежат особенности строения, главным образом пояснично-крестцового отдела.
В основе врождённых сколиозов лежат аномалии развития позвоночника.
В основе приобретённых сколиозов лежат перенесённые ранее заболевания.
Теории возникновения идиопатических сколиозов.
- Теория нарушения мышечного равновесия (Н.Андри)
- Нарушение невной трофики в межпозвоночных дисках и позвонках (Е.А. Абальмасова).
- Односторонняя задержка роста одного или нескольких позвонков (Bisgord и Musseimann).
- Обменная теория, расстройства обмена соеденительной ткани (I.Ponsetti).
- Изменение центрации ядра межпозвоночного диска (А.И. Казьмин).
Классификация
1. В зависимости от происхождения:
1 группа — сколиозы миопатического происхождения.
2 группа — сколиозы неврогенного происхождения.
3 группа — диспластические сколиозы.
4 группа — рубцовые сколиозы.
5 группа — травматические сколиозы
6 группа — идиопатические сколиозы.
По форме искривления:
С-образный сколиоз (с одной дугой искривления).
S-образный сколиоз (с двумя дугами искривления).
— образный сколиоз (с тремя дугами искривления).
2. По локализации искривления:
По локализации первичной кривизны. W. Schulthess (1905-07гг.) и И.И. Плотникова (1971г.) выделяют 5 типов бокового искривления.
- Шейно-грудной или верхнегрудной.
Редкая форма с вершиной искривления на уровне 1-6 грудных позвонков.
- Грудной.
Вершина деформации на уровне 6-10 грудных позвонков. Самый распространённый тип. По течению и прогнозу самый неблагоприятный, часто быстро прогрессирует, что ведёт к тяжёлым деформациям, которые ведут к значительным изменениям функций сердечно-сосудистой и дыхательной систем.
- Грудопоясничный или нижнегрудной.
Вершина деформации на уровне 10-12 грудных позвонков. Левостороннее искривление более благоприятное в плане прогноза, чем правостороннее.
- Поясничный.
Вершина деформации на уровне 1-3 поясничных позвонков. Встречается наиболее часто, левостороннее искривление выявляется чаще. Течение благоприятное, значительных изменений со стороны корпуса не вызывает. Ось позвоночника нарушается не значительно.
- Комбинированный или S-образный, с двумя первичными дугами искривления.
Данная группа имеет две равнозначные дуги искривления на уровне 7-8 грудных и 1-2 поясничных позвонков. Деформация менее выражена по сравнению с грудным сколиозом, но имеет тенденцию к прогрессированию в пубертатный период.
Классификации Понсети — Фридманна:
- Верхнегрудной (вершина искривления на уровне III — IV грудных позвонков),
- Грудной (вершина на уровне VIII — IX грудных позвонков),
- Грудо-поясничный (вершина на уровне XI — XII годных — I поясничного позвонков),
- Поясничный (вершина на уровне II — III поясничных позвонков)
- Комбинированный — с одинаковой степенью торсии в грудной и поясничной дугах (вершины искривления на уровнях VIII-IX грудных и II — III поясничных позвонков).
Для определения типа сколиоза применяют следующие критерии: первичность появления кривизны, её стабильность, выраженность структурных изменений в позвонках данной кривизны (ротация, торсия, деформация тела позвонков), величину деформации, расположение компенсаторных противоискривлений выше и ниже основной кривизны.
- По изменению статической функции позвоночника:
— компенсированная (уравновешенная) форма сколиоза (осевая вертикальная линия, опущенная от верхушки остистого отростка С7 позвонка, проходит через межягодичную складку);
— некомпенсированная (неуравновешенная) форма сколиоза (осевая вертикальная линия, опущенная от верхушки остистого отростка С7 позвонка, отклоняется в сторону и не проходит через межягодичную складку).
5. Рентгенологическая классификация (согласно приказам МО РФ):
1 степень сколиоза. Угол сколиоза 1° — 10°.
2 степень сколиоза. Угол сколиоза 11° — 25°.
3 степень сколиоза. Угол сколиоза 26° — 50°.
4 степень сколиоза. Угол сколиоза > 50°.
6. Клинико-рентгенологическая классификация сколиоза (по В. Д. Чаклину):
1 степень сколиоза. Слабо выраженное искривление позвоночника во фронтальной плоскости, исчезающее в горизонтальном положении. Асимметрия надплечий и лопаток при шейно-грудном и грудном сколиозе и талии при поясничном сколиозе, асимметрия мышц на уровне дуги искривления. Угол сколиотической дуги 175° — 170° (угол сколиоза 5° — 10°).
2 степень сколиоза. Искривление позвоночника, более выраженное, и не исчезает полностью при его разгрузке, имеется небольшая компенсаторная дуга и небольшой реберный горб. Угол сколиотической дуги 169° — 150° (угол сколиоза 11° — 30°).
3 степень сколиоза. Значительное искривление позвоночника во фронтальной плоскости с компенсаторной дугой, выраженной деформацией грудной клетки и большим реберным горбом. Туловище отклонено в сторону основной сколиотической дуги. Коррекция при разгрузке позвоночника незначительная. Угол сколиотической дуги 149° — 120° (угол сколиоза 31° — 60°).
4 степень сколиоза. Резко выраженный фиксированный кифосколиоз. Нарушение функции сердца и легких. Угол сколиотической дуги <120° (угол сколиоза >60°).
В советской, а затем российской медицине широко используется предложенная почти полвека назад степенная классификация сколиозов по Чаклину. К сожалению, на настоящий момент существуют распространенные ошибки в описании этой классификации в различных учебниках и монографиях.
Нередки случаи, когда в диагнозах пишутся промежуточные степени II-III или III-IV, хотя классификация задавала четкие границы степеней в градусах.
Более того, сам Чаклин предложил свою систему, принимая за норму 180 градусов и, к примеру, IV степень в его счете должна быть менее 120 градусов. Позднее эту систему пересчитали, принимая за норму дугу в 0 градусов, и таким образом появилась хорошо известная всем классификация по Чаклину. При этом четвертая степень ставилась, если дуга более 60°.
Однако, уже в учебнике Волкова «Детская ортопедия» в описании классификации по Чаклину предлагается ставить больному четвертую степень, если дуга более 40°. С тех пор в различных монографиях используются обе цифры в зависимости от школы авторов, при этом везде это называют классификацией по Чаклину, а в трехтомнике «Травматология и ортопедия. Руководство для врачей. Москва,1997» цифры приняли уже просто непонятные значения (IV степень после 90°).
На практике это противоречие может приводить к тому, что например, пациент с дугой 45 градусов и поставленной IV степенью специалистом, который учился по учебнику Волкова, приходит к другому специалисту, который при тех же градусах оценивает этот сколиоз как сколиоз III степени. Пациент полагает, что у него улучшение. С другой стороны, сколиоз в 40° и 140° теперь считаются одной IV степенью.
- По изменению степени деформации в зависимости от нагрузки на позвоночник:
— нефиксированный (нестабильный) сколиоз;
— фиксированный (стабильный) сколиоз.
А.И. Казьмин для определения степени стабильности предложил использовать индекс стабильности (ИС).
ИС= 180-а(величина угла искривления в положении лёжа/180-а1(величина угла искривления в положении стоя).ИС колеблется от 1 при самых стабильных до 0 в случае самых мобильных. Чем менее стабильна деформация, чем легче её исправить оперативным путём и удерживать в дальнейшем.
- По клиническому течению:
— непрогрессирующий сколиоз;
— прогрессирующий сколиоз.
Прогрессирование сколиотической деформации зависит напрямую от возраста, в котором диагностирован сколиоз. Развитие деформации происходит вместе с ростом позвоночника, наибольшее прогрессирование отмечается в предпубертатный и пубертатной периоды, на фоне гормонального дисбаланса, связанного с перестройкой эндокринной системы. Доказана прямая связь между характером течения сколиоза у детей и степенью выраженности дисбаланса (Е.Н. Бахтина и М.Г. Дугин 1993г.). Наиболее опасный возраст для прогрессирования сколиоза 12-13 лет.
Для прогнозирования дальнейшего роста сколиотической деформации применяют ряд прогностических признаков:
- Тест Риссера. Автор предложил судить об окончании роста позвоночника по состоянию апофизов подвздошной кости (степени покрытия подвздошных костей ядрами окостенения). Окончание бурного роста скелета — полное закрытие росткового хряща — тест Риссера III, с ним и прекращается прогрессирование сколиоза. Оценка результатов лечения допустима только по состоянию на тест Риссера III.
- Признак Кона.
На основании изучения рентгенограмм детей дошкольного и младшего школьного возраста со сколиозом И.И. Кон выявил расширение межпозвоночных щелей на стороне искривления. Данный симптом выявляется в начале заболевания и исчезает к 12 годам, но при наличии данного симптома отмечалось резкое прогрессирование деформации у всех исследуемых детей с данным рентгенологическим признаком.
- Признаки Мовшовича. А). Остеопороз тел позвонков.
На основании изучения рентгенограмм было отмечено, что на некоторых рентгенограммах на выпуклой стороне наблюдается относительный остеопороз нижнебоковых сегментов позвонков. Изучая динамику изменений на рентгенограммах, Мовшович пришёл к выводу, что при наличии остеопороза происходит постоянное прогрессирование сколиотической деформации.
Б.) Определение на рентгенограмме позвоночника двух ростковых зон в клиновидном позвонке свидетельствует о его активном росте и, следовательно, о прогрессировании сколиоза.
Многолетние наблюдения и изучение эволюции сколиоза позволили сделать три основополагающих вывода:
1.Торсия позвонков является основным компонентом сколиоза, без торсии нет сколиоза, одно боковое искривление позвоночника без торсии есть лишь нарушение осанки, обусловленное слабостью мышц, никогда не переходящее в сколиоз.
- Сколиоз проявляется в детском возрасте, обычно до 6 лет и первым симптомом его является торсия. Нет разных периодов возникновения сколиоза. Предлагаемая рядом авторов классификация сколиоза как детский,
Сколиоз.
Определение.
Сколиоз –сложная трёхплоскостная деформация позвоночника, характеризующаяся, в первую очередь искривлением его во фронтальной плоскости (собственно сколиоз), с последующей торсией и искривлением в сагиттальной плоскости (увеличением физиологических изгибов — грудного кифоза, шейного и поясничного лордоза). Прогрессирование болезни приводит к вторичной деформации грудной клетки и таза, нарушению функции легких, сердца и тазовых органов.
Этиология.
Все формы сколиозов согласно Т.С. Зацепину и В.Д. Чаклину подразделяются на:
- Врождённые.
- Приобретённые
- Идиопатические. Позднее часть сколиозов с невыясненной причиной вынесли в отдельную группу.
- Диспластические сколиозы. А.А. Козловский выделил из группы идеопатических сколиозов сколиозы в основе которых, лежат особенности строения, главным образом пояснично-крестцового отдела.
В основе врождённых сколиозов лежат аномалии развития позвоночника.
В основе приобретённых сколиозов лежат перенесённые ранее заболевания.
Теории возникновения идиопатических сколиозов.
1.Теория нарушения мышечного равновесия (Н.Андри)
- Нарушение невной трофики в межпозвоночных дисках и позвонках (Е.А. Абальмасова).
- Односторонняя задержка роста одного или нескольких позвонков (Bisgord и Musseimann).
- Обменная теория, расстройства обмена соеденительной ткани (I.Ponsetti).
- Изменение центрации ядра межпозвоночного диска (А.И. Казьмин).
Классификация.
- В зависимости от происхождения:
1 группа — сколиозы миопатического происхождения.
2 группа — сколиозы неврогенного происхождения.
3 группа — диспластические сколиозы.
4 группа — рубцовые сколиозы.
5 группа — травматические сколиозы
6 группа — идиопатические сколиозы.
По форме искривления:
С-образный сколиоз (с одной дугой искривления).
S-образный сколиоз (с двумя дугами искривления).
— образный сколиоз (с тремя дугами искривления).
3. По локализации искривления:
По локализации первичной кривизны. W. Schulthess (1905-07гг.) и И.И. Плотникова (1971г.) выделяют 5 типов бокового искривления.
- Шейно-грудной или верхнегрудной.
Редкая форма с вершиной искривления на уровне 1-6 грудных позвонков.
- Грудной.
Вершина деформации на уровне 6-10 грудных позвонков. Самый распространённый тип. По течению и прогнозу самый неблагоприятный, часто быстро прогрессирует, что ведёт к тяжёлым деформациям, которые ведут к значительным изменениям функций сердечно-сосудистой и дыхательной систем.
- Грудопоясничный или нижнегрудной.
Вершина деформации на уровне 10-12 грудных позвонков. Левостороннее искривление более благоприятное в плане прогноза, чем правостороннее.
- Поясничный.
Вершина деформации на уровне 1-3 поясничных позвонков. Встречается наиболее часто, левостороннее искривление выявляется чаще. Течение благоприятное, значительных изменений со стороны корпуса не вызывает. Ось позвоночника нарушается не значительно.
- Комбинированный или S-образный, с двумя первичными дугами искривления.
Данная группа имеет две равнозначные дуги искривления на уровне 7-8 грудных и 1-2 поясничных позвонков. Деформация менее выражена по сравнению с грудным сколиозом, но имеет тенденцию к прогрессированию в пубертатный период.
классификации Понсети — Фридманна:
- Верхнегрудной (вершина искривления на уровне III — IV грудных позвонков),
- Грудной (вершина на уровне VIII — IX грудных позвонков),
- Грудо-поясничный (вершина на уровне XI — XII годных — I поясничного позвонков),
- Поясничный (вершина на уровне II — III поясничных позвонков)
- Комбинированный — с одинаковой степенью торсии в грудной и поясничной дугах (вершины искривления на уровнях VIII-IX грудных и II — III поясничных позвонков).
Для определения типа сколиоза применяют следующие критерии: первичность появления кривизны, её стабильность, выраженность структурных изменений в позвонках данной кривизны (ротация, торсия, деформация тела позвонков), величину деформации, расположение компенсаторных противоискривлений выше и ниже основной кривизны.
- По изменению статической функции позвоночника:
— компенсированная (уравновешенная) форма сколиоза (осевая вертикальная линия, опущенная от верхушки остистого отростка С7 позвонка, проходит через межягодичную складку);
— некомпенсированная (неуравновешенная) форма сколиоза (осевая вертикальная линия, опущенная от верхушки остистого отростка С7 позвонка, отклоняется в сторону и не проходит через межягодичную складку).
5. Рентгенологическая классификация (согласно приказам МО РФ):
1 степень сколиоза. Угол сколиоза 1° — 10°.
2 степень сколиоза. Угол сколиоза 11° — 25°.
3 степень сколиоза. Угол сколиоза 26° — 50°.
4 степень сколиоза. Угол сколиоза > 50°.
6. Клинико-рентгенологическая классификация сколиоза (по В. Д. Чаклину):
1 степень сколиоза. Слабо выраженное искривление позвоночника во фронтальной плоскости, исчезающее в горизонтальном положении. Асимметрия надплечий и лопаток при шейно-грудном и грудном сколиозе и талии при поясничном сколиозе, асимметрия мышц на уровне дуги искривления. Угол сколиотической дуги 175° — 170° (угол сколиоза 5° — 10°).
2 степень сколиоза. Искривление позвоночника, более выраженное, и не исчезает полностью при его разгрузке, имеется небольшая компенсаторная дуга и небольшой реберный горб. Угол сколиотической дуги 169° — 150° (угол сколиоза 11° — 30°).
3 степень сколиоза. Значительное искривление позвоночника во фронтальной плоскости с компенсаторной дугой, выраженной деформацией грудной клетки и большим реберным горбом. Туловище отклонено в сторону основной сколиотической дуги. Коррекция при разгрузке позвоночника незначительная. Угол сколиотической дуги 149° — 120° (угол сколиоза 31° — 60°).
4 степень сколиоза. Резко выраженный фиксированный кифосколиоз. Нарушение функции сердца и легких. Угол сколиотической дуги <120° (угол сколиоза >60°).
В советской, а затем российской медицине широко используется предложенная почти полвека назад степенная классификация сколиозов по Чаклину. К сожалению, на настоящий момент существуют распространенные ошибки в описании этой классификации в различных учебниках и монографиях.
Нередки случаи, когда в диагнозах пишутся промежуточные степени II-III или III-IV, хотя классификация задавала четкие границы степеней в градусах.
Более того, сам Чаклин предложил свою систему, принимая за норму 180 градусов и, к примеру, IV степень в его счете должна быть менее 120 градусов. Позднее эту систему пересчитали, принимая за норму дугу в 0 градусов, и таким образом появилась хорошо известная всем классификация по Чаклину. При этом четвертая степень ставилась, если дуга более 60°.
Однако, уже в учебнике Волкова «Детская ортопедия» в описании классификации по Чаклину предлагается ставить больному четвертую степень, если дуга более 40°. С тех пор в различных монографиях используются обе цифры в зависимости от школы авторов, при этом везде это называют классификацией по Чаклину, а в трехтомнике «Травматология и ортопедия. Руководство для врачей. Москва,1997» цифры приняли уже просто непонятные значения (IV степень после 90°).
На практике это противоречие может приводить к тому, что например, пациент с дугой 45 градусов и поставленной IV степенью специалистом, который учился по учебнику Волкова, приходит к другому специалисту, который при тех же градусах оценивает этот сколиоз как сколиоз III степени. Пациент полагает, что у него улучшение. С другой стороны, сколиоз в 40° и 140° теперь считаются одной IV степенью.- По изменению степени деформации в зависимости от нагрузки на позвоночник:
— нефиксированный (нестабильный) сколиоз;
— фиксированный (стабильный) сколиоз.
А.И. Казьмин для определения степени стабильности предложил использовать индекс стабильности (ИС).
ИС= 180-а(величина угла искривления в положении лёжа/180-а1(величина угла искривления в положении стоя).ИС колеблется от 1 при самых стабильных до 0 в случае самых мобильных. Чем менее стабильна деформация, чем легче её исправить оперативным путём и удерживать в дальнейшем.
- По клиническому течению:
— непрогрессирующий сколиоз;
— прогрессирующий сколиоз.
Прогрессирование сколиотической деформации зависит напрямую от возраста, в котором диагностирован сколиоз. Развитие деформации происходит вместе с ростом позвоночника, наибольшее прогрессирование отмечается в предпубертатный и пубертатной периоды, на фоне гормонального дисбаланса, связанного с перестройкой эндокринной системы. Доказана прямая связь между характером течения сколиоза у детей и степенью выраженности дисбаланса (Е.Н. Бахтина и М.Г. Дугин 1993г.). Наиболее опасный возраст для прогрессирования сколиоза 12-13 лет.
Для прогнозирования дальнейшего роста сколиотической деформации применяют ряд прогностических признаков:
- Тест Риссера. Автор предложил судить об окончании роста позвоночника по состоянию апофизов подвздошной кости (степени покрытия подвздошных костей ядрами окостенения). Окончание бурного роста скелета — полное закрытие росткового хряща — тест Риссера III, с ним и прекращается прогрессирование сколиоза. Оценка результатов лечения допустима только по состоянию на тест Риссера III.
- Признак Кона.
На основании изучения рентгенограмм детей дошкольного и младшего школьного возраста со сколиозом И.И. Кон выявил расширение межпозвоночных щелей на стороне искривления. Данный симптом выявляется в начале заболевания и исчезает к 12 годам, но при наличии данного симптома отмечалось резкое прогрессирование деформации у всех исследуемых детей с данным рентгенологическим признаком.
- Признаки Мовшовича. А). Остеопороз тел позвонков.
На основании изучения рентгенограмм было отмечено, что на некоторых рентгенограммах на выпуклой стороне наблюдается относительный остеопороз нижнебоковых сегментов позвонков. Изучая динамику изменений на рентгенограммах, Мовшович пришёл к выводу, что при наличии остеопороза происходит постоянное прогрессирование сколиотической деформации.
Б.) Определение на рентгенограмме позвоночника двух ростковых зон в клиновидном позвонке свидетельствует о его активном росте и, следовательно, о прогрессировании сколиоза.
Многолетние наблюдения и изучение эволюции сколиоза позволили сделать три основополагающих вывода:
1.Торсия позвонков является основным компонентом сколиоза, без торсии нет сколиоза, одно боковое искривление позвоночника без торсии есть лишь нарушение осанки, обусловленное слабостью мышц, никогда не переходящее в сколиоз.
- Сколиоз проявляется в детском возрасте, обычно до 6 лет и первым симптомом его является торсия. Нет разных периодов возникновения сколиоза. Предлагаемая рядом авторов классификация сколиоза как детский, подростковый, юношеский на самом, деле основана на возрасте выявления, а не на возрасте возникновения сколиоза.
- Деформация позвоночника развивается по определенным законам, и знание их дает возможность прогнозировать течение болезни.
Клинические и лабораторные исследования доказывают единство происхождения и патогенеза диспластических, идиопатических и врожденных сколиозов.
Разница в величине угла искривления на рентгенограммах, произведенных в положении больного лежа и стоя, позволяет судить о степени мышечной несостоятельности и нестабильности позвоночника.
Обнаружив при осмотре ребенка сзади в положении стоя асимметричное расположение лопаток, надплечий, разную глубину углов талии, перекос таза часто ставят диагноз сколиоза. Это неверно. Более того, если при разметке остистых отростков в положении ребенка стоя определяется явное боковое отклонение их и на рентгенограмме в положении нагрузки (стоя) отмечается явное искривление позвоночника, то и в этом случае еще нельзя утверждать наличие сколиоза. Все перечисленные изменения свойственны и нарушениям осанки во фронтальной плоскости. Для постановки диагноза необходимо выявить торсию (начальное проявление заболевания — реберное выбухание или реберный горб при тяжелой степени сколиоза). Асимметричное реберное выбухание в грудном отделе и мышечный валик в поясничном отделе — это следствие торсионной деформации позвоночника. Торсия позвонков выявляется при наклоне туловища ребенка вперед с выпрямленными в коленях ногами и опущенными вниз расслабленными руками. Ноги должны быть установлены на одной горизонтальной линии. Обследование проводится при достаточном освещении, причем врач располагается спиной к источнику света. Наклонять ребенка надо медленно. Исследователь регулирует степень наклона, удерживая ребенка за плечи. Осматривайте пациента сзади и спереди: осмотр спереди при наклоне туловища позволяет обнаружить торсию в верхнегрудном и грудном отделах позвоночника, а осмотр сзади, также при наклоне туловища — торсию в поясничном отделе. Для измерения степени торсии используют торсиометр или определяют высоту реберного выбухания и поясничного валика с помощью двух линеек. Обследование включает выявление кифоза или лордоза позвоночника, ротационных и других деформаций, измерение длины ног. Степени плоскостопия, наклона таза определение контрактур большой грудной и пояснично-подвздошных мышц.
Рентгенологическое исследование при сколиозе.
Для диагностики сколиоза, определения его степени, признаков стабилизации и прогрессирования выполняют две рентгенограммы позвоночника в задней проекции: одну — в горизонтальном положении пациента лежа на спине, вторую — в вертикальном положении.Рентгенологические признаки ротации и торсии позвонка на рентгенограмме в задней проекции:
— смещение остистого отростка позвонка в сторону вогнутой части сколиотической дуги;
— неодинаковая длина левого и правого поперечных отростков;
— асимметрия положения и формы ножек дужки позвонка;
— асимметричное положение межпозвоночных суставов;
— клиновидная форма тела позвонка и межпозвоночных промежутков.
Нейтральные позвонки не имеют признаков торсии и ротации.Измерение угла сколиотической дуги (угла сколиоза)
Метод Фергюссона (Fergusson)
Угол сколиоза образован пересечением линий, соединяющих геометрические центры нейтральных позвонков с геометрическим центром позвонка, расположенного на высоте сколиотической дуги.подростковый, юношеский на самом, деле основана на возрасте выявления, а не на возрасте возникновения сколиоза.
- Деформация позвоночника развивается по определенным законам, и знание их дает возможность прогнозировать течение болезни.
Клинические и лабораторные исследования доказывают единство происхождения и патогенеза диспластических, идиопатических и врожденных сколиозов.
Разница в величине угла искривления на рентгенограммах, произведенных в положении больного лежа и стоя, позволяет судить о степени мышечной несостоятельности и нестабильности позвоночника.
Обнаружив при осмотре ребенка сзади в положении стоя асимметричное расположение лопаток, надплечий, разную глубину углов талии, перекос таза часто ставят диагноз сколиоза. Это неверно. Более того, если при разметке остистых отростков в положении ребенка стоя определяется явное боковое отклонение их и на рентгенограмме в положении нагрузки (стоя) отмечается явное искривление позвоночника, то и в этом случае еще нельзя утверждать наличие сколиоза. Все перечисленные изменения свойственны и нарушениям осанки во фронтальной плоскости. Для постановки диагноза необходимо выявить торсию (начальное проявление заболевания — реберное выбухание или реберный горб при тяжелой степени сколиоза). Асимметричное реберное выбухание в грудном отделе и мышечный валик в поясничном отделе — это следствие торсионной деформации позвоночника. Торсия позвонков выявляется при наклоне туловища ребенка вперед с выпрямленными в коленях ногами и опущенными вниз расслабленными руками. Ноги должны быть установлены на одной горизонтальной линии. Обследование проводится при достаточном освещении, причем врач располагается спиной к источнику света. Наклонять ребенка надо медленно. Исследователь регулирует степень наклона, удерживая ребенка за плечи. Осматривайте пациента сзади и спереди: осмотр спереди при наклоне туловища позволяет обнаружить торсию в верхнегрудном и грудном отделах позвоночника, а осмотр сзади, также при наклоне туловища — торсию в поясничном отделе. Для измерения степени торсии используют торсиометр или определяют высоту реберного выбухания и поясничного валика с помощью двух линеек. Обследование включает выявление кифоза или лордоза позвоночника, ротационных и других деформаций, измерение длины ног. Степени плоскостопия, наклона таза определение контрактур большой грудной и пояснично-подвздошных мышц.
Рентгенологическое исследование при сколиозе.
Для диагностики сколиоза, определения его степени, признаков стабилизации и прогрессирования выполняют две рентгенограммы позвоночника в задней проекции: одну — в горизонтальном положении пациента лежа на спине, вторую — в вертикальном положении.
Рентгенологические признаки ротации и торсии позвонка на рентгенограмме в задней проекции:
— смещение остистого отростка позвонка в сторону вогнутой части сколиотической дуги;
— неодинаковая длина левого и правого поперечных отростков;
— асимметрия положения и формы ножек дужки позвонка;
— асимметричное положение межпозвоночных суставов;
— клиновидная форма тела позвонка и межпозвоночных промежутков.
Нейтральные позвонки не имеют признаков торсии и ротации.
Измерение угла сколиотической дуги (угла сколиоза)
Метод Фергюссона (Fergusson)
Угол сколиоза образован пересечением линий, соединяющих геометрические центры нейтральных позвонков с геометрическим центром позвонка, расположенного на высоте сколиотической дуги.
Метод Кобба (Cobb)
1 вариант. Угол сколиоза образуется пересекающимися перпендикулярами, восстановленными навстречу друг другу от линий, проходящих по нижней поверхности верхнего и верхней поверхности нижнего нейтральных позвонков.
2 вариант. Этим вариантом метода Кобба пользуются при значительном искривлении позвоночника. Угол сколиоза образуется пересекающимися линиями, проходящими по нижней поверхности верхнего и верхней поверхности нижнего нейтральных позвонков.
На фото: Вариант 1 , Вариант 2
Метод Лекума
Этим методом пользуются при невозможности определить нейтральные позвонки. Угол сколиоза образуется при пересечении линий, соединяющих геометрические центры двух позвонков, расположенных выше позвонка, находящегося на вершине сколиотической дуги, и двух позвонков расположенных ниже его.
Определение стабильности сколиоза
Если угол сколиоза в положении пациента лежа и стоя не изменяется, сколиоз считается фиксированным или стабильным. Если при разгрузке позвоночника, т.е. в положении лежа он уменьшается — сколиоз нефиксированный (нестабильный).
Определение прогрессирования сколиоза
Рентгенологический признак прогрессирования
Т.к. угол Кобба отражает искривление только в одной плоскости и не учитывает ротацию, он не может точно описать серьёзность трехплоскостной деформации.
Метод Фергюсона не даёт аккуратного измерения дуг более 50°, метод Кобба метод не даёт аккуратного измерения дуг до 50°. Т.о., метод Фергюсона должен быть использован для измерения сколиозов до 50°, метод Кобба должен быть использован для измерения сколиозов более 50°.
Метод Кобба не измеряет само искривление, он измеряет угол наклона крайних поверхностей крайних позвонков. Крайние позвонки могут быть наклонены сами по себе, без значительного влияния на дугу, таким образом искажая картину.
Метод Фергюсона представляет саму дугу и наклон крайних позвонков не влияет на показатели. Очень часто велик соблазн использовать метод Кобба, потому что он даёт иллюзию достижения большей корекции в процессе лечения.
Альтернативный метод измерения искривления. Измерение центра тяжести (The vertebral centroid measurement, VMC)
Исследования показали, что метод Кобба имеет несколько слабых мест и в результате разница в измерениях между разными врачами составляет 2,8°-10°. Результаты исследования показали, что измерение искривления по центру тяжести позвонков более соответствует действительности.
В исследовании приняли участие 19 пациентов, все с С-образным сколиозом и 3 врача. Крайние позвонки были предварительно выбраны одним из авторов статьи для устранения одного источника ошибок. Каждый врач пользовался цифровым оборудованием для разметок, процедура была повторена более чем через 2 недели.
Техника измерения такова: (Рис. 1)
1) Контуры позвонков A, B, C, и D очерчены (угол Кобба определён как угол между верхней поверхностью позвонка B и нижней поверхностью позвонка C)
2) Проведены диагонали всех этих позвонков
3) Пересечения диагоналей (напр, a, b, c, d) были соединены (e, f, g, h).
4) Пересечение линий ef и gh дало VMC угол (на рисунке путём построения прямоугольных углов они вынесены за пределы контуров позвоночника)
Авторы вынуждены были сделать вывод, что ни один из предложенных в настоящее время способов не учитывает наклон и ротацию таза.
Приложения:
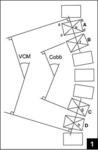
Определение стабильности сколиоза
Если угол сколиоза в положении пациента лежа и стоя не изменяется, сколиоз считается фиксированным или стабильным. Если при разгрузке позвоночника, т.е. в положении лежа он уменьшается — сколиоз нефиксированный (нестабильный).
Прогнозирование
В настоящее время установлено 12 факторов, позволяющих распознать прогрессирующие формы сколиоза и индивидуально выбрать наиболее рациональную тактику лечения каждого больного.
Возраст проявления сколиоза.Чем раньше проявляется сколиоз и клинически определяется прогрессирование деформации, тем больше возможность увеличения искривления и тем хуже прогноз.
Локализация первичной дуги — тип сколиоза.Наиболее злокачественным течением отличается грудной и комбинированный сколиоз.
Пубертатный период, во время которого происходит бурный рост скелета. Этот период можно считать «злейшим врагом» ребенка. С его началом течение сколиоза резко ухудшается. При отсутствии лечения скорость прогрессирования искривления позвоночника в пубертатном периоде увеличивается в 4 — 5 раз, что объясняется интенсивным ростом скелета. Поэтому важен контроль роста ребенка. С его окончанием прогрессирование сколиоза прекращается. Длится пубертатный период в среднем 4 года. По Таннеру, начинается период полового созревания с набуханием грудных желез у девочек и увеличением тестикул у мальчиков. Затем появляется оволосение в лобковой и подмышечной областях и лишь затем — первая менструация у девочек и поллюции у мальчиков. В это время появляется ядро окостенения в ростковом хряще гребня тазовой кости (тест Риссера I). Появление и развитие ядер окостенения сами по себе не влияют на течение сколиоза, но имеют большое прогностическое значение, так как завершение окостенения (тест Риссера III) свидетельствует об окончании усиленного роста позвоночника и, следовательно, прогрессирования сколиоза. Пользуясь тестом Риссера, мы можем определить для каждого ребенка, сколько времени предстоит расти его позвоночнику, и тем самым уточнить период возможного прогрессирования. Следует знать, что при большом искривлении позвоночника, при III — IV степени сколиоза, увеличение дуги возможно и после окостенения зон роста (после теста Риссера III): в течение 1 — 2 лет у 50 проц. больных дуга возрастет на 6 — 10 градусов.
Выраженность торсии. Даже при небольшой дуге искривления позвоночника, особенно у маленьких детей, торсия 10 градусов и более прогностически неблагоприятна.
Выраженность диспластических черт развития, так называемая доза диспластичности.Среди черт диспластического развития в неврологическом статусе наиболее часто отмечаются асимметрия глазных щелей, носогубных складок, анизокория, нистагм, отклонение языка от средней линии, неравномерность брюшных и сухожильных рефлексов, изменение некоторых видов чувствитель¬ности, вегетативные расстройства в виде потливости, изменения дермографизма, ночной энурез, гипертрихоз.
К признакам дисплазии следует относить высокое сводчатое нёбо, аномалии прикуса, слабость связочного аппарата суставов, плоскостопие, а на рентгенограммах — сакрализацию или люмболизацию, недоразвитие XII пары ребер или наличие добавочных ребер, несращение дужек позвонков.
Контрактура подвздошно-поясничной мышцы.Наличие контрактуры свидетельствует о прогрессирующей форме сколиоза. Пояснично-подвздошная мышца начинается от поперечных отростков и боковых поверхностей тел 11-12 грудных и всех поясничных позвонков и прикрепляется к малому вертелу бедра.
Исторически эта мышца короткая, т. к. звери ходят на четырех лапах и расстояние между позвоночником и бедром короткое. Внутриутробно у плода тоже бедро сближено с позвоночником, и ребенок появляется на свет с короткими пояснично-подвздошными мышцами. Рефлекторное ползание с 1,5 — 2 месяцев восстанавливает их длину. Но при сколиозе, когда имеет место патология соединительной ткани и эластичность нарушена, мышца может оставаться короткой. Выявляют это приёмом Томаса, прижимая колено одной из ног к животу. Если есть укорочение этой мышцы с другой стороны, то нога сгибается. Тогда при вертикальном положении ребенка происходит наклон таза кпереди, увеличиваются поясничный лордоз, ротация поясничного отдела позвоночника и наклон его в сторону укороченной мышцы, что способствует увеличению деформации. Необходимо обратить внимание, что у детей, не имеющих сколиоза, при отсутствии рефлекторного ползания и адекватной гимнастики новорожденного тоже может оставаться укорочение пояснично-подвздошных мышц. Само по себе оно, конечно, не вызывает сколиоза (нет смещения пульпозного ядра диска, нет торсии), но следующий за этим укорочением наклон таза кпереди и поясничный лордоз увеличивают физиологический грудной кифоз, вызывают нарушение осанки. Но нет торсии, и оно никогда не переходит в сколиоз.
Нестабильность позвоночника.Нестабильность с индексом Казьмина менее 0,8 и с разницей углов искривления на рентгенограммах, снятых в положении лежа и стоя, более 10 градусов является прогностически неблагоприятным признаком.
Уплощение физиологического грудного кифоза — лордоз грудного отдела позвоночника.
Ригидность позвоночника.
Рентгенологические признаки Кона и Мовшовича (см. выше).
Лечение.
Консервативное.
- Общеукрепляющие процедуры, улучшающие общее самочувствие, а та же функции дыхательной и сердечно-сосудистой системы.
- Лечебная Гимнастика, направленную на укрепление мышечного корсета, коррекции и стабилизации деформации.
- Массаж для улучшения трофики мышц.
- Гидрокинезиотерапия, плавание.
- Физиотерапия. Электромиостимуляция.
- Разгрузка позвоночника (вытяжение, специальные укладки, школьные занятия в положении лёжа, ортезотерапия – лечение корсетами).
Оперативное.
Типы операций:
- На мышцах и связочном аппарате.
- Реконструкция грудной клетки.
- Спондилодезы (фиксации позвоночника металлоконструкциями).
- На телах позвонков и межпозвоночных дисках.
КОРСЕТОТЕРАПИЯ ИДИОПАТИЧЕСКОГО СКОЛИОЗА.
Корсетотерапия (ортезирование) является одним из традиционных методов корригирующего лечения пациентов с прогрессирующими деформациями позвоночника при идиопатическом сколиозе. К настоящему моменту предложено большое количество различных технических решений ортезов, вариантов их изготовления и методик клинического применения.
Проведенный анализ (Тесаков Д.К., Воронович И.Р., 2008) методов корригирующего лечения пациентов с деформациями позвоночника при идиопатическом сколиозе показал, что применять корсетную технологию рекомендуется у следующих категорий больных:
1 — у пациентов с активным ростом позвоночника, рентгенологически характеризующимся по Risser и Садофьевой стадиями R-0—IV и S-0—III соответственно, имеющих деформации с углом дуг на прямых рентгенограммах в положении стоя 20° при измерении по Cobb; корсетное лечение в указанных ситуациях проводят, чтобы удерживать в условиях ортеза скорригированный позвоночник, а при продолжающемся увеличении деформации — сдерживать ее прогрессирование до завершения периода костного роста (наступление стадий R-IV—V и S-IV—V);
2 — у пациентов с завершенным ростом позвоночника, имеющих нестабильные деформации величиной 20° с нарушенной компенсацией; в таких ситуациях корсетное лечение позволяет улучшить или стабилизировать состояние позвоночника и предупредить или сдержать спонтанное развитие неврологических спинальных и соматических осложнений.
Основные принципы построения корсетов:
1 — уменьшение деформирующего воздействия массы тела; за счет уменьшения статического момента массы тела при помощи внешних опор, по которым часть массы тела передаётся непосредственно в таз — этот принцип построения корсетов был известен давно, но заметный разгружающий эффект был достигнут при введении головодержателя, связанного продольными шинами с гильзой таза (примерами могут служить корсет Milwaukee и корсет ЦНИИПП);
2 — уменьшения деформирующего влияния массы тела за счет приближение линии, вдоль которой оказывает нагрузку масса тела, к искривлённому участку позвоночника — этого достигают изменением взаимоотношений частей туловища в корсете; при сохранении больным исправленной позы уменьшается статический момент массы тела, что влечёт за собой и уменьшение антигравитационных усилий паравертебральных мышц — в итоге давление на позвонки снижается.
Большинство применяемых в настоящее время корсетов снабжено поперечно расположенными шинами. Со стороны этих шин на туловище действуют три горизонтальные силы. Одна из них воздействует на туловище в области вершины искривления, две другие направлены в противоположную сторону, они приложены выше и ниже участка искривления. Таким образом, существует несколько основных биомеханических принципов построения корсетов: разгрузка позвоночника, коррекция искривления, сохранение максимума движений туловища, активное удержание позы в корсете.
В большинстве современных конструкций корсетов сочетаются различные воздействия на позвоночник. Однако наибольшее значение придают тем из них, которые обеспечивают активную деятельность мышц в корсете. К числу широко распространенных систем относится корсет Milwaukee. Бостонскую корсетную систему, корсет Stagnfra, группу ортопедических аппаратов Shede, корсеты ЦНИИИПП, корсет Шино и др..
Основные условия для пациента при корсетном лечении. С учетом вынужденного насильственного характера корригирующего корсетного воздействия на деформацию позвоночника и длительности лечения, составляющей, в зависимости от возрастных особенностей костного роста, не менее 3 лет, определено, что пациент должен выполнять следующие условия-требования:
1 — адекватность понимания, положительный настрой и обязательное собственное желание лечиться рекомендованным методом;
2 — строгое соблюдение корсетного режима:
- стабильное сохранение силы и длительности установленного корригирующего воздействия на деформацию позвоночника;
- дисциплинированное соблюдение временного регламента бескорсетного пребывания (см. далее «Методический инструктаж по соблюдению дисциплины установленного корсетного режима»), связанного с гигиеническими требованиями и проведением других назначенных лечебных мероприятий;
- добросовестный самоконтроль технического и санитарно-гигиенического состояния корсета;
- тщательный гигиенический уход за кожей, включающий регулярный туалет и смену нательных маек;
- своевременное согласование даты контрольных осмотров с курирующим врачом-ортопедом и специалистом протезного предприятия;
- незамедлительное информирование курирующего врача-ортопеда о возникших возможных изменениях, осложнениях или нарушениях корсетного режима;
3 — сохранение нормального психологического равновесия, связанного как с возникающим определенным дискомфортом от проводимого лечения, так и с возможным неадекватным реагированием окружающих.
Методический инструктаж по соблюдению дисциплины установленного корсетного режима. В течение суток корсет разрешают снимать только для следующих ситуаций:
1 — туалетные гигиенические мероприятия с общим временем до 1 ч;
2 — смена нательного подкорсетного белья (маек-фуфаек), связанная с повышенной потливостью
при нахождении в условиях ортеза; осуществляется в течение дня не менее 4 раз в сутки и занимает от 30 до 60 мин;
3 — проведение вспомогательного лечения (ЛФК, массаж, курсы физиопроцедур и т. д.), требующего снятия корсета, с общим временем до 2 — 2,5 ч.
Таким образом, пациент должен находиться в условиях корсетного режима коррекции не менее 20 ч в сутки, включая сон. При этом длительность одного пребывания без корсета не должна превышать 1 ч.
Противопоказания для корсетного корригирующего лечения:
1 — возраст пациентов до 5 лет (высокий риск неадекватности поведения для соблюдения строгого корсетного режима лечения);
2 — деформации позвоночника, сопровождающиеся некупируемой декомпенсацией функции соматических органов грудной клетки и брюшной полости;
3 — деформации позвоночника, сопровождающиеся неустраняющимися спинальными неврологическими расстройствами;
4 — сопутствующая патология: заболевания кожных покровов туловища в стадии обострения; патология центральной нервной системы, сопровождающаяся неадекватностью мышления и поведения пациента; острые соматические и инфекционные заболевания, острые травматические состояния, а также любые другие медицинские ситуации, исключающие корригирующее корсетное воздействие на деформацию позвоночника.
ПЕРИОДЫ КОРСЕТНОГО КОРРИГИРУЮЩЕГО ЛЕЧЕНИЯ по Д.К. Тесакову.
Период адаптации к ортезу (корсету) – это период от 2-х до 8-и недель, в течение которого пациенты привыкают к рекомендованному режиму пребывания в корсете с осуществлением (у некоторых больных) дополнительной корректировки корсета, рекомендованной на этапе клинического контроля изделия. После выполненной корректировки корсета проводят повторный контрольный клинический осмотр.
Период первичной коррекции деформации позвоночника – это период, который начинается со дня осмотра в изготовленном и откорректированном корсете и составляющий, в зависимости от параметров и характеристик деформации у конкретного больного, от 2-х до 6-и месяцев. По истечении этого периода проводят рентгенологическое обследование позвоночника в условиях корсетного режима; снимки выполняют в положении пациента стоя в прямой и боковой проекциях. Полученные рентгенологические данные корригирующего воздействия сравнивают с исходными показателями деформации.
В процессе контрольного осмотра-обследования при необходимости проводят корректировку режима работы ортеза, дают рекомендации по его техническому сервису и ремонту (замена и перестановка крепежа, установка дополнительных пелотов для возможного изменения корригирующего воздействия на деформацию). При осмотре особое внимание следует уделять состоянию кожных покровов в области корсетного давления и наблюдаемым изменениям рельефа поверхности туловища, обязательно подчеркивать важность соблюдения пациентом строгой дисциплины в выполнении рекомендаций по корсетному режиму и вспомогательному лечению (ЛФК, курсы стимулирующих физиопроцедур и т. д.).
Период корсетного удержания – это период дальнейшего пребывания пациента в корсете с соблюдением рекомендаций по корригирующему режиму. Его продолжительность зависит от состояния динамики ростковой костной зрелости позвоночника, что контролируют рентгенологически по апофизарным тестам Risser и Садофьевой. Планируемые контрольные осмотры у врача-ортопеда и у протезиста целесообразно проводить в данном периоде в зависимости от развития клинической ситуации и ростковой активности пациента с интервалом от 2-х до 6-и месяцев. При этом особое внимание следует уделять дисциплине корсетного режима, техническому состоянию ортеза и его соответствию параметрам больного.
Клиническая практика показывает, что срок нормального функционирования одного корсета от момента его изготовления, с учетом выраженности деформации позвоночника и характера ее прогрессирования, эффекта достигнутой и удерживаемой коррекции, а также индивидуальных особенностей роста и физиологического развития пациента, составляет 8 — 26 месяцев (в среднем 1,5 года). На контрольных осмотрах следует решать вопрос и о своевременном изготовлении нового ортеза. Текущие рентгенологические обследования позвоночника за период корсетного удержания деформации с учетом получаемой лучевой нагрузки целесообразно выполнять через 1 год после предыдущего.
В ходе периода корсетного удержания возможны различные варианты поведения сколиотической деформации позвоночника, в зависимости от исходной выраженности и характера ее прогрессирования. В случаях, когда у больного в условиях ортеза искривление сохраняется или выходит на хирургические параметры, целесообразно данный период вести до наступления стабилизации костного роста позвоночника, что рентгенологически характеризуется по Садофьевой стадией S-IV. Далее, при отсутствии возможных противопоказаний, рекомендуется в согласованном порядке планировать проведение оперативного этапа лечения – коррекцию и стабилизацию деформации позвоночника с применением имплантируемых металлоконструкций.
Период плановой отмены корсета – это период, который наступает после завершения костного роста позвоночника, что рентгенологически характеризуется по Садофьевой стадией S-V. Данный период заключается в постепенном увеличении времени бескорсетного пребывания, которое начинают с дневного периода бодрствования. Первые две недели пациенту разрешают снимать корсет дополнительно к указанному выше времени на 1 ч в день, следующие две недели — на 2 ч, затем — на 3 ч и т. д., доводя использование ортеза (корсета) только на время ночного сна. Указанный этап постепенной отмены корсета составляет 3 — 4 месяца. В течение следующих 2 — 3 месяцев следует одевать ортез только на время ночного сна, а к концу указанного срока, за 2 недели до прибытия на контроль к врачу-ортопеду, спать без корсета. Параллельно с выполнением рекомендаций по режиму отмены корсета пациентам предписывают строго выполнять программу ЛФК, которая уже принимает на себя функции ведущего метода лечения. На контроле у врача-ортопеда выполняют рентгенографию позвоночника без корсета в положении пациента стоя в прямой и боковой проекциях, полученные данные сравнивают с исходными и корсетными параметрами деформации.
В период отмены корсета возможны различные варианты изменения параметров сколиотической деформации позвоночника, в зависимости от исходных показателей и результативности предыдущих периодов. Если при отмене корсета искривление вышло на хирургические показатели, целесообразно больного вернуть в строгий корсетный режим и в согласованном порядке планировать проведение оперативного этапа лечения. Пациентам, у которых на клинико-рентгенологическом контроле без корсета сколиотическая деформация по своим характеристикам не требует хирургического лечения, рекомендуют полную отмену ортеза (корсета) вообще или пользование им на время ночного сна в течение 3 — 6 месяцев.
Период дальнейшего наблюдения – это период, который наступает после завершенного корсетного лечения. Контрольный осмотр при этом целесообразно назначать в зависимости от особенностей деформации через 6 — 10 месяцев, а рентгенографию позвоночника планировать через год после последнего лучевого обследования. Полученные данные сопоставляют с исходными, корсетными и последними параметрами деформации без ортеза. Пациентам рекомендуют продолжать общее консерватив ное лечение с ведущим методом ЛФК под наблюдением врача-ортопеда.
СПЕЦИАЛЬНЫЕ КОРРИГИРУЮЩИЕ ПОЗЫ И УКЛАДКИ
Корригирующие позы и укладки относятся к лечению положением тела больного сколиозом. При определенном положении тела можно оказать длительное корригирующее воздействие пассивного характера на основную дугу искривления позвоночника, выгибая ее в обратную сторону, и таким образом способствовать выравниванию нефиксированной основной дуги. Механизм такого воздействия основан на косой установке линии плечевого или тазового поясов при асимметричном положении руки или ноги в зависимости от локализации основной дуги искривления в грудном или поясничном отделах позвоночника. Степень натяжения ретрогированных тканей в позвоночно-двигательных сегментах, лежащих в дуге искривления позвоночника, уменьшается, а сама дуга находится в положении пассивной коррекции. При этом рука или нога находятся в асимметричном по отношению к туловищу исходном положении, которое характеризует корригирующую позу и укладку.
Корригирующие позы
1. И. п. — лежа на груди или спине на кровати, кушетке, диване, на твердой основе (щите): рука стороны вогнутости грудного сколиоза поднята вверх и находится за головой, рука стороны выпуклости его — вдоль туловища или отведена в сторону, нога стороны выпуклости поясничного сколиоза отведена в сторону. В такой корригирующей позе без движений больной может находиться в течение определенного времени.
2. И. п. — лежа на спине: рука стороны вогнутости сколиоза поднята вверх над головой, рука стороны выпуклости его может находиться вдоль туловища или отведена в сторону, нога стороны выпуклости поясничного сколиоза отведена в сторону. Цель — пассивное выравнивание нефиксированных основных дуг искривления в грудном и поясничном отделах позвоночника при его разгрузке в момент нахождения в этой позе; уменьшение асимметричного давления на ростковые зоны позвонков и замедление прогрессирования сколиоза; растягивание укороченных мышц вогнутой стороны сколиоза, находящихся в контрактуре, улучшение трофики растянутых мышц на выпуклой стороне сколиоза.
3. И. п. — лежа на груди: руки в стороны или вдоль туловища, нога стороны вогнутости поясничного сколиоза закинута за другую ногу. Цель — пассивная деторсия поясничного сколиоза при нефиксированных или полуфиксированных дугах искривления; растягивание контрагированных мышц на стороне вогнутости поясничного искривления позвоночника; исправление перекоса таза в момент выполнения корригирующей позы.
4. И. п. — лежа на груди: ноги разведены в стороны, корпус наклонен и повернут в сторону выпуклости нижнегрудного или грудопоясничного сколиозов. Цель — выравнивание основной дуги искривления позвоночника выгибанием в корригирующей позе; растягивание укороченных мышц со стороны вогнутости поясничного сколиоза; выравниванием дуги искривления создать благоприятные условия для трофики зон межпозвонкового хряща со стороны вогнутости дуги искривления позвоночника.
5. И. п. — лежа на груди или спине: нога стороны выпуклости поясничного сколиоза отведена в сторону. Цель — пассивное исправление сколиоза в позе коррекции.
Обычно в таких корригирующих позах и укладках больной может находиться от 5 минут до 1,5 часа и больше по мере привыкания. Корригирующие позы и укладки могут применяться до занятий ЛФК и после них, а также в перерывах между отдельными упражнениями.
Корригирующие укладки
1. И. п. — лежа на боку (на стороне вогнутости поясничного сколиоза; одна рука согнута в локте, лежит под головой, свободная нога отведена вперед для создания устойчивого положения туловища на боку, на вершину выпуклости поясничного сколиоза положен мешочек с песком соответствующего веса. Больной находится без движений в положении корригирующей укладки в течение определенного времени. Цель — выравнивание нефиксированной основной поясничной дуги искривления под давлением груза, лежащего на вершине поясничной дуги; уменьшение асимметричного давления на ростковые зоны позвонков и создание условий для их симметричного роста; растягивание укороченных мышц спины на стороне вогнутости дуги искривления поясничного отдела позвоночника, находящихся в контрактуре, и улучшение трофики растянутых мышц на стороне выпуклости поясничного сколиоза в положении разгрузки позвоночника.
2. И. п. — лежа на боку (на твердой основе: на кровати, кушетке, диване, на полу) на стороне выпуклости грудного нефиксированного сколиоза, на валике, подложенном под реберный выступ или выбухание: свободная рука вдоль туловища, несвободная рука согнута в локте и лежит под головой, свободная нога отведена вперед (или ноги согнуты) для создания устойчивого положения туловища на боку, свободная рука со стороны вогнутости грудного сколиоза отводится вверх за голову до пола и находится в этом положении без движения в течение определенного времени. Голова, туловище и несвободная прямая нога находятся на одной линии. Дыхание произвольное. Цель — расширение запавшей грудной клетки на стороне вогнутости грудного сколиоза; растягивание укороченных межреберных мышц и мышц спины, находящихся в контрактуре со стороны вогнутости грудного сколиоза; детврсия позвонков, лежащих в вершине грудной дуги искривления позвоночника, давлением валика на реберный выступ или выбухание; разгрузка позвоночника от тяжести тела в положении лежа и создание условий для симметричного роста позвонков с целью предупреждения образования их клиыовидности.
3. При комбинированном сколиозе с двумя противоположно направленными основными дугами (грудной и поясничной) применяется корригирующая укладка. И. п. — лежа на боку на стороне выпуклости грудного сколиоза, под реберное выбухание или выступ в грудном отделе подложен валик или мешочек с песком, одновременно на выпуклость вершины поясничной дуги искривления позвоночника положен груз определенного веса (мешочек с песком). Цель — деторсия позвонков в грудной дуге давлением валика на реберные дуги; выравнивание нефиксированной поясничной дуги искривления позвоночника давлением груза на ее вершину; уменьшение асимметричного давления на ростковые зоны межпозвоночного хряща на стороне вогнутости грудной и поясничной дуг искривления; улучшение крово- и лимфообращения в корригируемых сегментах позвоночника.
Лечебная гимнастика.
Упражнения для коррекции сколиоза включают в себя четыре вида нагрузок:
- Несимметричные. Позволяют тренировать мышцы лишь с одной стороны туловища, противоположная же группа мышц при этом расслаблена.
- Симметричные. Помогают удерживать позвоночник в естественном с анатомической точки зрения положении. Нагрузка одинаково распределяется на мышцы с двух сторон, в результате тонус их выравнивается, и это оказывает благотворное влияние на динамику выравнивания позвоночника.
- Деторсионные. Помогают снять нагрузку с напряженных мышц, одновременно с этим стимулируя работу расслабленных.
- Общеукрепляющие. Способствуют стимуляции работы иммунной системы, помогают повысить выносливость и улучшить общее физическое развитие всего тела.
САМОКОРРЕКЦИЯ У ЗЕРКАЛА ДЕФЕКТОВ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА ПРИ СКОЛИОЗЕ
1. И. п. — стоя лицом к зеркалу, ноги на ширине плеч: рука стороны вогнутости грудного сколиоза поднимается вверх, рука стороны его выпуклости тянется вниз и несколько назад, плечо этой руки поворачивается наружу так, чтобы на реберный выступ оказывалось давление лопатки на реберное выбухание; вернуться в и. п., повторить упражнение. Цель — активная коррекция грудного сколиоза; уменьшение асимметрии положения надплечий и лопаток.
2. И. п. — то же: рука стороны вогнутости грудного сколиоза поднимается вверх и несколько вперед, рука стороны выпуклости его отводится в сторону до уровня плечевого пояса и несколько назад, производятся небольшие круговые движения обеими руками («Мельница»); вернуться в и. п., повторить упражнение. Цель — уменьшение асимметрии расположения надплечии и лопаток на выпуклой и вогнутой сторонах грудного сколиоза; корригирование нефиксированной основной дуги искривления позвоночника в грудном отделе.
3. И. п. — то же: рука стороны вогнутости грудного сколиоза поднимается вверх, рука стороны выпуклости его сгибается в локтевом суставе, ладонью упирается в реберный выступ, давит на него, в случае опущения таза в направлении выпуклости поясничного сколиоза при его перекосе нога этой стороны отводится в сторону на носок разогнутой стопы; производятся движения рук и ног в этом асимметричном исходном положении; вернуться в и. п., повторить упражнение. Цель — активная коррекция основных нефиксированных грудных и поясничных дуг при комбинированном сколиозе и перекосе таза.
4. И. п. — стоя лицом к зеркалу, ноги на ширине плеч: рука стороны вогнутости грудного сколиоза поднимается вверх, рука стороны выпуклости его сгибается в локтевом суставе, ладонью упирается в реберный выступ и давит на него, нога стороны выпуклости поясничного сколиоза сгибается в коленном и тазобедренном суставах до прямого угла. Производятся движения рук и ног в этом асимметричном исходном положении; повторить упражнение. Рекомендуется при опущении таза в сторону выпуклости сколиоза. Цель — активная коррекция нефиксированных основной грудной и поясничной дуг искривления при комбинированном сколиозе; выравнивание опущенной стороны таза при его перекосе, укрепление растянутых мышц на стороне выпуклости поясничного сколиоза и растягивание укороченных мышц на его вогнутой стороне.
5. И. п. — то же: рука стороны вогнутости грудного сколиоза поднимается вверх, рука стороны выпуклости его отводится в сторону до уровня плеч, нога стороны выпуклости поясничного сколиоза отводится в сторону на носок разогнутой стопы, производятся движения в асимметричном исходном положении. Цель — активная коррекция основной грудной и поясничной дуг искривления позвоночника при комбинированном сколиозе; выравнивание перекоса таза.
6. И. п. — то же: рука стороны вогнутости грудного сколиоза поднимается вверх, рука стороны выпуклости его отводится в сторону до уровня плеч; вернуться в и. п., повторить упражнение. Цель — активная коррекция грудного сколиоза.
7. И. п. — то же: рука стороны вогнутости грудного сколиоза поднимается вверх, рука стороны выпуклости его отводится в сторону до уровня плеч, производится глубокое приседание в положении коррекции; вернуться в и. п., повторить упражнение. Цель — активная коррекция основной нефиксированной грудной дуги искривления; укрепление мышц туловища и конечностей. Вариант: рука стороны выпуклости грудного сколиоза сгибается в локтевом суставе, ладонью упирается в реберное выбухание и давит на него.
8. И. п. — стоя лицом к зеркалу, указательные пальцы рук наложены на передне-верхние ости подвздошных костей таза: волевым напряжением мышц подтягиваются нога и таз вверх на стороне выпуклости поясничного сколиоза, при опущении таза в сторону этой выпуклости; под контролем пальцев рук выравнивается положение остей подвздошных костей таза; вернуться в и. п., повторить упражнение. Цель — активная коррекция основной дуги искривления в поясничном отделе и перекоса таза; укрепление мышц, растянутых на выпуклой стороне поясничного сколиоза; растягивание укороченных мышц на стороне его вогнутости.
9. И. п. — то же: волевым напряжением мышц приводить отклоненный корпус в сторону к срединной линии тела; расслабиться, повторить упражнение. Выполняется при декомпенсированном сколиозе. Цель — выработать стереотип правильного держания корпуса по срединной линии тела, способствовать этим уменьшению асимметричного давления на ростковые зоны позвонков с вогнутой стороны сколиоза.
10. И. п. — то же, руки на поясе: тянуть корпус вверх, опираясь руками, согнутыми в локтях, на крылья подвздошных костей, приводить отклоненный в сторону корпус к срединной линии тела. Цель — самовытяжение корпуса и выравнивание его; уменьшение асимметричного давления на зоны роста позвонков вогнутой стороны сколиоза.
11. И. п. — стоя лицом к зеркалу, ноги на ширине плеч, руки на поясе: рука стороны выпуклости грудного сколиоза согнута в локте, ладонью накладывается на реберный выступ, другая рука лежит на выступающем вперед крыле подвздошной кости; одна рука давит на реберный выступ, направляя его вперед, другая приводит выступающую половину таза назад; расслабить мышцы, повторить упражнение. Цель — активно-пассивная коррекция поворота корпуса путем приближения таза и грудной клетки к срединной линии тела.
12. И. п. — стоя лицом к зеркалу, ноги на ширине плеч, кисти к плечам: нога стороны вогнутости поясничного сколиоза отводится назад и в противоположную сторону, за опорную ногу; одновременно согнутая рука стороны выпуклости грудного сколиоза отводится вперед и внутрь, с небольшим поворотом корпуса в верхнегрудном отделе; вернуться в и. п., повторить упражнение. Цель — способствовать деторсии позвонков при нефиксированных грудной и поясничной дугах искривления позвоночника при комбинированном сколиозе.
13. И. п. — стоя боком к зеркалу, руки на поясе: волевым сокращением мышц живота уменьшить увеличенный угол наклона таза вперед при нефиксированном увеличенном поясничном лордозе; расслабить мышцы, повторить упражнение. Цель — самокоррекция увеличенного поясничного лордоза.
14. И. п. — стоя лицом к зеркалу, ноги на ширине плеч, палка в опущенных руках хватом за концы: перевести палку перед грудью в вертикальное положение так, чтобы рука стороны вогнутости грудного сколиоза была выше руки стороны выпуклости его; вернуться в и. п., повторить упражнение. Цель — активно-пассивная коррекция грудного сколиоза, достигаемая косой установкой линии плечевого пояса.
15. И. п. — стоя лицом к зеркалу, ноги на ширине плеч, руки на поясе: волевым сокращением мышц плечевого пояса приподнятое надплечье опустить вниз, а опущенное поднять вверх. Цель — уменьшение асимметрии расположения частей плечевого пояса.
16. И. п. — стоя у зеркала, рука стороны вогнутости грудного сколиоза согнута в локтевом суставе, удерживает кистью фитбол на уровне плеч, рука стороны его выпуклости лежит на поясе: медленно поднять руку с фитболом вверх и выпрямить ее, зафиксировать это положение; вернуться в и. п., повторить упражнение. Вариант: при комбинированном сколиозе отвести ногу стороны выпуклости поясничного сколиоза в сторону на носок вытянутой стопы. Цель — активная коррекция грудного сколиоза; увеличение силовой выносливости мышц плечевого пояса.
Игровые корригирующие упражнения при грудном и поясничном сколиозах.
1. «Стеллажи». Играющие делятся на 2—3 равные команды, выстраиваются на расстоянии 4 метров от стены (на которой укреплены стеллажи) в колонны по одному за гимнастическими скамейками. У всех играющих теннисные мячи. По сигналу первые номера идут по гимнастической скамейке, ударяя мяч о скамейку, доходят до стеллажа и кладут мяч рукой со стороны вогнутости грудного сколиоза на одну из верхних перекладин стеллажа. В это же время нога стороны вогнутости поясничного сколиоза опускается со скамейки вниз на пол. Игрок возвращается назад и передает эстафету следующему номеру своей команды и т. д. Выигрывает та команда, у которой сумма высоты положенных мячей больше. Следить, чтобы дети в момент, когда кладут мяч, не подпрыгивали, а тянулись вверх.
2. «Пирамида». Играющие делятся на 2 равные команды. Устанавливаются 2 лестничные пирамиды. Команды становятся по обе стороны своей пирамиды в колонны по одному. По сигналу первые номера команд поднимаются наверх пирамиды стороной выпуклости поясничного сколиоза, а опускаются с нее стороной вогнутости поясничного сколиоза и передают мяч следующему игроку своей команды и т. д. Выигрывает та команда, которая раньше закончит эстафету. Следить за правильной осанкой детей при подъеме и спуске.
3. «Попади на след». Играющие делятся на 2—3 равные команды и выстраиваются за гимнастическими скамейками в колонны по одному. У первых номеров мячи. На гимнастической скамейке нанесены следы на разном расстоянии — от 20 до 40 см. По сигналу первые номера, подбрасывая и ловя мяч двумя руками, продвигаются вперед. При этом ногу со стороны выпуклости поясничного сколиоза ставят на гимнастическую скамейку, стараясь попасть на след, а другую ногу — на пол. Дойдя до конца гимнастической скамейки, игрок идет назад и передает эстафету следующему и т. д. Выигрывает та команда, у которой больше попаданий ногой в след.
4. «Кто больше». Играющие делятся на 2—3 равные команды и выстраиваются в колонны по одному на расстоянии трех шагов от кольца, которое установлено на высоте 2—5 метров. У первых номеров мячи. По сигналу первые номера бросают мяч одной рукой со стороны вогнутости грудного сколиоза или двумя руками в корзину, стараясь попасть, и т. д. Выигрывает та команда, у которой больше попаданий в корзину. Тянуться при броске вверх, ноги не отрывать от пола.
5. «Попади в цель». Играющие делятся на 2—3 равные команды и выстраиваются в колонны по одному на расстоянии 4—5 метров от стены, на которой нанесены круги диаметром 20 см. У первых номеров теннисные мячи. По сигналу первые номера бросают мяч в цель рукой стороны вогнутости грудного сколиоза или двумя руками и т. д. Выигрывает та команда, у которой больше попаданий в цель. И. п. при бросании — ноги на ширине плеч, свободная рука на поясе. Следить, чтобы туловище не вращалось вокруг вертикальной оси.
СПЕЦИАЛЬНЫЕ УПРАЖНЕНИЯ ПРИ ВЕРХНЕГРУДНОМ СКОЛИОЗЕ
1. И. п. — стоя, ноги на ширине плеч, руки на поясе: наклон головы в сторону выпуклости основной верхней грудной дуги, захватывающей шейный отдел позвоночника; вернуться в и. п., повторить упражнение. Цель — уменьшение наклона головы в сторону от срединной линии тела; активная коррекция дуги искривления позвоночника в шейном отделе.
2. И. п. — стоя, ноги на ширине плеч, руки на поясе; рука стороны выпуклости верхнегрудного сколиоза, согнутая в локтевом суставе, находится на уровне плеч, ладонью упирается в височную область головы: наклон головы в сторону выпуклости основной шейно-грудной дуги искривления позвоночника с сопротивлением ладони руки; вернуться в и. п., повторить упражнение. Цель — коррекция отклонения головы в сторону; увеличение силовой выносливости мышц шеи и спины, расположенных на выпуклой стороне сколиоза, и его активная коррекция.
3. И. п. — лежа на спине, руки вдоль корпуса: оттянуть затылок как можно дальше вперед, опираясь им о пол, поднимать подбородок вверх, стремясь головой продвинуться вперед («Гусеница»); расслабиться, повторить упражнение. Цель — выравнивание нефиксированной шейно-грудной дуги искривления позвоночника активно-волевым вытяжением шейного отдела.
4. И. п. — лежа на груди вниз головой на наклонной плоскости, фиксированной к рейке гимнастической стенки под углом 30°, в вытянутых вперед руках — медицинбол, ноги фиксированы сгибанием стоп за рейку: тянуть руки и голову вверх до предела; расслабиться, повторить упражнение. Цель — выравнивание нефиксированной шейно-грудной дуги искривления позвоночника активно-волевым вытяжением шеи и головы.
5. И. п. — лежа на груди, руки вдоль корпуса, мяч перед подбородком: тянуться подбородком к мячу, вытягивая голову и шею вперед, пытаясь толкнуть мяч подбородком; расслабиться, повторить упражнение. Цель — выравнивание шейно-грудной нефиксированной дуги искривления позвоночника активно-волевым вытяжением.
6. И. п. — лежа на груди вдоль гимнастической скамейки так, чтобы линия плечевого пояса находилась на ее крае, голова на весу, на затылок положен мешочек с песком массой от 0,5 до 2 кг: сгибать и разгибать шею; расслабиться, повторить упражнение. Цель — увеличение силовой выносливости мышц шеи и подвижности в межпозвоночных суставах.
7. И. п. — лежа на спине вдоль гимнастической скамейки так, чтобы линия плечевого пояса находилась на ее крае, голова на весу, на лоб положен мешочек с песком массой от 0,5 до 2 кг: сгибать и разгибать шею; расслабиться, повторить упражнение. Цель — увеличение силовой выносливости мышц шеи и подвижности в межпозвоночных суставах.
8. И. п. — лежа на груди, руки согнуты в локтевых суставах, локти назад, голова поднята: партнер пытается отвести наружу локоть руки стороны выпуклости верхнего грудного сколиоза, выполняющий упражнение старается удержать локоть в исходном положении руки; расслабить мышцы, пауза, повторить упражнение. Цель — избирательная тренировка силовой выносливости мышц спины на выпуклой стороне сколиоза, активная коррекция его.
9. И. п. — лежа на груди вдоль гимнастической скамейки, рука стороны вогнутости верхнегрудного сколиоза вытянута вперед, захватывает вверху край скамейки, рука стороны выпуклости его захватывает край скамейки ниже, на уровне головы: корпус подтягивается вперед с асимметричным хватом руками за края скамейки; расслабить мышцы, повторить упражнения. Цель — укрепление мышц на выпуклой и преимущественно вогнутой сторонах верхнегрудного сколиоза; умеренное вытяжение позвоночника по продольной оси.
СПЕЦИАЛЬНЫЕ УПРАЖНЕНИЯ ПРИ СРЕДНЕ- И НИЖНЕГРУДНОМ СКОЛИОЗЕ
1. И. п. — стоя, ноги на ширине плеч: рука стороны выпуклости грудного сколиоза отводится в сторону до линии плечевого пояса, рука стороны вогнутости его поднимается вверх; вернуться в и. п., повторить упражнение. Для отягощения движений рук используются манжетки с грузом, надеваемые на кисти рук. Позвоночник при выполнении упражнения не должен прогибаться в поясничном отделе. Цель — выгибание основной дуги искривления позвоночника в грудном отделе в обратную сторону и выравнивание ее в момент выполнения упражнения.
2. И. п. — лежа на груди, рука стороны вогнутости грудного декомпенсированного и нефиксированного сколиоза поднимается вверх, рука стороны выпуклости его вдоль туловища: разогнуть туловище с небольшой амплитудой, приподнимая его верхнюю часть от плоскости пола в асимметричном исходном положении рук; вернуться в и. п., расслабить мышцы, повторить упражнение. Цель — активная коррекция декомпенсированного грудного сколиоза с нефиксированной основной грудной дугой искривления позвоночника; уменьшение асимметричного давления на ростковые зоны позвонков на стороне вогнутости сколиоза; воздействие на измененные мягкие ткани, окружающие дугу искривления позвоночника, в момент выполнения упражнения; укрепление преимущественно разгибателей туловища и мышц плечевого пояса.
3. И. п. — лежа на груди, рука стороны вогнутости грудного декомпенсированного сколиоза поднимается вверх, рука стороны выпуклости его — вдоль туловища, нога стороны выпуклости поясничного противоискривления отводится в сторону: производится разгибание туловища с небольшой амплитудой в момент приподнимания его от плоскости пола; вернуться в и. п., расслабить мышцы, повторить упражнение. Голову и шею в момент разгибания туловища держать прямо на одной линии. Цель — активная коррекция декомпенсированного грудного сколиоза и пассивная — поясничного противоискривления; уменьшение асимметричной компрессии на ростковые зоны позвонков со стороны вогнутости сколиоза в момент выполнения упражнения; восстановительное воздействие на измененные мягкие ткани на выпуклой и вогнутой сторонах дуг искривления позвоночника; укрепление преимущественно разгибателей туловища и мышц плечевого пояса.
4. И. п. — лежа на груди, рука стороны вогнутости компенсированного грудного сколиоза поднимается вверх, рука стороны его выпуклости отводится в сторону до уровня плечевого пояса, нога стороны выпуклости поясничного противоискривления отводится в сторону: производится разгибание туловища с приподниманием его от плоскости пола в асимметричном исходном положении рук и ног; вернуться в и. п., расслабить мышцы, повторить упражнение. Цель — активная коррекция компенсированного сколиоза и пассивная — поясничного противоискривления; уменьшение асимметричного давления на ростковые зоны позвонков с вогнутой стороны сколиоза; восстановительное воздействие на измененные мягкие ткани, окружающие дуги искривления позвоночника; преимущественное укрепление мышц спины и плечевого пояса.
5. И. п. —лежа на груди, рука стороны вогнутости грудного декомпенсированного сколиоза поднимается вверх, рука стороны его выпуклости сгибается в локтевом суставе, ладонь руки давит на реберный выступ, нога стороны выпуклости поясничного противоискривления отводится в сторону: производится разгибание туловища с небольшой амплитудой подниманием его от плоскости пола; вернуться в и. п., расслабить мышцы, повторить упражнение. Цель — активная коррекция декомпенсированного грудного сколиоза и пассивная — противо-искривления, расположенного в поясничном отделе позвоночника; уменьшение асимметричного давления на ростковые зоны позвонков; восстановление измененных тканей, окружающих дуги искривления позвоночника.
6. И. п. — лежа на груди, рука стороны вогнутости грудного компенсированного сколиоза с наличием противоискривления выше основной грудной дуги сгибается в локтевом суставе и ладонью руки заводится на затылок (короткий рычаг руки), рука со стороны выпуклости грудного сколиоза отводится в сторону до линии плечевого пояса, нога при наличии противоискривления в поясничном отделе позвоночника отводится в сторону от его выпуклости: производится разгибание туловища с небольшой амплитудой приподниманием его от плоскости пола; вернуться в и. п., расслабить мышцы, повторить упражнение. Цель — небольшое выгибание основной грудной дуги искривления позвоночника в обратную сторону, не захватывая вышележащее противоискривление; уменьшение асимметричного давления на ростковые зоны позвонков и восстановление измененных мягких тканей, окружающих дуги искривления позвоночника; укрепление мышц спины и плечевого пояса.
7. И. п. — лежа на груди, рука стороны вогнутости компенсированного грудного сколиоза с наличием противоискривления выше ее сгибается в локтевом суставе, ладонь ее лежит на затылке, рука стороны выпуклости его сгибается в локтевом суставе, ладонью упирается в реберный выступ (реберное выбухание), нога стороны выпуклости поясничного противоискривления отводится в сторону: производится разгибание туловища с приподниманием его от пола в асимметричном исходном положении рук и ног; вернуться в и. п., расслабить мышцы, повторить упражнение. Цель — активная коррекция компенсированного грудного сколиоза и пассивная — поясничного противоискривления.
8. И. п. — лежа на груди, рука стороны вогнутости декомпенсированного сколиоза поднимается вверх, рука стороны выпуклости его сгибается в локтевом суставе, ладонью упирается в реберный выступ, давит на него, нога стороны выпуклости поясничного противоискривления отводится в сторону; производится разгибание туловища с небольшим приподниманием его от пола, делается наклон вытянутой руки и туловища в сторону выпуклости грудного сколиоза с противоупором согнутой руки в реберный выступ. В этот момент инструктор ЛФК накладывает руку на реберный выступ и оказывает на него давление: вернуться в и. п., расслабить мышцы, повторить упражнение. Цель — активная коррекция декомпенсированного грудного сколиоза; способствование созданию динамического равновесия между грудной и поясничной дугами при комбинированном сколиозе; уменьшение асимметричного давления на зоны роста позвонков и восстановление измененных соединительно-тканных структур в области дуг искривления позвоночника.
9. И. п. — лежа на боку стороны выпуклости грудного сколиоза, на валике, подложенном под реберный выступ: отведение руки в сторону и вверх до пола; вернуться в и. п., повторить упражнение. Свободная рука при движении может отягощаться гантелью или манжеткой с грузом. Цель — расширение запавшей половины грудной клетки на стороне вогнутости грудного сколиоза; растяжение и укрепление укороченных дыхательных межреберных мышц; частичная коррекция и деторсия грудной дуги искривления позвоночника; увеличение подвижности реберных дуг в реберно-позвоночных суставах вогнутой стороны сколиоза.
10. И. п. — лежа на спине на медицинболе, подложенном под реберный выступ, ноги согнуты в коленных суставах, опираются на пол: производятся качательные движения корпуса на медицинболе в направлении от позвоночника к выпуклости реберных дуг («глажка»). Продолжительность движения 1—2 минуты, позвоночник держать прямо. Цель — активно-пассивная коррекция реберного выступа и деторсия позвонков; массирование области реберного выступа.
11. И. п. — стоя, ноги на ширине плеч, палка в спущенных руках: поднять палку вверх с небольшим наклоном туловища вперед, опустить палку на лопатки, руками прижать ее к спине и произвести массирование реберного выступа; вернуться в и. п.
12. И. п. — лежа на груди, руки подняты вверх, в руке стороны выпуклости грудного сколиоза гантель или надета на нее манжетка с дозированным грузом: руками выполняются плавательные движения кроль; вернуться в и. п., расслабить мышцы, повторить упражнение. Цель — избирательное укрепление мышц спины на стороне выпуклости грудного сколиоза симметричными упражнениями с асимметричным отягощением; развитие силовой выносливости мышц туловища, плечевого пояса и верхних конечностей.
13. И. п. — лежа на груди, рука стороны вогнутости грудного сколиоза согнута в локте, ладонь на затылке, рука стороны выпуклости его отведена в сторону до линии плечевого пояса, нога стороны поясничного противоискривления отведена в сторону: корпус приподнимается от плоскости пола; вернуться в и. п., повторить упражнение. Цель — выравнивание нефиксированной дуги искривления позвоночника в грудном отделе позвоночника активной тягой мышц, прикрепляющихся к позвоночнику, пассивное выравнивание компенсаторного поясничного противоискривления в поясничном отделе.
СПЕЦИАЛЬНЫЕ УПРАЖНЕНИЯ ПРИ ГРУДОПОЯСНИЧНОМ И ПОЯСНИЧНОМ СКОЛИОЗАХ
1. И. п. — лежа на груди, ноги отведены в стороны, рука стороны выпуклости декомпенсированного грудо-поясничного сколиоза согнута в локтевом суставе, ладонью упирается в бок на уровне вершины основной дуги нефиксированного искривления позвоночника, рука стороны вогнутости сколиоза упирается кистью в крыло подвздошной кости: разогнуть туловище, приподняв его от пола, выполнить наклон его в сторону выпуклости сколиоза, противодействуя ему упором согнутой руки; вернуться в и. п., расслабить мышцы, повторить упражнение. Цель — выгибание основной нефиксированной дуги искривления в грудопоясничном отделе позвоночника в обратную сторону для ее выравнивания при декомпенсированном сколиозе; освобождение от асимметричного давления ростковых зон позвонков на вогнутой стороне сколиоза в момент выполнения упражнения; растягивание укороченных мышц спины на стороне вогнутости грудопоясничного сколиоза; сближение точек прикрепления растянутых мышц спины стороны выпуклости сколиоза и их укрепление.
2. И. п. — лежа на груди или спине: нога стороны выпуклости грудопоясничного или поясничного сколиоза отводится в сторону с сопротивлением партнера или предмета, находящегося сбоку от ноги; вернуться в и. п., повторить упражнение. Упражнение не применяется при наличии вершин двух близко расположенных дуг искривления позвоночника в пределах грудопоясничного отдела. Цель — укрепление мышц спины и живота на стороне выпуклости грудопоясничного сколиоза.
3. И. п. — лежа на боку стороны вогнутости поясничного сколиоза, одна рука согнута в локте и лежит под головой, другая в упоре перед грудью: отведение ноги выпуклости сколиоза в сторону, инструктор ЛФК визуально контролирует величину амплитуды ее отведения по выравниванию изгиба позвоночника в поясничной области; вернуться в и. п., повторить упражнение. Голова, туловище и ноги находятся на одной прямой линии, положение их должно быть перпендикулярно к плоскости пола, чтобы избежать образования ненужных компенсаторных противоискривлений позвоночника. Цель — выравнивание нефиксированной основной поясничной дуги искривления выгибанием ее в обратную сторону, уменьшение асимметрии давления на ростковые зоны позвонков; растягивание и укрепление мышц спины и тазового пояса на выпуклой и вогнутой сторонах сколиоза; развитие силовой выносливости мышц при использовании дозированных отягощений (манжетка, надеваемая на ногу стороны выпуклости сколиоза, мешочек с песком, накладываемый на нее, массой от 0,5 до 2 кг).
4. И. п. — то же: свободная нога стороны выпуклости поясничного сколиоза отводится в сторону, к ней подтягивается другая нога; вернуться в и. п., повторить упражнение. Цель — та же, что и упражнения 3.
5. И. п. — то же: отведение ног вместе от плоскости пола в сторону выпуклости поясничного сколиоза. Вначале они отводятся с валика, подложенного под них, а затем без валика. Цель — та же, что и упражнения 3.
6. И. п. — лежа на груди или спине, руки в стороны: волевым сокращением мышц подтянуть таз и прямую ногу стороны выпуклости поясничного сколиоза вверх к нижнему ребру; расслабить мышцы, пауза, повторить упражнение. Цель — выравнивание нефиксированной поясничной дуги искривления позвоночника и перекоса таза; укрепление мышц на стороне выпуклости поясничного сколиоза.
7. И. п. — лежа на груди или спине: отвести ногу стороны выпуклости поясничного сколиоза в сторону; вернуться в и. п., повторить упражнение. Цель — выравнивание нефиксированной поясничной дуги искривления; укрепление мышц стороны выпуклости сколиоза.
8. И. п. — лежа на спине, руки в стороны, ноги на ширине плеч: согнуть ногу стороны выпуклости поясничного или грудопоясничного сколиозов в коленном и тазобедренном суставах, обхватить колено руками и притянуть его к животу — выдох; вернуться в и. п. — вдох, повторить упражнение. Цель — выравнивание поясничной или грудопоясничной нефиксированных дуг искривления позвоночника и перекоса таза; укрепление мышц на стороне вогнутости поясничного и грудопоясничного сколиозов.
9. И. п. — стоя на коленях, руки на поясе: разогнуть ногу со стороны вогнутости поясничного сколиоза и вытянуть ее с опорой на носок разогнутой стопы, опустить таз на голень согнутой ноги; вернуться в и. п., повторить упражнение. Цель — выравнивание нефиксированной дуги искривления в поясничном отделе позвоночника и таза при его перекосе; растягивание мышц на вогнутой стороне поясничного сколиоза, находящихся в контрактуре, и укрепление их.
10. И. п. — стоя на четвереньках, опора на кистях с разогнутыми локтевыми суставами: разогнуть и вытянуть ногу стороны вогнутости поясничного сколиоза, оттянуть ее назад; вернуться в и. п., повторить упражнение. Спина прямая, позвоночник не прогибать. При наличии выраженных признаков костной дисплазии в позвоночнике упражнение не применяется. Цель — выравнивание нефиксированной поясничной дуги искривления позвоночника и перекоса таза; растягивание мышц спины и тазового пояса, находящихся в контрактуре на стороне вогнутости поясничного сколиоза.
11. И. п. — стоя, руки на поясе, ноги на ширине плеч: выпад вперед на ногу стороны выпуклости поясничного сколиоза, вытягивая другую ногу назад, выполнить 2—3 напряженных покачивания корпуса; вернуться в и. п., повторить упражнение. При наличии выраженных признаков костной дисплазии в пояснично-крестцовом отделе позвоночника упражнение не применяется.
12. И. п. — стоя, руки на поясе: пройти вдоль гимнастической скамейки, ногу стороны вогнутости грудопоясничного и поясничного сколиозов при наличии перекоса таза опускать вниз, за край скамейки через каждые 1—2 шага. Цель — та же, что и упражнения 11.
13. И. п. — стоя на 4—5-й рейке гимнастической стенки, руки хватом за рейку на уровне плеч: ногу стороны вогнутости грудопоясничного сколиоза или поясничного с перекосом таза опустить вниз, сгибая другую ногу в тазобедренном и коленном суставах под прямым углом; вернуться в и. п., повторить упражнение. Цель — выравнивание нефиксированной основной дуги искривления позвоночника в грудопоясничном и поясничном отделах с перекосом таза в момент выполнения упражнения; растягивание укороченных мышц при их контрактуре на стороне вогнутости сколиоза и их укрепление.
14. И. п. — лежа на груди, руки в стороны: отвести ногу стороны выпуклости поясничного сколиоза назад; вернуться в и. п., повторить упражнение. Цель — избирательное укрепление мышц спины на стороне выпуклости поясничного сколиоза.
15. И. п. — стоя лицом к зеркалу, ноги на ширине плеч: приподнятое вверх надплечье на стороне выпуклости грудного сколиоза опустить вниз и одновременно приподнять вверх опущенное вниз надплечье со стороны вогнутости сколиоза с поворотом его внутрь. Повторить упражнение. Цель — коррекция асимметричного положения частей плечевого пояса при комбинированном сколиозе; растягивание укороченной верхней порции трапециевидной мышцы на стороне выпуклости грудного сколиоза и укрепление мышц, поднимающих лопатку на вогнутой стороне сколиоза.
16. И. п. — то же: опущенное надплечье на стороне вогнутости грудного сколиоза приподнять вверх с одновременным поворотом его внутрь, не поворачивая туловища; вернуться в и. п., повторить упражнение. Цель — выравнивание опущенного надплечья и растягивание укороченных мышц, приближающих лопатку к позвоночнику при комбинированном сколиозе.
17. И. п. — стоя, руки на поясе, ноги на ширине плеч, рука стороны выпуклости грудного сколиоза отводится в сторону до уровня плечевого пояса, кисть руки сжата: опустить руку с небольшим приведением лопатки к позвоночнику без поворота туловища; вернуться в и. п., повторить упражнение. Цель — укрепление паравертебральных мышц спины на стороне выпуклости грудного сколиоза при сочетании с поясничным.
18. И. п. — лежа на груди, руки вверх, держась за рейку гимнастической стенки: приподнять ноги и отвести их в сторону выпуклости поясничного сколиоза; вернуться в и. п. Цель — коррекция поясничного искривления позвоночника.
19. И. п. — лежа на спине, руки вдоль туловища, упираются в пол, ноги согнуты в тазобедренных и коленных суставах, приближены к животу. Партнер, стоя на коленях у согнутых ног, лицом к выполняющему упражнение, удерживает его ноги в верхней трети голени, прижав их к животу. В первой фазе упражнения выполняющий пытается разогнуть ноги в тазобедренных суставах, преодолевая сопротивление рук партнера; во второй фазе партнер увеличивает объем пассивного сгибания ног в этих суставах. Цель — коррекция поясничного гиперлордоза при постизометрической релаксации мышц и связок в поясничном отделе позвоночника при сочетании его с поясничным сколиозом.
20. И. п. — лежа на животе, руки вдоль туловища, ноги согнуты в коленном суставе и разведены, стопы соприкасаются медиальным краем: медленно поднимать бедра от плоскости пола, удерживая их в этом положении, и затем медленное опускание. Цель — укрепление ягодичных мышц и растягивание укороченных сгибателей бедра при увеличении угла наклона таза и поясничном лордозе в сочетании его с поясничным сколиозом.
Асимметричная тренировка подвздошно-поясничной мышцы.
1. Показания к асимметричной тренировке подвздошно-поясничной мышцы на стороне вогнутости грудопоясничного сколиоза определяет врач-ортопед на основании анализа клинико-рентгенологических признаков по И. И. Кону. Он назначает тренировку и контролирует ее эффективность. Для активной коррекции грудопоясничного сколиоза применяются два вида тренировок — динамическая и статическая. Они имеют свои особенности, зависящие от возраста школьников. С учетом возраста назначается количество движений, определяются величина груза и время его удержания согнутой ногой.
2. Динамическая и статическая асимметричные тренировки подвздошно-поясничной мышцы проводятся в и. п. лежа на спине на кушетке. Руки полусогнуты в локтевых суставах, лежат на кушетке. На нижнюю треть бедра стороны вогнутости грудопоясничного сколиоза надевается специальная манжетка, к которой прикреплен тросик, а к нему фиксирован груз. Тросик с грузом перекинут через блок, прикрепленный к стене зала ЛФК или специального кабинета для тренировки.
3. Динамическая тренировка учащихся I—IV классов проводится в положении лежа на спине. Нога стороны вогнутости грудопоясничного сколиоза сгибается в коленном и тазобедренном суставах так, чтобы бедро было согнуто под углом 90° к плоскости кушетки. Голень должна быть согнута под углом 90° по отношению к бедру. Величина груза, подвешенного на тросике, остается неизменной — 3 кг. Из этого и. п. бедро приводится (подтягивается) к животу до предела, преодолевая сопротивление груза. Затем бедро возвращается в и. п. В первую неделю тренировки ежедневно выполняется 15 движений согнутой ногой. В последующие недели добавляется по одному движению в неделю. Тренировка продолжается в течение трех месяцев. К концу последней недели число движений доводят до 30. После трех месяцев тренировки к исходным 30 движениям в первую неделю прибавляют 2 движения, затем во все последующие недели — по 2 движения. К 6 месяцам тренировки число движений доходит до 45.
4. Динамическая тренировка этой мышцы учащимися V—X классов проводится в том же исходном положении, что и для I—IV классов, однако груз и количество движений увеличиваются. Груз, подвешиваемый на тросике, в первые 3 месяца тренировки составляет 5 кг. В первую неделю выполняется 20 движений ежедневно. В каждую последующую прибавляют по 2 движения. К концу 3-го месяца число движений доводят до 40. После 3 месяцев тренировки к 40 движениям каждую неделю добавляют по одному. К концу 6-месячной тренировки их число доходит до 60.
5. Статическая тренировка подвздошно-поясничной мышцы учащимися всех классов в методическом плане может сочетаться с динамической или проводиться самостоятельно после курса динамической тренировки. Это зависит от поставленных целей: восстановление мышцы, укрепление ее и развитие силовой выносливости.
6. Статическая тренировка мышцы учащимися I—IV классов проводится в таком же исходном положении, как и динамическая. Груз в пределах 6—9 кг подвешивается на тросике. В первую неделю статическая тренировка предусматривает удержание неподвижным бедром груза в течение 10 секунд ежедневно. В последующем время удержания груза в каждой неделе тренировки увеличивается на 1 секунду в течение 3 месяцев. После такой тренировки время удержания груза на бедре увеличивается каждую неделю при ежедневной тренировке на 2 секунды. К концу 6-месячной тренировки это время увеличивается до 60 секунд на последней неделе.
7. Методика статической тренировки подвздошно-поясничной мышцы учащимися V—X классов предусматривает то же исходное положение, что и динамическая. Груз на тросике составляет до 9 кг и остается неизменным. В начале первой недели бедро согнутой ноги удерживает груз в течение 10 секунд. В последующем в каждой неделе ежедневной тренировки время удержания груза увеличивается на 1 секунду. В течение 3 месяцев тренировки это время удлиняется до 30 секунд на последней неделе. При тренировке свыше 3 месяцев время удержания груза каждую неделю увеличивается на 2 секунды и к 6 месяцам оно составляет 60 секунд.
Специальные упражнения при контрактуре подвздошно-поясничной мышцы.
1. И. п. — стоя боком к гимнастической стенке, рука вытянута в сторону, захватывает рейку: ногой стороны контрактуры подвздошно-поясничной мышцы выполнить маховые движения; расслабить мышцы, повторить упражнение. Цель — расслабление подвздошно-поясничной мышцы, находящейся в контрактуре, и небольшое ее растягивание.
2. И. п. — стоя вдоль гимнастической скамейки, руки на поясе, нога стороны контрактуры подвздошно-поясничной мышцы находится за краем скамейки, вне опоры, другая нога в опоре: выполнить маховые движения ногой, находящейся вне опоры. Цель — расслабление мышцы для устранения контрактуры.
3. И. п. — стоя, руки на поясе — выпад на ногу стороны, на которой нет контрактуры подвздошно-поясничной мышцы, другая нога стороны контрактуры вытягивается назад: выполнить в этом положении 2—3 пружинящих движения корпусом; вернуться в и. п., расслабить мышцы, повторить упражнение. Цель — растягивание укороченной подвздошно-поясничной мышцы, находящейся в контрактуре.
4. И. п. — стоя на четвереньках, руки разогнуты в локтевых суставах: ногу стороны контрактуры подвздошно-поясничной мышцы вытянуть назад до предела; вернуться в и. п., повторить упражнение. Цель — растяжение контрагированной мышцы и укрепление ее антагонистов (разгибателей бедра).
5. И. п. — стоя на коленях лицом к гимнастической стенке, руки хватом за рейку: отвести назад ногу стороны контрактуры, сгибая другую ногу в колене; вернуться в и. п., повторить упражнение. Цель — растяжение укороченной подвздошно-поясничной мышцы при ее контрактуре.
6. И. п. — лежа на груди, руки в стороны: прямую ногу стороны контрактуры подвздошно-поясничной мышцы отвести назад до предела: вернуться в и. п., повторить упражнение. Цель — растяжение укороченной мышцы при ее контрактуре; укрепление антагонистов грудопоясничной мышцы.
7. И. п. — лежа на груди на наклонной плоскости, фиксированной к рейке гимнастической скамейки под углом 30°, руки хватом за рейку на уровне плеч: ногу стороны контрактуры разогнуть назад; вернуться в и. п., повторить упражнение. Цель — растяжение контрактуры подвздошно-поясничной мышцы, укрепление ее антагонистов.
8. И. п. — лежа на спине, руки полусогнуты в локтях, лежат за головой: согнуть ногу в коленном и тазобедренном суставах, прижимая бедро к животу до предела, разогнуть ногу; вернуться в и. п., повторить упражнение. Цель — укрепление подвздошно-поясничной мышцы.
9. И. п. — лежа на груди: согнуть в колене ногу стороны контрактуры подвздошно-поясничной мышцы, одноименной рукой захватить ступню, стараясь прижать пятку к ягодице, колено другой ноги от пола не отрывать, плечи и голову слегка приподнять; вернуться в и. п., повторить упражнение. Цель — растягивание контрагированной подвздошно-поясничной мышцы и сгибателей бедра.
10. И. п. — стоя боком к гимнастической стенке стороной, противоположной контрактуре подвздошно-поясничной мышцы, хват вытянутой рукой за рейку на уровне плеч: согнуть в колене ногу стороны контрактуры указанной мышцы, прижать пятку к ягодице; вернуться в и. п., повторить упражнение. Цель — та же, что и упражнения 9.
11. И. п. — стоя боком к гимнастической стенке, стороной, противоположной контрактуре подвздошно-поясничной мышцы, рука вытянута, хват за рейку на уровне плеч: мах ногой стороны контрактуры указанной мышцы назад, согнуть ее в колене, постараться коснуться пяткой ягодицы; вернуться в и. п., повторить упражнение. Цель — та же, что и упражнения 9.
12. И. п. — стоя на колене стороны контрактуры подвздошно-поясничной мышцы, другая нога вытянута вперед, руки в стороны: наклон туловища назад; вернуться в и. п., повторить упражнение. Цель — та же, что и упражнения 9.
13. И. п. — лежа на животе, нога со стороны контрактуры подвздошно-поясничной мышцы согнута в коленном суставе под углом 90°, на тыл стопы наброшена туго натянутая лямка. Лямка натягивается рукой на себя так, чтобы угол разгибания бедра в тазобедренном суставе увеличивался при сопротивлении стопы натягиванию лямки. Расслабиться, повторить упражнение 5—б раз. Цель — растягивание укороченной подвздошно-поясничной мышцы для ликвидации контрактуры.
СПЕЦИАЛЬНЫЕ УПРАЖНЕНИЯ ПРИ КОМБИНИРОВАННОМ СКОЛИОЗЕ
Этот тип сколиоза характеризуется наличием двух ос¬новных (первичных) дуг искривления в грудном и пояс¬ничном отделах позвоночника с правосторонней и левосто¬ронней направленностью. Исходя из этого, специальные упражнения могут применяться для активной коррекции грудной и поясничной дуг одновременно и сочетанно. Поэтому для решения задач активной коррекции комби¬нированного сколиоза используется учебный материал, предназначенный для грудных и поясничных сколиозов сочетанно.
Специальные упражнения корригирующего воздействия
1. И. п. — стоя на четвереньках у гимнастической стенки, придерживаясь руками за 2—3-ю рейку. Максимальное отклонение корпуса назад с выпрямлением рук и последующим возвращением в и. п. Цель — вытягивание позвоночника по продольной оси напряжением мышц при нефиксированных и полуфиксированных дугах искривления позвоночника для их выравнивания и уменьшения постурального дисбаланса мышц спины.
2. И. п. — лежа на спине, руки вытянуты вверх, сцеплены в кистях, опираются на пол: руки вытягиваются вверх до предела, стопы сгибаются на себя, нажимая пятками на пол и оттягивая их вниз; расслабиться, повторить упражнение. Цель — вытягивание позвоночника активным напряжением мышц для выравнивания нефиксированных дуг искривления позвоночника; уменьшение постурального дисбаланса паравертебральных мышц.
3. И. п. — стоя лицом к гимнастической стенке: захватить руками рейку на уровне плеч, присесть, упираясь согнутыми коленями в рейку; вернуться в и. п., расслабить мышцы, повторить упражнение. Цель — вытягивание позвоночника по продольной оси; выравнивание нефиксированных и полуфиксированных дуг искривления позвоночника, что способствует уменьшению постурального дисбаланса мышц туловища.
4. И. п. — стоя на четвереньках: вытянуть руку со стороны вогнутости грудного сколиоза вперед с одновременным вытягиванием ноги со стороны вогнутости поясничного сколиоза назад; вернуться в и. п., повторить упражнение. Выполняется при комбинированном искривлении позвоночника в грудном и поясничном отделах с разнонаправленными основными дугами. Цель — способствовать исправлению нефиксированных или полуфиксированных дуг искривления позвоночника.
5. И. п. — лежа на груди, лоб упирается в пол, руки вдоль туловища, ладони вверх (внутренняя ротация): поднять руки от пола на вдохе, затем голову, шею и грудь (угол между шеей и подбородком 90°); при выдохе корпус медленно опускается в и. п. Цель — укрепление мышц шеи, верхних и нижних фиксаторов лопаток для уменьшения асимметрии их положения при грудных сколиозах.
6. И. п. — стоя на коленях, туловище наклонено вперед, лоб упирается в пол, ладони соединены перед головой: на вдохе волевым напряжением мышц произвести движение лопаток вниз в сторону таза; на выдохе расслабиться. Цель — укрепление нижних фиксаторов лопаток для уменьшения асимметрии их положения при грудном сколиозе.
7. И. п. — лежа на груди, лоб упирается в кушетку, руки ротированы внутрь ладонями кверху, отведены под углом 45°; на вдохе поднять руки вверх от плоскости пола и медленно приводить в и. п. Цель — укрепление верхних и нижних фиксаторов лопаток, грудных и ромбовидных мышц для уменьшения асимметрии положения лопаток.
ДЕТОРСИОННЫЕ УПРАЖНЕНИЯ
Показанием для применения деторсионных упражнений являются такие типы сколиозов (по В. М. Рейзман и Ф. И. Багрову):
- Нефиксированный сколиоз грудного и поясничного отделов позвоночника I—II степеней.
- Комбинированный сколиоз протяженностью основ¬ной грудной дуги от IV—V грудных позвонков до X грудного с наличием противоискривлений в поясничном отделе.
- Грудной сколиоз маловыраженный, когда, стоя в согнутом положении, определяется «реберное выбухание» и на рентгенограмме позвоночника имеется умеренная торсия позвонков.
- Грудной сколиоз с С-образной дугой, захватывающей все грудные позвонки с явлениями торсии.
- Паралитический сколиоз, при котором деторсионные упражнения применяются после укрепления мышц.
- Грудные сколиозы I степени в начале перехода ко II степени при нерезко выраженной торсии позвонков и небольшой дуге искривления.
Противопоказано назначение деторсионных упражнений при следующих типах сколиозов:
- Комбинированный сколиоз с двумя дугами искривления в грудном отделе позвоночника, когда вершина одной дуги локализуется в верхнегрудном, а вершина другой дуги в нижнегрудном отделах позвоночника.
- Фиксированный сколиоз II—III степеней с большой деформацией позвоночника и грудной клетки.
- Резко прогрессирующие формы сколиоза.
- Все искривления позвоночника с наличием острых вершин дуг искривления.
- Наличие клиновидных позвонков в грудном отделе.
- Большая мобильность позвоночника.
- Резко выраженная торсия, вследствие которой остистые отростки на рентгенограмме позвоночника занимают крайнее положение.
Деторсионныв упражнения при грудном сколиозе
Этот вид упражнений ставит цель: противодействие скручиванию позвонков вокруг вертикальной оси (деторсия); восстановление подвижности в межпозвонковых суставах; коррекция дуги искривления позвоночника; растягивание и улучшение трофики патологически измененных связок позвоночника; укрепление глубоких и поверхностных мышц спины и плечевого пояса.
1. И. п. — лежа на груди, ноги в стороны: рука стороны выпуклости грудного сколиоза вытягивается вниз под грудью по диагонали в противоположную сторону, тянет за собой плечо и верхнюю часть грудной клетки; другая рука стороны вогнутости грудного сколиоза поднимается несколько вверх и в противоположную сторону; вернуться в и. п., расслабить мышцы, повторить упражнение. В момент выполнения упражнения следить за неподвижностью ног и таза.
2. И. п. — лежа на спине, ноги в стороны: рука стороны вогнутости сколиоза отводится в сторону на уровне плеч, рука стороны выпуклости сколиоза поднимается вверх на уровне шеи и приводится в противоположную сторону в направлении к другой руке; вернуться в и. п., повторить упражнение.
3. И. п. — лежа на груди, ноги отведены в стороны, рука стороны выпуклости грудного сколиоза отведена в сторону на уровне плеч: рука стороны вогнутости сколиоза поднимается вверх и отводится в противоположную сто¬рону, к другой руке; вернуться в и. п., повторить упражнение.
4. И. п. — лежа на груди на наклонной плоскости, фиксированной к рейке гимнастической стенки под углом 30°: рука стороны вогнутости грудного сколиоза подни¬мается вверх над головой и захватывает рейку; рука стороны выпуклости сколиоза вытягивается вниз перед грудью по диагонали к противоположной стороне; вернуться в и. п., повторить упражнение.
5. И. п. — стоя, руки к плечам, ноги на ширине плеч: рука стороны выпуклости грудного сколиоза, плечевой пояс и верхняя часть туловища поворачиваются со стороны этой выпуклости вперед и в противоположную сторону; вернуться в и. п., повторить упражнение.
Деторсионные упражнения при комбинированном сколиозе
Этот вид упражнений ставит цель: деторсия позвонков в основной грудной и поясничной дугах искривления поз¬воночника; увеличение подвижности в межпозвонковых и реберно-позвоночных суставах; растягивание укоро¬ченных связок и мышц на стороне вогнутости основных грудной и поясничных дуг искривления; улучшение их эластичности; выравнивание перекоса таза; укрепление глубоких и поверхностных мышц спины.
1. И. п. — лежа на груди, ноги в стороны: рука стороны выпуклости грудного сколиоза вытягивается вниз перед грудью по диагонали в противоположную сторону, рука стороны вогнутости его поднимается вверх и в противо¬положную сторону; прямая нога стороны вогнутости поясничного сколиоза разгибается в тазобедренном суставе и отводится в противоположную сторону, за другую ногу, с небольшим поворотом таза; вернуться в и. п., повторить упражнение.
2. И. п. — лежа на спине: рука стороны вогнутости грудного сколиоза отводится в сторону на уровне плеч; рука стороны выпуклости его поднимается вверх и отво-дится в противоположную сторону, к другой руке; прямая нога стороны выпуклости поясничного сколиоза сгибается в тазобедренном суставе вперед и отводится в противоположную сторону за другую ногу; вернуться в и. п., рас-слабить мышцы, повторить упражнение.
3. И. п. — лежа на груди на наклонной плоскости, фиксированной к рейке гимнастической стенки, руки хва¬том за рейку на уровне головы: рука стороны вогнутости грудного сколиоза поднимается вверх и захватывает рейку выше головы; рука стороны выпуклости его тянется вниз перед грудью по диагонали к противоположной стороне; прямая нога стороны вогнутости поясничного сколиоза разгибается в тазобедренном суставе назад и отводится в противоположную сторону за другую ногу; вернуться в и. п., повторить упражнение. Голова и туловище находятся на одной прямой линии.
4. И. п. — стоя, кисти к плечам, ноги на ширине плеч: руки, плечевой пояс и верхняя часть туловища пово¬рачиваются вперед со стороны выпуклости грудного ско¬лиоза; нога стороны вогнутости поясничного сколиоза разгибается в тазобедренном суставе назад и отводится в противоположную сторону за опорную ногу на носке; вер¬нуться в и. п., повторить упражнение.
Деторсионные упражнения при поясничном сколиозе.
Этот вид упражнений ставит цель: деторсия пояснич¬ных Позвонков в дуге искривления позвоночника; увели¬чение подвижности в межпозвонковых суставах; выравни¬вание перекоса таза; растягивание укороченных мышц вогнутой стороны сколиоза, находящихся в контрактуре; укрепление глубоких и поверхностных мышц спины.
1. И. п. — лежа на груди, руки отведены в стороны: прямая нога стороны вогнутости поясничного сколиоза разгибается в тазобедренном суставе и заводится за другую ногу с небольшим поворотом таза, пауза; вернуться в и. п., повторить упражнение. Вариант: В исходном положении туловище фиксируется к полу палкой, заведенной за ло¬патки под согнутые в локтевых суставах руки, ладони опираются о пол.
2. И. п. — лежа на спине, руки отведены в стороны и находятся на линии плечевого пояса: прямая нога стороны выпуклости поясничного сколиоза сгибается в тазобедренном суставе и отводится в противоположную сторону к другой ноге с небольшим поворотом таза, пауза; вер¬нуться в и. п., повторить упражнение. Спина и туловище фиксированы к полу в правильном исходном положении. Вариант. Нога стороны выпуклости поясничного сколиоза сгибается в коленном и тазобедренном суставах до прямого угла и заводится за другую прямую ногу до пола (укорочен¬ный рычаг ноги) с целью дозированной деторсии позвонков.
3. И. п. — лежа на груди на наклонной плоскости, фиксированной к рейке гимнастической стенки под углом 30°, хват руками за рейку на уровне плеч: прямая нога стороны вогнутости поясничного сколиоза разгибается в тазобедренном суставе и отводится в противоположную сторону за другую ногу, пауза; вернуться в и. п., рассла¬бить мышцы, повторить упражнение.
4. И. п. — стоя, руки на поясе, ноги на ширине плеч: прямая нога стороны вогнутости поясничного сколиоза отводится назад, заводится за опорную ногу, пауза; вер¬нуться в и. п., повторить упражнение.
ОСОБЕННОСТИ ПРИМЕНЕНИЯ УПРАЖНЕНИЙ ПРИ ВРОЖДЕННЫХ ДЕФОРМАЦИЯХ ПОЗВОНОЧНИКА
Статью подготовил врач-ортопед детской клиники Тигренок Кравченков Павел Вячеславович

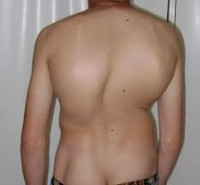





 Сампиев М.Т., Лака А.А., Балашов С.П. Опыт применения универсального дорсального инструментария в лечении сколиотической болезни // Хирургия позвоночника. 2005. № 2. С. 46–49.
Сампиев М.Т., Лака А.А., Балашов С.П. Опыт применения универсального дорсального инструментария в лечении сколиотической болезни // Хирургия позвоночника. 2005. № 2. С. 46–49.