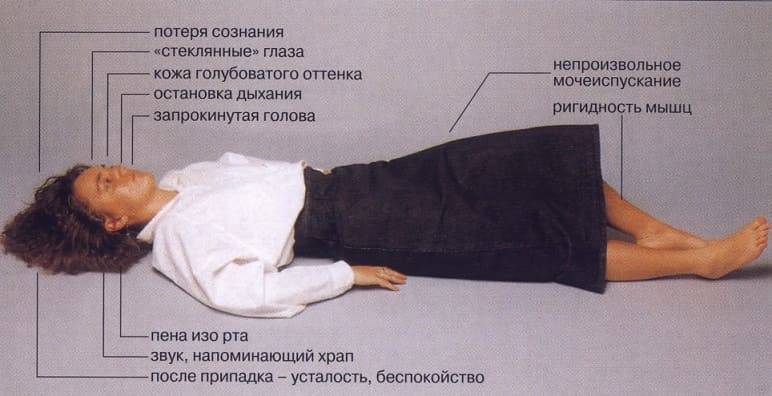
Как проявляется эпилептический припадок
В течении генерализованного судорожного припадка можно выделить несколько фаз:
|
Фаза |
Описание |
|
Аура |
Во многих случаях развитию эпилептического припадка предшествует аура (зрительные, обонятельные или слуховые галлюцинации, непроизвольные движения головой, неприятные ощущения в области эпигастрия). Но так как ее проявления незаметны, то окружающим кажется, что приступ возникает внезапно. |
|
Начало приступа |
Больной человек издает громкий стон или крик, теряет сознание и падает. |
|
Тонические судороги |
Длится от 2 до 30 секунд. Мышцы напряжены, ноги выпрямлены, руки согнуты в локтевых суставах. Из-за остановки дыхания развивается цианоз кожных покровов лица и шеи. |
|
Клонические судороги |
Продолжаются 1-3 минуты. Мышцы непроизвольно напрягаются и расслабляются, что воспринимается окружающими как их подергивания. Дыхание становится шумным. Изо рта появляется пена, нередко окрашенная в розовый или красный цвет из-за прикусывания языка, щек. Возможны непроизвольное мочеиспускание и дефекация. |
|
Окончание |
После того как приступ судорог прекратится, больные в большинстве случаев засыпают. В дальнейшем они не помнят о произошедшем. Если больной не засыпает, то некоторое время он находится в сумеречном состоянии сознания. Он может ходить, совершать какие-либо автоматические движения, не отдавая себе отчета в своих поступках. |
Неотложная помощь при эпилептическом припадке
Судорожный припадок при эпилепсии выглядит устрашающе, но на самом деле в большинстве случаев он не требует оказания срочной медицинской помощи. Но предотвратить развитие у больного травм, знать, как облегчить его состояние и когда следует вызывать бригаду скорой помощи, необходимо каждому человеку.
Алгоритм действий при эпилептическом приступе выглядит следующим образом:
- Прежде чем приступить к оказанию первой помощи, убедитесь, что вы находитесь в спокойном состоянии, не испытываете паники. В противном случае вы можете непроизвольно совершить ошибку, нанести вред больному.
- Во время приступа не оставляйте больного одного. После его окончания, убедитесь, что человек полностью пришел в сознание, и отдает полный отчет своим дальнейшим действиям.
- Во время приступа судорог больного не следует перемещать с места на место. Отодвиньте от него мебель или другие предметы, о которые можно удариться. При невозможности этого, поместите между предметами мебели и больным человеком одеяла, подушки, мягкие сумки.
- Отметьте время начала приступа судорог.
- Не пытайтесь насильно удерживать больного, так как это может привести к травмам.
- Ничего не вставляйте в рот больного. В момент судорог западения языка не происходит, а при вставлении в рот жестких предметов существует высокая вероятность повреждения зубов больного, к тому же попытки разжать рот руками часто заканчиваются глубокими укусами пальцев человека, оказывающего первую помощь при приступе эпилепсии.
- Следите за временем. Если припадок продолжается свыше 5 минут, обязательно вызовите врача. При длительно продолжающемся припадке существует высокая вероятность развития гипоксических повреждений головного мозга. Если после оказания первой медицинской помощи (ПМП) приступ не удается купировать или больной продолжает оставаться в бессознательном состоянии, его госпитализируют в неврологический стационар.
- После прекращения приступа помогите человеку принять удобное положение. Наиболее правильным будет повернуть его набок и подложить под голову небольшую подушечку.
- Убедитесь, что дыхание у больного свободное. При необходимости очистите ротовую полость от скопившейся слюны, рвотных масс. Если затрудненное дыхание сохраняется, то срочно вызывайте врача.
Генерализованные и фокальные приступы эпилепсии
Вышеуказанные термины отражают степень вовлеченности мозга во время припадка. Генерализованные пароксизмы отличаются большей интенсивностью и затрагивают все тело по причине синхронного разряда в обоих полушариях мозга.
Приступ может с самого начала показать генерализированный характер, а в некоторых случаях начаться как фокальный и лишь спустя время приобрести черты генерализованного.
Как выявить фокальный пароксизм:
- Во рту ощущается металлический вкус.
- Человеку мерещатся неприятные запахи, вонь.
- Возникают галлюцинации.
У пациентов останавливается речь.
Наблюдается рвота, бледность кожных покровов или их покраснение.
В горле может «першить».
Клонические судороги распространяются в руке, а затем затрагивают лицо и ногу на этой же стороне тела.
«Мурашки», траектория распространения которых аналогична.
Фокальные приступы могут принять и комплексный характер, при которых человек частично или полностью теряет сознание.
Возникают и прекращаются подобные приступы обычно внезапно. Максимально возможная продолжительность пароксизма – до нескольких дней и недель, однако чаще всего можно стать свидетелем фокальных припадков, длящихся несколько минут.
Если у человека действительно эпилепсия, то приступы будут одинаковы. Имеет смысл говорить о другом диагнозе, если каждый раз пациент сталкивается с новым состоянием.
Самый главный признак, отличающий пароксизмы такого типа – потеря сознания пациентом в 100% случаев. Судороги генерализованного типа могут как присутствовать, так и отсутствовать (например, при абсансах).
Однако, далеко не всегда судороги во всем теле указывают на генерализированный припадок.
Если эпилепсия возникла в определенной лобной доле, она способна вызвать насильственные телодвижения, но может в конечном свете и не привести к потере сознания или стиранию воспоминаний о приступе.
Судороги с отсутствием движений или потерей мышечного тонуса
Абсанс
- Человек внезапно замирает.
- Целенаправленная активность полностью исчезает.
- Взгляд пустой, немигающий, глаза закатываются.
- Реакция на происходящее отсутствует.
- У пациента могут подрагивать веки, двигаться губы.
Сознание мгновенно включается сразу после окончания пароксизма, который длится в среднем до двадцати секунд.
Чаще всего человек не понимает, что с ним произошло, и может продолжить заниматься своими обычными делами, а о приступе узнать от окружающих людей. Причина абсанса простого типа – гипервентиляция.
Тип эпилептического синдрома может влиять на черты, которые приобретает абсанс.
Описанный выше абсансный приступ характерен для эпилепсии, встречающейся у детей – «пикнолепсии».
В других случаях длительность приступов может увеличиваться либо уменьшаться, что касается как их начала, так и завершения.
Комплексный
Как определить:
- Человек падает.
- Мышцы подергиваются.
- Нередко возникают автоматические движения верхних конечностей.
Также пациенты могут бесцельно ходить и демонстрировать другие виды автоматического поведения.
Атонический
Тонус может покидать как весь мышечный корсет тела, так и лишь некоторые его части (голову, конечности).
Такая потеря тонуса приводит к падению пациентов, и, как следствие, травмам.
Приступы по типу атонии очень кратковременны (до 5 секунд) и характеризуются помутнением сознания на указанный промежуток.
Отрицательный миоклонус
Пациенты теряют мышечный тонус на очень короткое время (1/2 секунды или меньше). Может быть затронуто как все тело, так и определенная его часть.
Такой приступ в его локальной форме не всегда связан с эпилепсией. Например, при серьезных нарушениях метаболизма (почечной, печеночной недостаточности) потерю человеком тонуса мышц называют астериксисом.
Акинетический
Акинетический приступ несложно определить по неспособности человека, находящегося в полном нормальном сознании, начать движение или продолжить его.
Типичный пример: человек на короткое время теряет способность говорить.
Автоматизмы
Нередко автоматизмы путают с нормальной человеческой активностью.
Во время приступа человек находится в измененном состоянии состояния, и по завершении практически ничего не помнит.
Автоматизмы могут проявляться следующим образом:
- Жевание.
- Скрежет зубами.
- Причмокивание.
- Сглатывание.
- Повторяющиеся фразы или слова.
- Плач, страх на лице.
- Перебирание пальцами (словно в поисках чего-либо).
Основные виды припадков
Эпилептический приступ, который в понимании обычного человека представляет собой судорожное дергание больного в конвульсиях, потерей сознания и пеной, которая выделяется изо рта, не всегда является таковым. Существует два вида припадков:
- Тонико-клонический приступ (классический припадок).
- Легкий приступ (аура, абснасы).
Когда пациент падает на землю и у него начинаются судороги конечностей и всего тела, все понятно, а как распознать легкую степень припадка, а самое главное предотвратить ее?
Легкие приступы могут проявляться в виде застываний на месте, потерей связи с реальным миром, внезапная смена настроения, взгляд в одну точку и т. п.
Не всегда легкие приступы могут перерастать в тяжелую форму. Если у пациента легкое нарушение головного мозга, то все может закончиться возвращением больного к своему нормальному состоянию.
Тяжелые приступы по продолжительности не должны превышать 4–5 минут, так как припадок, который длиться больше пяти минут может перерасти в эпилептический статус, что чревато более серьезными последствиями.
Избежать перехода от эпилептического припадка к статусу в домашних (не больничных условиях невозможно).
Тем не менее какой бы приступ ни был обнаружен у человека его необходимо оградить от опасных предметов и не пытаться его успокоить или удержать.
Признаки эпилепсии у детей
Симптомы эпилепсии у детей не отличаются от таковых у взрослых, но распознать их бывает сложно, особенно в раннем возрасте до 3 лет. Первые признаки эпилепсии у детей могут возникнуть уже в период новорожденности, когда судорожные движения неопытная мама может принять за обычную двигательную активность
Внимание нужно обращать на:
- подергивания конечностей или их напряжение;
- замирание ребенка с отсутствием реакции на внешние раздражители;
- нарушение ритма дыхания;
- непроизвольные мочеиспускание и дефекация (у детей старшего возраста);
- закатывание глаз.
Другой особенностью детской эпилепсии является склонность к генерализации припадков даже при парциальной форме.
Эпилептиформные припадки
Эпитептиформными припадками называют судорожные приступы, внешне напоминающие проявления эпилепсии, но ею не являющиеся. Их могут вызывать самые разные причины, которые можно корректировать в отличие от истинной эпилепсии.Особенно часто эпилептиформные реакции бывают у маленьких детей, что связано с незрелостью нервной системы. Часто судорожные подергивания отмечаются при повышении температуры тела, особенно до фебрильных цифр. Могут они сопровождать отравления, инфекции, даже прорезывание зубов.
При первом приступе судорог ребенку никогда не выставляют диагноз эпилепсии, так как он может больше никогда не повториться. Если припадки возникают как ответ на какое-то заболевание и каждый раз имеют разные клинические проявления, то речь также вряд ли идет от эпилепсии
Для дифференциальной диагностики важное значение имеют обстоятельства возникновения приступа. При истинной эпилепсии есть определенные провоцирующие факторы, приступы протекают сходно между собой.
У здоровых взрослых людей эпилептиформные припадки встречаются крайне редко, так как структуры нервной системы уже сформированы и должны функционировать нормально. Их наличие при исключении истинной эпилепсии является поводом для тщательного обследования с целью выявления другой патологии центральной нервной системы. При наличии какого-либо заболевания, приводящего к формированию судорожной активности, говорят о симптоматической эпилепсии.
Межприступный период
Вне приступов судорожная активность также может проявлять себя, но не типичными для приступа подергиваниями или потерей сознания, а расстройствами в эмоциональной сфере, когнитивными нарушениями. Данное состояние получило название эпилептической энцефалопатии. Для нее характерны подавленное настроение, беспокойство, тревожность, ухудшение памяти. У детей часто возникают проблемы с обучением в школе, развиваются синдром гиперактивности и дефицита внимания, в ряде случаев даже аутизм. Частым спутником эпилептической энцефалопатии являются мигрени.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению эпилепсии
9.9
Невролог
Эпилептолог
Врач высшей категории
Романова Анна Вячеславовна
Стаж 8
лет
Кандидат медицинских наук
Медцентр Медквадрат на Каширском ш.
г. Москва, Каширское ш., д. 74, стр. 1
Каширская
2.8 км
Каширская
3 км
Медцентр Медквадрат на Воротынской
г. Москва, ул. Воротынская, д. 4
Планерная
4.6 км
8 (499) 519-35-25
8 (499) 519-35-25
9.7
Эпилептолог
Невролог
Врач высшей категории
Фейгина Анна Александровна
Стаж 19
лет
Кандидат медицинских наук
Помощь
г. Москва, Напрудный пер., д. 8, стр. 1
Рижская
730 м
Проспект мира
1.1 км
Проспект мира
1.2 км
8 (495) 185-01-01
8.9
Невролог
Эпилептолог
Врач первой категории
Шлёнская Ольга Сергеевна
Стаж 13
лет
ABC медицина на Чистых Прудах
г. Москва, Чистопрудный б-р, д. 12, стр. 2
Чистые пруды
610 м
Тургеневская
740 м
Сретенский бульвар
890 м
8 (499) 519-36-05
9.3
Эпилептолог
Невролог
Ананьева Татьяна Владиславовна
Стаж 17
лет
Университетская клиника неврологии
г. Москва, ул. Молодогвардейская, д.2 корп.1
Кунцевская
780 м
Кунцевская
820 м
8 (495) 185-01-01
Что из себя представляет приступ
Для того чтобы знать, что делать при эпилепсии необходимо иметь представление, что из себя представляет сам приступ.
Основные фазы эпилепсии
Рассмотри самый распространенный вариант эпилептического припадка — тонико-клонический. Он подразделяется на три фазы:
- Начинается приступ с резкой потери сознания, расширения зрачков и небольших подергиваний мышц.
- Тоническая фаза — гипертонус мышц, в основном на разгибании, часто человек издает громкий крик во время данной фазы.
Клоническая фаза — подергивания конечностей с постепенным угасанием и полным расслаблением мышц.
Прекратить такой припадок человек не в силах и необходимо просто дождаться его прекращения либо дождаться приезда скорой помощи.
Причины возникновения у взрослого человека
Первые приступы эпилепсии у взрослых могут появиться по целому ряду причин, причем никогда нельзя предугадать, что послужит катализатором манифестации болезни.
Чаще всего называют наследственный фактор, но совсем не обязательно, что он сыграет свою роль. Склонность к болезни закодирована в генах и передается следующему поколению. При создании неблагоприятных условий она преобразуется в болезнь.
После запоя

При хроническом алкоголизме, доставляемый кровью к клетками мозга, он вызывает их кислородное голодание и смерть.
Начинаются необратимые патологические процессы в коре мозга, приводя к припадкам.
Первый приступ случается как раз в алкогольном опьянении и длится несколько секунд, но при систематических запоях краткие эпизоды случаются все чаще и длятся дольше.
Чаще всего среди предков такого больного можно найти людей, страдавших хроническим алкоголизмом либо эпилепсией.
После травм
Это редкое, но излечимое заболевание. Лечение осложняют тяжелые осложнения, присоединяющиеся к основной патологии, которая чаще всего появляется после травмы коры головного мозга, или нарушения кровоснабжения.
После инсульта
Эпилепсия нередка после инсульта, когда мозг пожилого человека весьма изношен и не справляется с последствиями инфаркта ткани.
Вероятность ее возникновения при геморрагическом ударе в два раза выше, чем при ишемическом.
Почти всегда эпилепсия возникает, если пострадала кора мозга и почти никогда – при поражении мозжечка, гипоталамуса и глубоких слоев мозга.
Другие факторы
Первичными могут стать:
- наследственность;
- внутриутробная инфекция;
- родовая травма.
Вторичная развивается после негативного внешнего воздействия на головной мозг. К таким причинам можно отнести:
- инфекции (менингит, энцефалит);
- опухоли;
- аномалии сосудов мозга;
- переутомление и стрессы.
ЭПИЛЕПСИЯ, ЧТО ЭТО ТАКОЕ
Эпилепсия является разнообразным семейством расстройств неврологического характера, в виде эпилептических припадков, во время которых, происходят избыточные разряды нейронов мозга, наблюдаются двигательные и/или чувствительные нарушения, а также изменения сознания вплоть до его полного отсутствия.
Само слово «epilepsia» пришло к нам из Древней Греции и расшифровывается как «внезапное падение». В народе считалось, что болезнь неизлечима и маленькому ребенку заболевшему эпилепсией и не умеющему говорить лучше умереть, чтобы не мучаться всю жизнь. Суровая правда. Так как проблема заключена в головном мозге причин для появления недуга множество. Рассмотрим все по порядку.
Первая помощь
Человек, который находится рядом с эпилептиком во время приступа, должен обязательно помочь ему:
- Убрать подальше режущие, колющие предметы, чтобы больной при падении не получил травмы, подложить под голову валик или подушку.
- Снять с эпилептика галстук, ремень, расстегнуть все пуговицы, кнопки на одежде.
- Чтобы избежать удушья из-за западания языка, необходимо повернуть голову набок и стараться удерживать конечности во время судорог.
- Пытаться насильно разжимать рот больного нельзя. Если вставить между зубов твердые предметы, он может их раскусить и подавиться. Допустимо положить между зубами свернутую салфетку или полотенце.
- Когда приступ длится очень долго, нет признаков того, что он должен скоро закончиться, необходимо вызвать скорую. Это может свидетельствовать о развитии эпистатуса.
Если родственники больного знакомы с основными симптомами эпилептических припадков, знают, как оказать своевременную помощь, избежать опасных последствий будет легко.
Нужно внимательно относиться к эпилептику, не оставлять его одного, когда уже появились предвестники. Это может спасти его жизнь.
Как помочь человеку при приступе эпилепсии:
Диагностика эпилепсии
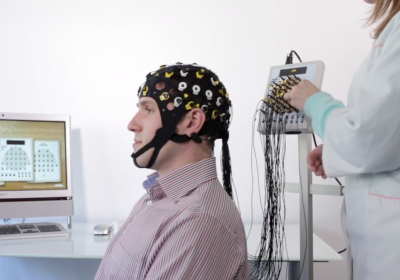
Основным методом диагностики эпилепсии является электроэнцефалография (ЭЭГ). Регистрация электрических импульсов в головном мозге позволяет выявить судорожную готовность, эпилептические очаги и определить их локализацию. Результаты ЭЭГ оцениваются в совокупности с клиническими симптомами, так как наличие изменений не является критерием для постановки диагноза. Судорожная активность может выявляться у здоровых людей, а при эпилепсии регистрируется не всегда. Для получения более достоверной картины часто выполняется ЭЭГ со стимуляцией (гипервентиляция, фотостимуляция).
магнитно-резонансной томографии (МРТ) головного мозга
Профилактика эпилепсии
Учитывая патогенез эпилепсии, профилактика заболевания сводится к предотвращению реализации судорожной активности и развития припадков. Своевременное лечение заболеваний головного мозга помогает предотвратить приобретенную эпилепсию.
- Дозированные физические нагрузки благотворно действуют на нервную систему. Особенно рекомендуются бег и ходьба, но они не должны вызывать переутомления. Упражнения при эпилепсии никогда не выполняются в «перевернутом» положении – нужно избегать притока крови к голове.
- Диета при эпилепсии – кетогенная (замещение белков и углеводов жирами), с ограничением соли и жидкости, так как задержка воды в организме может привести к отеку головного мозга и способствовать развитию приступа.
- Исключение употребления спиртных напитков. Существует отдельный диагноз – алкогольная эпилепсия. Это серьезное осложнение алкоголизма, которое может развиться даже при незначительном, но систематическом употреблении спиртного.
- Исключение стрессовых ситуаций.
- Создание безопасных условий труда. При повышенной судорожной готовности запрещается работа с движущимися механизмами, на большой высоте, рядом с огнем. Запрещается работа сутками из-за высокого риска переутомления, ночные смены.
- При выявлении эпиактивности запрещается управление автомобилем.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Текст утверждён врачом-эпилептологом
Железнова Елена Валерьевна
Оказание доврачебной первой помощи
А что делать при эпилепсии у человека, который вам незнаком, но вы оказались невольным свидетелем его припадка?
Важно не оставлять его, а оказать ему помощь, до приезда скорой помощи. https://www.youtube.com/embed/hJAE2S_wnpU
Алгоритм действий, следующий:
- помощь при эпилепсии во многом зависит от спокойных действий, поэтому паника излишня, сам приступ не представляет угрозы для здоровья;
- не нужно будить или останавливать человека, это не поможет, да у вас и не получиться удержать пациента, даже если это ребенок, а вот последствия в виде вывиха или перелома может вполне появиться;
- оградите больного от любых предметов, способных причинить ему вред;
- не нужно пытаться давать ему лекарство, тем более перорально (через рот), таблетка не просто не поможет ему, а просто-напросто навредит, если попадет в дыхательную систему (лечение во время приступа допускается только через укол);
- так как начаться припадок может, внезапно, как только вы обнаружили пациента, засеките время начала приступа и его окончания, эта информация будет полезна для врачей;
- ослабьте воротник на рубашке если это возможно, снимите галстук или цепочку (больной может пораниться);
- помните, что больной не контролирует свои мышцы и если его зубы крепко сжаты, не пытайтесь их разжать, можете остаться без пальца, а пациент еще и язык себе откусит (уж если он сжал зубы, то не разожмет до конца припадка);
- стоит избегать вставления в рот крепких предметов (палка или прут), сила сжатия настолько сильна, что может произойти ломание зубов, лучше быстро вставить в рот что о мягкое, которое не причинит вред зубам, но и не даст сжаться челюсти до конца;
- если возможно, положите под голову больного мягкую вещь (свернутая одежда, подушка и т. п.), так как во время эпиприступа голова больного будет хаотично биться об землю, причиняя тем самым ему страдания и боль;
- во время приступа язык может западать, во избежание этого необходимо повернуть больного набок (это также поможет предотвратить попадание рвоты или слюны в дыхательные пути);
- любые вмешательства в процесс приступа неприемлемы, оказывать доврачебную помощь нужно, но не стоит перебарщивать (ни искусственное дыхание, ни непрямой массаж сердца, ни нашатырный спирт не смогут исправить ситуацию, а значит не стоит и пытаться);
- если больной упал на проезжей части или в другой, потенциально опасной местности, необходимо как можно быстрее перетащить его в более безопасное (переноска осуществляется подмышки);
- скорая может приехать быстро, а может и задержаться, поэтому контролируйте пульс больного (во время эпиприступа бывает остановка дыхания, и если пропадет пульс, то необходимо приступать к реанимационным действиям).
Если приступ длиться больше 3–4 минут, вызывайте скорую, скорее всего, вы имеете дело с эпилептическим статусом, а лечить его нужно в клинике, с использованием уколов.
Приступы эпилепсии причины
Причины способствующие приступам:
- Чувство сильной нервозности, тревоги, беспокойства;
- Постоянное психоэмоциональное напряжение;
- Стрессы (резкая потеря близких при любых катастрофах и насильственной смерти);
- Черепно-мозговые травмы;
- Алкоголь и наркотики;
- Поражение головного мозга или его патологические изменения;
Факторы способствующие приступам — переутомление, недосыпание, мерцающий яркий свет(блики) и шумовые эффекты.
Согласно форме, интенсивности, частоте и длительности приступов, виды эпилепсии могут быть генерализированные и очаговые. То-есть, в случае когда вовлечены оба полушария, и эпилептические разряды фиксируются в обширных областях ЦНС, приступ считается генерализированным. Если же разряды ограничены конкретным участком мозга, приступ считается фокальным. Однако при вторичной генерализации, фокальный приступ может перейти в генерализированный.
Очаговые приступы могут быть:
— простыми парциальными, известные также как аура, и могут предшествовать сложный парциальный приступ;
— сложными парциальными, человек приобретает полубессознательный вид, возникает автоматизм движений, что может длиться пару минут, после чего наступает короткий период дезориентации, далее человек приходит в сознание.
Генерализированные приступы:
— тонико-клонические, что сопровождается конвульсиями, потерей сознания, после приступа появляется сонливость и спутанность сознания;
— абсансы, чаще наблюдаются у детей от 3 до 14 лет, проходит значительно мягче, ребёнок просто теряет связь с реальностью, будто впадая в мечтательство, при этом может фиксировать взгляд или закатывать глазные яблоки, частота таких приступов может доходить до 100 в день, чаще всего проходят к пубертатному периоду (половому созреванию);
— миоклонические приступы, кратковременные сокращения всего тела или определённых мышц, длятся несколько секунд;
— тонические приступы, внезапное сокращение и напряжение мышц, менее 20 секунд;
— клонические приступы, редкие, смена положения конечностей их не останавливает, сопровождаются подёргиванием и спазмом мышц;
— атонические приступы, резкая потеря тонуса мышц, не более 15 секунд.
Основная причина приступов – хаотичный разряд электрических импульсов в тканях головного мозга, электрический хаос или «гроза среди ясного неба», вследствие нарушения процессов торможения и возбуждения в клетках коры головного мозга. Повреждения могут быть на уровне самих хромосом, или же быть приобретёнными вследствие травм и междуутробных инфекций.
Как лечить эпилепсию?
Лечение эпилепсии
Приступ эпилепсии: что делать?
Что делать после приступа эпилепсии?
Медикаментозное лечение эпилепсии
врач
На первом этапе проводится монотерапия с подбором эффективного препарата, затем комбинируют лекарственные средства из разных групп. Прием таблеток от эпилепсии продолжается несколько лет под контролем ЭЭГ, после чего их дозировку снижают, в ряде случаев возможна полная отмена.
Хирургическое лечение эпилепсии
При отсутствии эффекта от медикаментозной терапии возможно оперативное лечение эпилепсии, заключающееся в резекции участка мозга с повышенной возбудимостью (при наличии его четких границ) или во вживлении стимулятора блуждающего нерва, что помогает снизить частоту приступов.
Лечение эпилепсии народными средствами
Для лечения эпилепсии в домашних условиях можно использовать народные методы. Например, заваривать травы от эпилепсии: эфедру двухколосковую, руту, полынь, лекарственную буквицу. Существуют рецепты сборов для отваров, например, корень валерианы, цветки календулы и ромашки, плоды черноплоднойрябины и шиповника. Доказана эффективность в отношении эпилепсии сырого лука и шпината, которые можно есть в чистом виде или пить их сок (свежеприготовленный).
Чем опасна эпилепсия?
При правильном лечении прогноз при эпилепсии благоприятный. Опасность представляют тяжелые генерализованные припадки, особенно эпилептический статус. Они могут стать причиной смерти из-за травм во время падения, остановки дыхания (судорожный спазм дыхательной мускулатуры), вдыхания слюны или крови из ротовой полости. При длительном припадке возрастает нагрузка на сердечно-сосудистую систему, развивается гипоксия головного мозга, что также может привести к смерти или развитию комы. Очень часто тяжелые приступы эпилепсии развиваются при прекращении приема противосудорожных препаратов.
Эпилепсия и беременность
Беременность при диагнозе эпилепсии требует к себе повышенного внимания. В целом наличие заболевания никак не влияет на процесс вынашивания ребенка, но приступы могут стать причиной прерывания беременности из-за гипоксии плода или травмы при падении, которыми часто сопровождаются припадки. Часто беременность становится провоцирующим фактором для развития эпилепсии. Гормональная перестройка и повышенная нагрузка на организм могут вызвать манифестацию или обострение многих дремлющих состояний, в том числе и эпиактивность. Существует такое понятие в медицине, как гестационная эпилепсия – приступы отмечаются исключительно у беременных, а после родов прекращаются.
Лечение эпилепсии во время беременности проводится индивидуально, в зависимости от особенностей течения заболевания. Конечно, прием любых медикаментов, в том числе противосудорожных, нежелателен, так как обладает потенциальным тератогенным эффектом, но при тяжелом течении и склонности к генерализованным припадкам лекарства представляют гораздо меньшую опасность для здоровья матери и плода, чем сама болезнь. В идеале нужно подобрать минимальные эффективные дозировки, обеспечивающие стойкую ремиссию. Ни в коем случае не стоит отменять противосудорожные препараты во время беременности – это может спровоцировать тяжелые приступы эпилепсии. Можно попробовать снизить дозировку, планируя беременность, но, если она стала сюрпризом, экспериментировать категорически запрещено.
Грудное вскармливание при приеме препаратов обычно не отменяют – ребенок уже контактировал с препаратами во время беременности. При появлении признаков заторможенности, хронической интоксикации возможен перевод ребенка на искусственное вскармливание или аккуратная отмена препарата у матери – в каждом случае подход индивидуальный и зависит от особенностей заболевания.
Простые и неестественные действия у детей и взрослых
Миоклонус

В такой припадок может быть вовлечена как левая либо правая сторона, так и все тело.
Движения по типу миоклонуса могут носить как одиночный характер, так и повторяться серийно.
Стоит заметить, что миоклонус во сне – норма для здорового человека. Лишь в состоянии бодрствования такие движения должны насторожить человека и заставить его обратиться к врачу.
Клонические
Такие сокращения длятся дольше. Характерное отличие – повторяемость в одной и той же группе мышц.
Частота сокращений мышц, указывающая на судороги клонического типа: 1-3 в секунду.
Тонические
Такие мышечные сокращения, как и клонические, также являются довольно продолжительными.
Длительность, по которой можно отличить указанный тип судорог от остальных: от секунд до минут.
Тонико-клонические
Судороги тонико-клонического типа приводят к тому, что человек внезапно теряет сознание. Следующая стадия приступа – тонические мышечные движения в генерализованной форме.
Нередко сопровождается «судорожным криком» по причине резкого сокращения мышц грудной клетки. Происходит резкий выдох, тогда как голосовые связки остаются сомкнутыми.

Зрачки человека расширены, глаза закатываются вверх.
Верхние конечности принимают согнутое положение, в то время как ноги, наоборот, выпрямлены и вытянуты как у балерины.
Следующая стадия, в которую переходит пароксизм – клонические судороги.
Сокращения мышц принимают беспорядочный характер и сопровождаются резкими дыхательными движениями, поэтому из горла больного вырываются хрипы и клокотание. Происходит непроизвольное мочеиспускание.
Необходимо обратить внимание на то, что даже если приступ уже закончился, сознание больного может отсутствовать еще некоторое время. Когда к пациенту возвращается сознание, ему сильно хочется спать
После пароксизма нередки боли во всем теле
Когда к пациенту возвращается сознание, ему сильно хочется спать. После пароксизма нередки боли во всем теле.
Версивные
Такой тип приступов нередко определяют по «позе фехтовальщика». Голова и глаза пациента (а нередко и все тело) поворачиваются в сторону без воли самого человека.
Причина – возникновение эпилептического очага в зоне, расположенной противоположно к лобной доле, отвечающей за поворот головы в конкретную сторону.
Спазмы
О спазме можно говорить, если пациент внезапно принимает положение с согнутыми либо разогнутыми телом, головой и конечностями.
Для спазмов характерна симметричность. Типичный пример: шейные спазмы, сопровождающиеся сгибанием и разгибанием головы.
По окончании эпилептического припадка
Как предотвратить приступ эпилепсии, вернее, помочь пациенту, понятно, но что делать после выхода больного из данного состояния? Нельзя пытаться навязать ему какие-либо медикаменты, люди с таким диагнозом сами знают, как им лучше лечиться и что принимать.
Если хотите помочь, не бросайте человека сразу же, отведите его в спокойное место и побудьте с ним от 10 до 15 минут, а в идеале до приезда скорой
Ваше присутствие важно для составления объективной картины произошедшего, так как больной сам навряд ли сможет что-то пояснить, обо всех действиях он и не вспомнит
Самое лучшее, что можно предложить пациенту, полноценный отдых. Как правило, после припадка организму нужно время, чтобы восстановиться.
Эквиваленты припадков
Наряду с эпилептическими существуют другие виды припадков, часто истерического происхождения, но сходные по симптоматике. В группу болезненных симптомов входят расстройства настроения и расстройства сознания. Как же отличить истерический припадок от эпилептического?
У больных эпилепсией расстройства настроения чаще всего проявляются в приступах тоскливо-злобного настроения, когда они придирчивы, раздражительны, мрачны, недовольны, высказывают жалобы бредового и ипохондрического характера. Нередко бредовое состояние переходит в страх. Период дисфории обычно длится очень долго – несколько дней. Редко случаются приступы эйфории. Расстройство сознания выражаются в появлении сумеречного состояния. Сознание при этом суживается, возникают галлюцинации, бредовые идеи, видения: кровь, огонь. В таком состоянии больные становятся агрессивны и склонны к разрушительным действиям.
Если при эпилептическом припадке нарушения носят органический характер, то при истерическом – психоневрологический. Больные возбудимы, неуравновешенны, агрессивны, нацелены на получение личной выгоды. При истерии человек может также упасть на пол, но при падении опускает тело предусмотрительно аккуратно, чтобы не получить травм. При этом у него не выделяется пена изо рта, никогда не прикусывается язык, не нарушается дыхание, зрачки реагируют на свет, нет непроизвольного мочеиспускания или дефекации. Сознание сохранно, наблюдаемые судорожные движения носят театральный характер, человек помнит события, которые были до и после припадка, не впадает в кому и не засыпает. К тому же истерический припадок длится недолго, продолжительность зависит от того, сколько внимания уделяют больному. После того, как приступ истерии закончен, человек может продолжить заниматься своей деятельностью, чего не наблюдается при эпилептическом припадке. Однако при том и другом припадке необходимо обязательное присутствие кого-нибудь из взрослых, для оказания своевременной помощи.
Юлия Савельева
Как говорить слово эпилепсия? Эпилепсия ударение.
Как говорить слово «эпилепсия«? Что означает слово «Эпилепсия»? А ударение в слове ЭПИЛЕПСИЯ куда ставить?
Что нам скажет по поводу ЭПИЛЕПСИИ классический словарь Даля?
Слово Эпиле́псия в словаре Даля: ж. греч. черная немочь, падучая; говорят: его бьет и: на него находит. -сический, -тический припадок. Эпиле́птик, кто одержим падучею, кого бьет.
А посмотрим в других словарях, что означает слово ЭПИЛЕПСИЯ.
ЭПИЛЕПСИЯ, -и; ж. [греч. epilēpsia]
Хроническое заболевание головного мозга человека, характеризующееся судорожными припадками и потерей сознания. Приступ эпилепсии.Страдать эпилепсией. < Эпилептический (см.).
Эпиле́псия Через франц. épilepsie из лат. epilēpsis от греч. ἐπίληψις «припадок».
ЭПИЛЕПСИЯ (греч. от epilambanein — схватывать вдруг). Падучая болезнь.
Врачи эпилептологи регулярно пересматривают определение ЭПИЛЕПСИИ. Читайте статьи что такое эпилепсия в понимании врачей, и кто такой эпилептолог?
Куда правильно ставить ударение в слове эпилепсия? Как же правильно сказать «эпилЕпсия» или «эпилепсИя»?
Во многих словарях сказано, что правильно ставить ударение:
эпилЕпсия, -и [не эпилепсИя].
А почему медики ставят ударение в слове ЭПИЛЕПСИЯ по-другому?
Существуют варианты ударения в словах, которые связаны с профессиональной деятельностью. Некоторые слова в обычной обстановке, в повседневной жизни используют с одним ударением. А в узкопрофессиональной среде бывает принято употребление с другим специфическим ударением. Такой узкопрофессиональный вариант употребления в жизни, книгах, на телевидении и так далее воспринимается как ошибочное.
Такая вариативность ударения и характерна для слова ЭПИЛЕПСИЯ. В быту слово произносится с ударением на букву «е»: эпилЕпсия. А в профессиональной среде (в разговорах психиатров, неврологов и особенно эпилептологов) корректно только ударение на букву «и»: эпилепсИя.
Использование слова с иным ударением («эпилепсИя») как бы объединяет круг профессионалов, отличает от других.
Итак, мы узнали как правильно говорить ЭПИЛЕПСИЯ: в повседневной жизни используется слово с ударением на букву «е»: эпилЕпсия. И только профессионалы назовут эту болезнь общепринятой «эпилепсИей», с ударением на букву «и».
sib-epileptolog.ru
Как правильно пишется слово ЭПИЛЕПТИК. Ударение в слове ЭПИЛЕПТИК
эпиле́птик
Делаем
Карту слов лучше вместе
Привет! Меня зовут Лампобот, я компьютерная программа, которая помогает делать
Карту слов. Я отлично
умею считать, но пока плохо понимаю, как устроен ваш мир. Помоги мне разобраться!
Спасибо! Я стал чуточку лучше понимать мир эмоций.
Вопрос: приглядеться — это что-то нейтральное, положительное или отрицательное?
Положительное
Отрицательное
Предложения со
словом «эпилептик»:
- Чаще всего аура у эпилептиков носит мрачный характер — со сценами насилия, присутствием кровавых сцен и др.
- Конечно, никаким абрикосом эпилепсию не вылечишь — её и при сегодняшнем уровне медицины лечить так и не научились, но в некоторых случаях абрикосовый сок в большом количестве способен предупреждать возникновение судорожных припадков, так что горцы были не очень далеки от истины, когда поили им своих
эпилептиков. - Здесь мужчины бьются об землю, как настоящие эпилептики, в то время как другие, немного дальше, глотают камешки, кусочки стекла и даже горящие угли; там женщины ходят на голове с той степенью странности или цинизма, которая вообще совместима с такого рода упражнениями.
- (все
предложения)
Оставить комментарий
Текст комментария:
Дополнительно:
Слово
«эпилептик» входит в списки слов:
kartaslov.ru
Чего боятся эпилептики? | Красота и здоровье
Основные страхи, которые испытывают эпилептики:
Страх смерти. У многих эпилептический приступ начинается постепенно: люди видят так называемую ауру и имеют время принять какие-либо меры по предотвращению припадка. Но именно в этот период они испытывают сильнейший страх и последующую панику от возможности потерять сознание и умереть. Эти чувства плохо подвергается контролю.
Страх потери контроля над своим телом и ситуацией. Приступ может случиться в любой момент и в любом месте. В голову моментально приходят мысли о потере сознания, конвульсиях на улице, пене изо рта и возможном непроизвольном мочеиспускании на глазах у посторонних. Боязнь того, что прохожие не окажут помощи, заставляет содрогнуться любого эпилептика.
Страх физической боли: во время эпилептического припадка, когда начинаются судороги, некоторые люди испытывают сильнейшую физическую боль и только потом теряют сознание от болевого шока.
Страх быть травмированным. Часто приступы начинаются внезапно: человек где был, там и упал. Большая вероятность разбить голову, сломать конечности или ребра. Поэтому у эпилептиков появляется страх оставаться одним, находиться в общественных местах и передвигаться по городу.
Страх деградации личности и слабоумия
. Приступы не проходят без последствий для головного мозга. Негативное воздействие на внутренние процессы организма оказывают и медицинские препараты, которые необходимо принимать постоянно: снижается общий тонус, ухудшается память, внимание становится рассеянным, наваливается сонливость и депрессия.
Светобоязнь. Некоторые испытывают страх перед источниками света в момент ожидания припадка.
Эпилепсия проявляет себя по-разному. Иногда наблюдается отсутствие приступов по несколько месяцев или даже лет, и люди могут работать, путешествовать, заниматься любимым делом. Но особо тяжелые случаи — ежедневные, а порой и ежечасные приступы накладывают отпечаток на психологию, поведение и образ жизни.
Многие заболевают, будучи уже взрослыми, имея семью, детей, работу или собственное дело. В новых условиях они вынуждены кардинально менять свою жизнь. Не только им, но и их близким, друзьям, коллегам придется приспосабливаться к новым обстоятельствам. Возникают социальные проблемы и связанные с ними страхи.
Страх потери работы. При часто повторяющихся приступах невозможно держать в секрете свой недуг. Человек, имеющий диагноз — эпилепсия, уже не в состоянии справляться со своими обязанностями. Как правило, работодатели увольняют такого сотрудника. Он становится инвалидом со всеми вытекающими психологическими и экономическими проблемами.
Страх потери близкого человека и одиночества. Порой жены, мужья, родственники не могут или не хотят принять новую ситуацию человека, страдающего эпилепсией. По разным причинам они оставляют больного наедине с его горем. Эпилептики не начинают новые отношения из-за страха быть отвергнутыми или снова брошенными. Случается, страх одиночества надуман самим эпилептиком без видимых причин.
Страх непринятия обществом. Большинство людей, страдающих эпилептическими приступами, стараются держать в секрете свое заболевание насколько это возможно. Наше общество не всегда с пониманием относится к чужой беде. Многие проходят мимо, есть такие, что смеются, а иногда презирают. Подобное отношение является большим стрессом и усугубляет ситуацию заболевшего.
Страх перед будущим. Неизвестность — вот что беспокоит эпилептиков. Они не знают, как быстро их болезнь будет прогрессировать и к каким последствиям это приведет. Но ничего хорошего уже не ждут.
Ежедневно испытывая страх, некоторые эпилептики теряют интерес к жизни. Их охватывает отчаяние и безнадежность. Особо отчаявшиеся совершают самоубийство.
Но не все опускают руки. Многих трудности только закаляют. Люди с сильным характером, жаждой к жизни и верой в свои силы противостоят болезни, ищут способы излечиться. Они меняют свой образ мышления и меняют свою жизнь без сожалений о прошлом. Не перестают верить в любовь. А страхи либо побеждают, либо просто не обращают на них внимания.
shkolazhizni.ru
Учимся понимать эпилепсию — Медицинский портал «health-ua.org»
Для кого эта статья об эпилепсии? Почти для всех. Жизнь показывает, что подавляющее большинство людей почти не имеют понятия о сути этой болезни. Не исключаю, что кто-то удивится, зачем, мол, все это нужно. Ведь, допустим, о гастрите большинство людей тоже имеют достаточно размытые понятия. Отвечаю. Не многие патологии вызывают такую необходимость в понимании окружающими, как эпилепсия. Это заболевание представляет не только медицинскую, но и социальную проблему. Несмотря на то, что почти все эпилептики являются обычными людьми, ведущими нормальный образ жизни, им порой приходится затрачивать гораздо больше усилий для адаптации в обществе. Иногда им необходима срочная помощь, а практически никто не знает, как ее оказать. Тем не менее, из этой области людям известны в основном мифы…
Что такое эпилепсия?
Эпилепсия — заболевание головного мозга, характеризующееся приступами нарушений двигательных, чувствительных, вегетативных или мыслительных функций. Также существует мнение, что эпилепсия — группа разных заболеваний, основным проявлением которых являются повторные спонтанно возникающие эпилептические приступы. Только повторяющиеся приступы можно считать эпилепсией. По различным статистическим данным эпилепсия встречается у 1-2% людей, однако один эпилептический приступ в жизни имеют примерно 5% людей.
Среди причин возникновения эпилепсии следовало бы выделить родовые травмы, гипоксию (кислородное голодание плода) во время беременности, внутриутробные инфекции, наследственность. Во взрослом возрасте причиной начала болезни может послужить травма, опухоль мозга, интоксикация, инфекция, нарушения мозгового кровообращения, алкоголизм, сильный стресс, прочие заболевания и многое другое.
При эпилептическом приступе происходят очень сложные процессы. Грубо говоря, в мозге возникают внезапные импульсы электрической активности, которые сильно влияют на его деятельность и на весь организм. Как это конкретно выражается, зависит от того, в каком участке мозга возник очаг возбуждения и как он распространился. Этим обусловлено разнообразие клинических проявлений эпилепсии.
Как выглядит эпилепсия?
Наиболее частая ассоциация с эпилепсией – человек, падающий на землю и бьющийся в судорогах. Это характерный, но далеко не единственный вид приступа, генерализованный (с потерей сознания) судорожный припадок (пусть простят невропатологи за упрощение терминологии). Для этой формы также характерны прикусывание языка, недержание мочи. После приступа обычны спутанность сознания и сонливость.
Однако разнообразие проявлений эпилепсии способно поражать. Генерализованный эпилептический приступ возможен и совсем без судорог — называется абсанс. Человек замирает, пристально смотрит в одну точку отсутствующим взглядом, сознание его отключено.
Эпилептические приступы могут проходить и без потери сознания. Они могут выражаться в сокращениях мышц частей тела или всего тела, но человек остается в сознании. Возможны приступы, выражающиеся в полной утрате мышечного тонуса, человек просто резко падает. Также эпилепсия может проявляться кратковременной неспособностью говорить, ощущением изменения формы окружающих предметов, покалывании в пальце, многодневными уходами из дома (трансы), вращением вокруг своей оси, и это далеко не все.
Следует также остановиться на таком понятии как аура или предвестники эпилептического приступа. Аура может быть довольно разнообразной и выражаться в общем дискомфорте, раздражительности, потливости и др. Иногда, ощутив ее, человек может успеть обезопасить себя перед приступом. Однако она сопровождает не все виды приступов.
Приступ эпилепсии нужно не только уметь узнать. Очень желательно уметь оказывать первую помощь или хотя бы не вредить.
Помощь при приступе
Что делать, если рядом с вами у человека случился эпилептический припадок? Обычно люди теряются, но часто находится кто-нибудь решительный, и старается зафиксировать покрепче эпилептика и засунуть ему что-нибудь между зубов. А как правильно поступить в таком случае?
Необходимо убрать все предметы, которые могут причинить вред больному. Следует защитить голову от травм, придерживая ее руками или подложив под нее невысокую подушку. Также хорошо, если получится перевести человека в боковое положение, можно ослабить галстук и ремень. Подождите, пока человек придет в сознание.
Не следует стараться фиксировать больного, пытаться разжимать зубы, нельзя заливать жидкость в рот.
Нужно знать, в каких случаях требуется вызвать медицинскую помощь. Это следует сделать, если вы не уверены, что это эпилепсия, если это первый приступ у этого человека, продолжительность приступа больше 5 минут, за первым приступом последовал второй, человек слишком медленно приходит в сознание, человек травмирован во время приступа. Также медицинская помощь необходима беременным женщинам и если приступ случился в воде.
В начале этого раздела были упомянуты некоторые мифы об оказании помощи при приступе. Но эпилепсия обросла мифами куда основательней, давайте познакомимся с самыми популярными из них.
Некоторые мифы об эпилепсии
Эпилепсия передается по наследству? Это не совсем так. По наследству передаются только некоторые формы эпилепсии, и то лишь в 8 процентах случаев. Поэтому, слухи о том, что эпилептикам нельзя иметь детей, сильно преувеличены.
Эпилептики – психически неполноценные люди? Это также слишком громкое заявление. Большинство эпилептиков не имеют проблем с психикой и способны вести нормальную жизнь. Также подавляющее большинство детей с эпилепсией должны и полностью способны посещать обычные детские учреждения.
Эпилепсия – печать гениальности? Красивый миф, но настолько антинаучный, что даже тяжело его прокомментировать. Развитию этого мифа послужило то, что многие великие и просто известные люди страдали от нее: Александр Македонский, Цезарь, Авиценна, Сократ, Петр Первый, Достоевский, Нобель, Ницше, Лев Троцкий, Ян Кертис. К слову, многие знаменитости, хоть и не гениальные, могут послужить хорошим примером высокого уровня активности и социальной адаптации.
Эпилепсия неизлечима? Устойчивы к лечению около 15% больных. По статистике противосудорожная терапия помогает 65% больных, а у 20% позволяет существенно снизить частоту приступов. Как же лечили и лечат это загадочное заболевание?
Лечение
Лечение обычно начинается с режима. Необходим полноценный регулярный сон, желательно соблюдение режима дня. Рекомендуется регулярное питание, а порой и специальная диета. Не рекомендуется злоупотреблять просмотром телевизора, работой за компьютером, порой это требуется полностью исключить. Противопоказана громкая ритмичная музыка и любые виды мерцания. Набор ограничений может немного меняться при различных видах эпилепсии.
Медикаментозное лечение эпилепсии насчитывает около полутора ста лет. Первым противосудорожными препаратами были соли брома, обладавшие высокой токсичностью. Позже появились барбитураты, но все эти препараты имели чрезмерный успокаивающий эффект. С середины прошлого века арсенал противосудорожных лекарств пополнился препаратами, которые и сейчас используются в лечении эпилепсии: карбамазепином, вальпроатами. К более новым средствам относятся ламиктал, леветирацетам, топирамат. Особенность лечения эпилепсии состоит в том, что современность препарата не является критерием того, что именно он лучше подойдет пациенту. К каждому случаю нужен свой индивидуальный ключ.
Также существуют хирургические методы лечения, зависящие от конкретной причины заболевания.
К режиму и лечению стоит добавить, что эпилептики и в повседневной жизни должны помнить о многом.
Особенности образа жизни
Эпилептикам всегда приходится помнить о массе вещей и соблюдать ряд ограничений. Им противопоказаны работы, которые связаны с вождением транспорта, с движущимися механизмами, нахождением на высоте, вблизи водоемов и ряд других. Также работа должна быть выбрана таким образом, чтобы сохранялся режим сна и бодрствования, противопоказаны сверхурочные.
В повседневной жизни эпилептик тоже должен быть на чеку, помнить о возможном приступе, исключать из своего окружения травматические и другие потенциально опасные факторы, ограничивать свою активность, если рядом никого нет. Даже для самых сильных людей, постоянная возможность припадка – сильный стрессовый фактор, это должны понимать окружающие.
Надеемся, эта статья немного посодействует пониманию проблем эпилепсии и эпилептиков, решению социальных проблем, связанных с эпилепсией.
Автор: врач невропатолог, к.м.н., Денисова Ольга Юрьевна
Читайте также
www.health-ua.org
Эпилепсия — Encyclopedia Pathologica

Eduardo Urbano Merino.[1]
Эпилепсия — короткие замыкания в мозге, приводящие к судорогам и прочим приступам.
Вкратце: у мозга появляется устойчивый скилл спонтанной генерации неправильной электрической активности нейронов, что выливается в припадки с соответствующими проявлениями и последствиями.
Синонимы: падучая болезнь, Геркулесова болезнь, чёрная немочь; англ. epilepsy, falling sickness, St. John’s evil, seizure disorder (судорожное расстройство).
Правильное ударение: эпиле́псия для нормальных людей и эпилепси́я для профессионалов, знакомых с греческим языком.
Что это
Под эпилепсией кроется широкая группа разных состояний, часто с неустановленным происхождением, но с общим знаменателем: эпилептические припадки — судорожные и не очень. Эпилепсия считается наиболее часто встречающейся хронической нервно-психической проблемой, тем не менее, потенциально излечимой.
Тяжесть эпилепсии не столько в самих припадках, которые представляют реальную угрозу для здоровья больного (а иногда и окружающих людей), сколько в связанной с этим социальной и трудовой дискриминации, что дополняется стрессом от наличия хронического непредсказуемого заболевания, снижающего свободу и независимость человека. Хотя во многих случаях эпилепсия успешно поддаётся лечению, разрыв между эффективным лечением и реальными возможностями терапии невероятно широк, особенно в развивающихся странах, где антиэпилептические препараты (АЭП) слишком дороги или недоступны вообще.
Болезнь не просто частая: более 65 миллионов человек по всему миру страдают эпилепсией; если же прибавить и тех, у кого был зафиксирован единичный приступ, то число удваивается до 5% всего населения, без учёта реально страдающих эпилепсией пациентов; по другим данным, каждый 10 человек на планете может иметь латентную форму эпилепсии. До 75% людей с эпилепсией обнаруживают её до 20 лет, позже приступы появляются практически исключительно благодаря травмам или инсультам (симптоматическая эпилепсия).
Критерии
Солидная международная тусовка неврологов под названием ILAE предложила в 2014 году три набора критериев, любого из которых как бы достаточно для постановки диагноза[1]:
- Два неспровоцированных приступа, между которыми прошло более 24 часов — эталонное на данный момент рабочее определение эпилепсии;
- Один неспровоцированный приступ и высокая вероятность дальнейших приступов в течение следующих 10 лет (по-человечески, да с пруфами: имеется в виду то, что, согласно исследованиям, после единичного достоверно неспровоцированного приступа вероятность следующего более 40%, а после двух таких приступов вероятность увеличивается до 73%, что позволяет рассматривать в некоторых ситуациях даже один приступ как эпилепсию [2][3][4]);
- Установленный эпилептический синдром — по сути, эквивалент ситуации, когда есть известный активный очаг в голове, вызывающий приступы, т. е. симптоматической эпилепсии (что означает наличие конкретной неврологической патологии в головном мозге вроде новообразований, инфекций, ЧМТ, патологий сосудов, при устранении которых припадки обычно прекращаются. Но сохранение припадков после нейроинфекции следует рассматривать уже как эпилепсию.).
Стоит заметить, что для диагностики в первую очередь важны именно ничем не вызванные приступы на фоне полного благополучия, без каких-либо провоцирующих факторов.
Однако спровоцированные вспышками света и иные рефлекторные приступы также должны рассматриваться как эпилепсия, а судорожные приступы, спровоцированные факторами, которые временно снижают судорожный порог (сотрясение, алкоголь), — нет.
Формы
Припадки
Разновидностей приступов описано космическое количество, классификация раздулась, но можно выделить наиболее интересные.
Эпилептические приступы выглядят, к вящему разочарованию обычного человека, насмотревшегося телевизора, совсем не так, как он себе представляет. Эпиприступ почти никогда не сопровождается тряской, как от удара током, не бывает диких размахиваний руками, и звуки от человека в этот момент похожи не на крики умалишённого, а на стоны/невнятное пыхтение/бормотание.
В общем, никакого театра, но достаточно чтобы неподготовленный человек запаниковал и наделал в штаны потерял бдительность.
- Генерализованные — классика эпилепсии, именно при этом типе приступов происходят бесконтрольные сокращения мышц, потеря мочи, падения, крики и прочие судороги.
- Абсансы — только у детей, внешне выглядят как «залипание» человека на несколько секунд, иногда с простыми стереотипными автоматизмами вроде поглаживания волос.
- Парциальные — самые распространённые, почти не похожие на большие припадки, поскольку в простом варианте даже не затрагивают сознание — проявляются лишь судорогами в руке/ноге/другом ограниченном отделе тела; сложные напоминают абсансы.
Эквиваленты
Психические (или эпилептические) эквиваленты припадков — это заменяющие приступы проявления нарушений психической деятельности пациента с эпилепсией, не сопровождающиеся судорогами или падениями, но непременно приправленные амнезией.
- Самый обыденный и показательный пример — снохождение, когда человек в состоянии сумеречного помрачения сознания встаёт ночью с кровати, ходит, совершает подчас достаточно сложные действия, а затем засыпает и не помнит эти события после пробуждения.
- Амбулаторные автоматизмы — стереотипные движения, иногда достаточно сложные (вплоть до одевания/раздевания), включающие в том числе бредовую или аффективную симптоматику.
- Ещё бывают: эпилептические онейроид, параноид, делирий и ступор.
Как это работает
По какой-либо из причин (нередко неустановленной) в головном мозге формируется очаг, в котором периодически синхронно возбуждаются все нервные клетки. Очаг — условное понятие: нет возможности установить конкретные его границы, поэтому при эпилепсии в большинстве случаев нельзя взять и вырезать что-то хирургом.
Причины и периодичность возбуждения клеток в этом очаге также достаточно редко объяснимы, но по конкретным приступам мы можем сказать, какой участок мозга вовлекается в процесс, а значит подобрать лечение.
Доктор, что со мной будет?
Эпилепсией может заболеть любой человек, любого пола и в любом возрасте, без каких-либо обязательных наследственных или врождённых предрасполагающих факторов.
Вторая (после приступов) главная жалоба большинства эпипациентов — частая головная боль (особенно в составе мигрени), поэтому важно их чётко дифференцировать: и там и там аура, головная боль, когнитивные нарушения, зрительные феномены.
Лечение
- Основная статья: АЭП
Лечение может показаться несколько сомнительным в плане успеха, но случаи стойкой ремиссии периодически появляются, и нужно надеяться на это, хотя таблетки придётся принимать очень долго.
Первоочередная задача — добиться прекращения приступов при минимальном приёме лекарств и с отсутствием побочных эффектов; такое достигается у более чем 60% пациентов — весьма ободряющая статистика.
Конкретный препарат всегда должен выбираться доктором с учётом возраста и пола пациента, специфики конкретно его эпилептического синдрома, переносимости, эффективности, безопасности, фармакокинетики, механизмов действия и ещё многих и многих других факторов, о которых знать нужно только эпилептологам.
К сожалению, бывают пациенты с резистентными к препаратам приступами или же непереносимостью побочек АЭП — тогда приходится прибегать к особой фармакологической магии в виде комбинаций препаратов. Подробнее — в основной статье.
Ещё
Примечания
- ↑ Fisher R, Acevedo C, Arzimanoglou A et al. A practical clinical defition of epilepsy. Epilepsia 2014; 55: 475–482.
- ↑ Berg AT, Shinnar S. The risk of seizure recurrence following a first unprovoked seizure: a quantitative review. Neurology 1991;41:965–972
- ↑ Hauser WA, Rich SS, Lee JR, et al. Risk of recurrent seizures after two unprovoked seizures. N Engl J Med 1998;338:429–434.
- ↑ Hesdorffer DC, Benn EK, Cascino GD, et al. Is a first acute symptomatic seizure epilepsy? Mortality and risk for recurrent seizure. Epilepsia 2009;50:1102–1108
| Эпилепсия обнаруживается с помощью молотка. | |
|---|---|
encyclopatia.ru
Эпилепсия – типы, причины и лечение эпилептических припадков
Эпилепсия – это неврологическое состояние, характеризующееся чрезмерной электрической активностью нейронов и сопровождающееся потерей сознания, судорогами и непроизвольными сокращениями мышц.
Болезнь может быть классифицирована в зависимости от симптомов, которым проявляется, и причин, которые могут быть генетического или приобретенного характера.
Что такое эпилепсия
Эпилепсия – это серьёзное неврологическое заболевание, чей особенностью является внезапное появление кризиса, приводящего к потере сознания, непроизвольным мышечным сокращениям или потере мышечного тонуса.
Хотя в течение жизни изолированный эпилептический приступ может случиться с кем угодно, о реальной эпилепсии говорят, когда приступы регулярно повторяются.
Патология является хронической и часто не поддаётся излечению, но её можно держать под контролем путём введения препаратов.
Смертность, напрямую связанная с заболеванием, не является высокой, больший риск представляют сопутствующие судороги, которые могут привести к травмам, иногда со смертельным исходом.
Типы эпилептических припадков
Эпилепсия, вызванная непропорциональным увеличение электрической активности определенных нейронов, расположенных на уровне коры головного мозга.
В зависимости от локализации эпилептогенных очагов (т.е. нейронов с необычной активности) мы можем отличить следующие типы эпилепсии:
- Парциальные (или фокальные), когда нейроны с аномальной активностью находятся только в одном из двух полушарий головного мозга. Такие формы эпилепсии могут проявляться только судорогами, которые почти никогда не приводят к потери сознания.
- Генерализованная, когда нейроны с увеличенной электрической активностью расположены в обоих полушариях головного мозга. Такие формы всегда характеризуются эпилептическими припадками с потерей сознания.
Генерализованные припадки эпилепсии могут быть дополнительно разделены на шесть различных типов, в зависимости от симптомов, которыми они проявляются:
- Без сопутствующих симптомов, при которой происходит потеря сознания на короткий промежуток времени (от 4 до 20 секунд).
- С атоническими судорогами, в которой происходит полная потеря мышечного тонуса и больной неожиданно падает на землю.
- С тоническими судорогами, при которой отмечается повышенный мышечный тонус, приводящий к жесткости мышц.
- С клоническими судорогами, которые проявляются неконтролируемыми, ритмическими и повторяющимися движениями мышц.
- С длительными тонико-клоническими судорогами, начиная от минимум 5 до максимум 10 минут, и характеризующиеся тремя этапами сокращения мышц, судорог и потери тонуса мышц, в том числе анальных сфинктеров и мочеточников.
- С миоклоническими приступами, которые проявляются подергиванием на уровне рук и ног.
Ещё одно разделение можно провести на основе того, как возникают припадки:
- Спровоцированные эпилептические припадки, когда приступы проявляются в результате стресса или инициирующего события, например, светочувствительная эпилепсия (возникает в результате воздействия интенсивного света)
- Безпричиные судороги, когда приступ эпилепсии начинается спонтанно, без провоцирующего события.
В целом, припадки любого рода самопроизвольно разрешаются в течение нескольких минут.
Гипотетические причины эпилепсии
Эпилепсия вызывается аномальной электрической активности нейронов, и в 60% случаев её источник неизвестен.
Гипотезы возникновения эпилепсии указывают на две возможные причины:
- Генетика: т.е. изменение одного или нескольких генов, вероятно, вовлеченных в формирование ионных каналов нейронов головного мозга.
- Приобретенные: т.е. тот тип эпилепсии, который вызывается внешними факторами.
Что касается генетической эпилепсии, то мы можем сказать следующее:
- Эпилепсия встречается у 90% субъектов, которые страдают генетичекой патологии, которая называется синдромом Ангельмана.
- Возникает у 1-10% пациентов, страдающих от синдрома Дауна.
- Некоторые исследования показали, что в паре однояйцевых близнецов, если один из них страдает эпилепсией, другой имеет более 50% вероятности столкнуться с патологией, в то время как в случае гетерозиготных близнецов вероятность составляет около 15%.
- Одна из форм доброкачественной эпилепсии детства проявляется в ночное время или в часы, предшествующие пробуждению.
- Миоклоническая эпилепсия детства характеризуется появлением интенсивных мышечных спазмов.
Что касается приобретенной эпилепсии, то наиболее часто к развитию патологии приводят:
- Опухоли головного мозга, которые являются причиной 4% случаев истинной эпилепсии и 30% случаев припадков.
- Инфекционные заболевания, такие как герпетический энцефалит (вызывает эпилептические припадки в 50% случаев), менингит (менее 10% случаев), инфицирование свиным цепнем (приводит к эпилепсии в 50% случаев) и другие инфекции головного мозга, например, церебральная малярия и токсоплазмоз.
- Нейродегенеративные расстройства, как болезнь Альцгеймера, рассеянный склероз, патологий иммунной системы, такие как аутоиммунный энцефалит.
- Злоупотребление алкоголем или употребление наркотиков во время беременности.
- Сильные травмы головы или травмы, связанные с хирургией головного мозга.
- Аутизм.
- Затруднение дыхания, произошедшое во время родов, которое вызывает временное состояние аноксии (недостатка кислорода) головного мозга у новорожденного.
- Инсульт или ишемия сосудов головного мозга и кровоизлияние в мозг.
- Метаболические расстройства, которые приводят к накоплению токсических продуктов.
Симптомы: как проявляются кризисы
Как упоминалось ранее, припадки проявляются по-разному. Тем не менее, существуют общие симптомы, которые включают в себя:
- Внезапную потерю сознания, длящуюся от нескольких секунд до нескольких минут.
- Снижение мышечного тонуса вплоть до атонии мышц, как скелетных мышц, так и сфинктерных (с непреднамеренным выходом кала и мочи).
- Интенсивные мышечные сокращения, которые вызывают сильную жесткость. Сильное сокращение мышц может вызвать также серьезные травмы, особенно если больной случайно прикусит язык.
- Судороги и вибрирующие движения конечностей.
- Потеря слюна и пена у рта.
- Ощущение головокружения и головные боли.
Лекарства, чтобы контролировать приступы эпилепсии
Медицинские лечения эпилепсии предусматривают, в основном, введение лекарств для контроля возникновения и симптоматики эпилептических припадков, так как эта патология является хронической и не подаётся полному излечению.
Наиболее часто используют:
- Вальпроат натрия – противосудорожное лекарство, полезно для борьбы с судорогами во время эпилептических припадков
- Клобазам – бензодиазепин, который, чаще всего, используются при тонико-клонических судорогах.
- Эзогабин – используется в лечении парциальной эпилепсии.
- Леветирацетам – используется в случае частичных, тонико-клонических и миоклонических припадков.
- Фенитоин – используемый для лечения тонико-клонических судорог.
- Топирамат – используются в случае тонико-клонических судорог и генерализованной эпилепсии.
- Клоназепам – используется в качестве терапевтического усилителя в комбинации с одним из других противоэпилептических препаратов.
Лекарства необходимо принимать в течение всей жизни, чтобы обеспечить хороший контроль патологии, но если больное не имеет эпилептических припадков в течение 2-4 лет, то дозу лекарства можно постепенно сокращать до полного отказа.
Хирургия: в случае неэффективности лекарств
Контроль судорог также может быть реализован с помощью хирургических методов, особенно у тех пациентов, которые имеют плохую реакцию на лекарства.
Возможно выполнение следующих хирургических процедур:
- Резекция передней височной доли головного мозга с одновременной резекцией гипокампа, чтобы уменьшить возникновение эпилептических припадков.
- Удаление или уменьшение опухолевой массы, возможно, несущих ответственность за судороги.
- Удаление некоторых частей неокортекса головного мозга, чтобы уменьшить возникновение эпилептических припадков.
Одним из инновационных методов является стимуляция блуждающего нерва или нейростимуляция. Путём хирургического вмешательства на уровне блуждающего нерва пациента помещается электростимулирующий прибор. Этот прибор через стимуляцию блуждающего нерва может уменьшить возникновение эпилептических припадков.
Альтернативные методы лечения эпилепсии
Среди альтернативных методик лечения эпилепсии выделяют, прежде всего, диету с низким содержанием углеводов. Точный механизм, почему она снижает количество и частоту эпилептических приступов, не ясен, но, по всей видимости, это связано с накоплением кетоновых тел (образуются при отсутствии глюкозы), которые способны уменьшить электрическую активность нейронов.
Наряду с кетогенной диетой, возможно использование других альтернативных методов лечения, таких как йога, повышающих устойчивость к стрессу и, следовательно, уменьшающих эпилептические припадки, связанные со стрессовыми событиями.
sekretizdorovya.ru
что надо знать о заболевании
Об эпилепсии слышал каждый из нас, однако, далеко не все представляют, что это за заболевание, как проявляется и почему возникает. У большинства эпилепсия ассоциируется с эпилептическим припадком, во время которого пациент бьется в судорогах, а изо рта у него идет пена. В действительности все не совсем так – проявлений эпилепсии немало, в некоторых случаях приступы проходят иначе.
Об эпилепсии известно довольно давно, пожалуй, она является одним из самых старых распознаваемых состояний в мире – обнаружены описания заболевания, которым несколько тысяч лет. Люди, страдающие эпилепсией и члены их семей, предпочитали скрывать свой диагноз – это часто происходит и в наши дни. Эксперты Всемирной организации здравоохранения отмечают, что «на протяжении столетий эпилепсия была окружена страхом, непониманием, дискриминацией и социальной стигматизацией. Во многих странах стигматизация в некоторых ее формах продолжается и поныне и может повлиять на качество жизни людей, страдающих этим расстройством, а также их семей».
26 марта – Всемирный день больных эпилепсией или, как его еще называют, Фиолетовый день. Он был придуман в 2008 году девятилетней Кессиди Меган, решившей доказать обществу, что несмотря на свой диагноз она ничем не отличается от всех остальных людей. Сейчас во всем мире насчитывается около 50 миллионов человек, страдающих эпилепсией, которая считается одним из наиболее распространенных неврологических заболеваний. О заболевании, пациентах и методах лечения говорят самое разное, нередко люди пребывают во власти стереотипов, мифов и заблуждений. Разберемся, что такое эпилепсия, как ее лечат и в чем ошибаются многие из нас.
Действительно, несколько десятков лет назад считалось, что лечение эпилепсии – прерогатива психиатров. А еще раньше существовало мнение, что эпилепсия – одна из форм сумасшествия. Пациентов, испытывавших приступы, помещали в дома для умалишенных и изолировали от общества. Кроме того, была распространена точка зрения, что таким людям не стоит вступать в брак и рожать детей.
Бывают различные формы эпилепсии и далеко не во всех случаях они являются наследственными. Большинство людей, страдающих этим заболеванием, не страдают слабоумием или недостатком интеллекта – диагноз не мешает им вести вполне полноценную жизнь.
В тех случаях, когда у пациента действительно есть умственная отсталость, эпилепсия чаще всего сочетается с другими нарушениями, например, тяжелым заболеванием мозга.
Сейчас совершенно точно известно, что это заболевание не является психическим, а людей, страдающих эпилепсией, направляют к неврологу или эпилептологу – специалисту именно по этому заболеванию.
Эпилепсия может развиться в любом возрасте, однако в 70% случаев заболевание впервые диагностируют у детей или подростков. Кроме того, болезнь часто поражает и людей пожилого возраста. Причины возникновения эпилепсии могут быть самые разные: перенесенные инфекции, неврологические заболевания, например, инсульты.
Многие считают, что люди, у которых диагностирована эпилепсия, обречены на пожизненные страдания. Это совсем не так. В настоящее время около 70% случаев эпилепсия поддается лечению и во многих случаях удается достичь ремиссии. Немаловажным при этом является приверженность пациента лечению, то есть своевременный прием назначенных препаратов и отсутствие нарушений режима (например, накладывается запрет на алкоголь).
Широко распространено заблуждение, что прием противоэпилептических препаратов сопровождается рядом серьезных осложнений и потому люди относятся к таким лекарствам с подозрением. Конечно, лекарства эти довольно серьезные и принимаются лишь при назначении врача и под его контролем, однако отказываться от их приема не нужно – последствия приступов являются для организма гораздо более опасными. Прием любого назначенного препарата начинают с минимальной дозы, постепенно увеличивая ее до той, которая подходит для каждого конкретного пациента.
Биполярное расстройство: причины, симптомы, последствия
Существует немало раздражителей, способных вызвать приступы у пациентов с эпилепсией. Среди них мерцающий свет, нарушение режима дня (недосыпание, смена часовых поясов) и питания, стресс, прием алкоголя, наркотиков и некоторых лекарственных препаратов.
Жизнь с эпилепсией требует от пациента достаточно серьезного самоконтроля. К счастью, с большинством раздражителей, провоцирующих приступы, можно справиться или избежать их.
Многие убеждены, что приступы проходят по единственно возможному сценарию – человек теряет сознание, бьется в судорогах, вокруг рта появляется пена. Это совсем не так.
«Приступами могут быть любые внезапные события, которые происходят с человеком. Его задача в этом случае — обратиться к врачу, а задача врача – квалифицировать событие. То есть, распознавать, что случилось, должен врач», – отмечает Кира Владимировна Воронкова, профессор, д.м.н., врач-невролог, эпилептолог, вице-президент Объединения врачей-эпилептологов и пациентов России.
Что может насторожить человека и заставить прийти к врачу? «Приступ замирания, застывания, остановки взгляда и речи без падения, но с возможным перебиранием руками или причмокиваниями, – добавляет Кира Владимировна, – Могут быть приступы подергиваний верхних и/или нижних конечностей. Тогда могут даже выпадать предметы из рук и возникать приседания с падениями назад».
Могут возникать и другие странные, с обывательской точки зрения, вещи. По мнению эксперта, это и зрительные образы (не путать с мигренью!), иногда очень простые, а также слуховые, обонятельные, вкусовые галлюцинации; локальные онемения и подергивания в одной конечности иногда с переходом и на другие участки (например, может «задрожать» рука или возникнуть онемение в лице). Может быть ощущения странной обстановки, каких-то странных мыслей и чувств, искажений действительности. Все эти явления и другие должны пациента заставить задуматься о походе к врачу-неврологу. Важно, что любые внезапные странные приступы должны насторожить человека, однако давать оценку происходящему может только врач.
Если у человека рядом возникает самый известный тип эпилептического приступа – с падениями, судорогами и потерей сознания, иногда – с прикусыванием языка, пеной изо рта, то самое главное в данном случае – не навредить.
«Человека нужно положить на бок, подложить под голову мягкий предмет (одежду или сумку, например) и засечь время, – объясняет Кира Владимировна – Категорически запрещено вставлять что-то в рот, разжимать зубы, сдерживать и наваливаться на человека, поливать его водой. Приступы обычно сами начинаются и сами заканчиваются, а сознание после приступа может быть спутанным. Иногда требуется вызвать скорую помощь, особенно если приступ длительный – более нескольких минут. Однако если возникают вышеописанные приступы без падений, то с человеком достаточно просто побыть рядом, понаблюдать, чтобы он не попал в травмоопасную ситуацию».
med.vesti.ru
Как правильно пишется слово «эпилептолог»
эпилепто́лог
эпилепто́лог, -а
Источник: Орфографический
академический ресурс «Академос» Института русского языка им. В.В. Виноградова РАН (словарная база
2020)
Делаем Карту слов лучше вместе
Привет! Меня зовут Лампобот, я компьютерная программа, которая помогает делать
Карту слов. Я отлично
умею считать, но пока плохо понимаю, как устроен ваш мир. Помоги мне разобраться!
Спасибо! Я стал чуточку лучше понимать мир эмоций.
Вопрос: устроенный — это что-то нейтральное, положительное или отрицательное?
Отправить комментарий
Орфографический словарь русского языка (онлайн)
Как пишется слово «эпилептолог» ?
Правописание слова «эпилептолог»
А Б В Г Д Е Ж З И Й К Л М Н О П Р С Т У Ф Х Ц Ч Ш Щ Э Ю Я
эпилепто́лог, -а
Рядом по алфавиту:
э́пико-драмати́ческий
эпико́тиль , -я
эпикри́з , -а
эпикрити́ческий
Эпику́р , -а
эпикуре́ец , -е́йца, тв. -е́йцем, р. мн. -е́йцев
эпикуреи́зм , -а
эпикуре́йский
эпикуре́йство , -а
эпиле́псия , -и
эпиле́птик , -а
эпилепти́ческий
эпилепти́чка , -и, р. мн. -чек
эпилепто́ид , -а
эпилепто́идный
эпилепто́лог , -а
эпилептологи́ческий
эпилептоло́гия , -и
эпилептоподо́бный
эпили́новый
эпили́рование , -я
эпили́рующий
эпило́г , -а
эпило́говый
эпиля́тор , -а
эпиляцио́нный
эпиля́ция , -и
эпимагмати́ческий
эпиме́диум , -а
эпимера́зы , -а́з, ед. -а́за, -ы
эпиморфо́з , -а
Русский[править]
Морфологические и синтаксические свойства[править]
| падеж | ед. ч. | мн. ч. |
|---|---|---|
| Им. | эпилепто́лог | эпилепто́логи |
| Р. | эпилепто́лога | эпилепто́логов |
| Д. | эпилепто́логу | эпилепто́логам |
| В. | эпилепто́лога | эпилепто́логов |
| Тв. | эпилепто́логом | эпилепто́логами |
| Пр. | эпилепто́логе | эпилепто́логах |
эпилепто́лог
Существительное, одушевлённое, мужской род, 2-е склонение (тип склонения 3a по классификации А. А. Зализняка).
Корень: —.
Произношение[править]
- МФА: [ɛpʲɪlʲɪˈptoɫək]
Семантические свойства[править]
Значение[править]
- Значение этого слова или выражения пока не указано. Вы можете предложить свой вариант. ◆ Отсутствует пример употребления (см. рекомендации).
- Значение этого слова или выражения пока не указано. Вы можете предложить свой вариант. ◆ Отсутствует пример употребления (см. рекомендации).
Синонимы[править]
Антонимы[править]
Гиперонимы[править]
Гипонимы[править]
Родственные слова[править]
| Ближайшее родство | |
Этимология[править]
Происходит от ??
Фразеологизмы и устойчивые сочетания[править]
Перевод[править]
| Список переводов | |
Библиография[править]
From Wikipedia, the free encyclopedia
An epileptologist is a neurologist who specializes in the treatment of epilepsy.[1] Epileptologists are experts in epileptic seizures and seizure disorders, anticonvulsants, and special situations involving seizures, such as cases in which all treatment intended to stop seizures has failed and epilepsy (especially poorly controlled epilepsy) in pregnant women.[2][3] Some epileptologists specialize in treatment of epilepsy in children.[4]
The training required for expertise in epilepsy generally involves a residency in neurology or pediatric neurology followed by a fellowship in clinical neurophysiology or epilepsy. The American Board of Psychiatry and Neurology first held subspecialty certifications in epilepsy after a vote in 2010 with ACGME-accredited fellowships appearing in the mid-2010s. Accredited fellowships are one year in duration and focus on training in EEG, surgical planning, and the clinical treatment of epilepsy.
An epileptologist is not necessary for the treatment of all seizure disorders, and is generally only
consulted if seizures do not stop, despite treatment from a regular physician or neurologist.[5]
Origin of the field[edit]
The field of epileptology was first created early in the 20th century. William P. Spratling is identified as the first epileptologist. He is said to have coined the term in 1904.[6]
References[edit]
- ^ Wilner, A.N. (2008). Epilepsy 199 Answers: A Doctor Responds To His Patients Questions. Demos Medical Publishing. ISBN 9781932603354.
- ^ Devinsky, O. (2008). Epilepsy: Patient and Family Guide. Demos Medical Publishing, LLC. ISBN 9781934559918.
- ^ Schachter, S.C.; Schomer, D.L. (1997). The Comprehensive Evaluation and Treatment of Epilepsy: A Practical Guide. Elsevier Science. ISBN 9780080529462.
- ^ Lüders, H.; Comair, Y.G. (2001). Epilepsy Surgery. Lippincott Williams & Wilkins. ISBN 9780781714426.
- ^ Gumnit, R.J. (1995). Your Child and Epilepsy. Demos Medical Publishing LLC. ISBN 9780939957767.
- ^ Chillemi, S. (2005). Live Learn, and Be Happy with Epilepsy. Lulu Enterprises Incorporated. ISBN 9781411630086.
External links[edit]
Media related to Epileptologists at Wikimedia Commons
From Wikipedia, the free encyclopedia
An epileptologist is a neurologist who specializes in the treatment of epilepsy.[1] Epileptologists are experts in epileptic seizures and seizure disorders, anticonvulsants, and special situations involving seizures, such as cases in which all treatment intended to stop seizures has failed and epilepsy (especially poorly controlled epilepsy) in pregnant women.[2][3] Some epileptologists specialize in treatment of epilepsy in children.[4]
The training required for expertise in epilepsy generally involves a residency in neurology or pediatric neurology followed by a fellowship in clinical neurophysiology or epilepsy. The American Board of Psychiatry and Neurology first held subspecialty certifications in epilepsy after a vote in 2010 with ACGME-accredited fellowships appearing in the mid-2010s. Accredited fellowships are one year in duration and focus on training in EEG, surgical planning, and the clinical treatment of epilepsy.
An epileptologist is not necessary for the treatment of all seizure disorders, and is generally only
consulted if seizures do not stop, despite treatment from a regular physician or neurologist.[5]
Origin of the field[edit]
The field of epileptology was first created early in the 20th century. William P. Spratling is identified as the first epileptologist. He is said to have coined the term in 1904.[6]
References[edit]
- ^ Wilner, A.N. (2008). Epilepsy 199 Answers: A Doctor Responds To His Patients Questions. Demos Medical Publishing. ISBN 9781932603354.
- ^ Devinsky, O. (2008). Epilepsy: Patient and Family Guide. Demos Medical Publishing, LLC. ISBN 9781934559918.
- ^ Schachter, S.C.; Schomer, D.L. (1997). The Comprehensive Evaluation and Treatment of Epilepsy: A Practical Guide. Elsevier Science. ISBN 9780080529462.
- ^ Lüders, H.; Comair, Y.G. (2001). Epilepsy Surgery. Lippincott Williams & Wilkins. ISBN 9780781714426.
- ^ Gumnit, R.J. (1995). Your Child and Epilepsy. Demos Medical Publishing LLC. ISBN 9780939957767.
- ^ Chillemi, S. (2005). Live Learn, and Be Happy with Epilepsy. Lulu Enterprises Incorporated. ISBN 9781411630086.
External links[edit]
Media related to Epileptologists at Wikimedia Commons
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Кто такой эпилептолог?
Эпилептолог представляет собой медицинского специалиста в области диагностики и лечения эпилепсии. Стать эпилептологом может только врач, уже имеющий узкую специализацию в области неврологии или психиатрии.
Несмотря на кажущуюся простоту данной дисциплины, охватывающую всего одно заболевание, быть достойным ее представителем достаточно затруднительно. Дело в том, что для этого необходимо располагать большим багажом знаний в области генетики, фармакологии, педиатрии (детским эпилептологам), психиатрии, неврологии, инструментальной диагностики и др.
Чем занимается эпилептолог?
Эпилептолог занимается диагностикой и лечением больных эпилепсией пациентов. Как правило, на его долю приходятся особые категории больных, лечение которых у специалистов других профилей (неврологов и психиатров) оказалось малоэффективным или не проводилось в принципе в связи с физиологическими особенностями (малый возраст, беременность, аномалии развития нервной системы, наследственные синдромы и др.).
Основной задачей данного специалиста является прекращение или максимальное урежение приступов заболевания и вместе с тем улучшение качества жизни пациента. Для этого необходимо выяснить причину заболевания и устранить ее, если это представляется возможным. Однако в большинстве случаев причина заболевания остается невыясненной и единственным возможным методом лечения остается влияние на различные звенья ее патогенеза (механизма развития болезни). С этой целью чаще прибегают к медикаментозной терапии, реже к физиотерапевтическим и хирургическим методам лечения.
В связи с тем, что таких специалистов относительно не много, попасть к ним на прием бывает достаточно затруднительно. Однако этого может и не потребоваться, поскольку подавляющее большинство больных эпилепсией положительно реагируют на лечение, назначенное неврологом или психиатром, найти которых значительно проще. К эпилептологу направляются пациенты с редкими и сложными формами заболевания, нуждающиеся в серьезных дополнительных исследованиях и методах лечения.
Найти эпилептолога можно в медицинских учреждениях третьей и четвертой ступени (областного и регионального значения соответственно) и менее вероятно в учреждениях второй ступени (городского значения).
С какими симптомами обращаются к эпилептологу?
Вопреки сложившемуся стереотипу судороги (судорожный синдром) и эпилепсия не являются синонимами. Судороги являются лишь наиболее очевидным проявлением эпилепсии, в то время как бывают припадки и иного характера. Таким образом, симптомов заболевания достаточно много, причем не знающий человек никогда не заподозрит, например, в резком изменении поведения или отсутствии внимания эпилепсию. Исходя из характеристик симптомов, можно провести предварительную диагностику причины припадков и ориентировочную локализацию очага возбуждения.
Симптомы, с которыми следует обращаться к эпилептологу
|
Симптом |
Механизм возникновения симптома |
Дополнительные исследования, необходимые для диагностики причины симптома |
Заболевания, о которых может свидетельствовать симптом |
|
Генера-лизованные судороги (распростра-ненные на все тело) |
— одновременное синхронное многократно повторяющееся возбуждение всех нейронов головного мозга и, в частности, двигательных участков коры; — присутствие постоянного очага эпилептической активности, с которого возбуждение распространяется на весь мозг (вторично-генерализованные приступы). |
|
|
|
Парциальные судороги (только в определенной части тела) |
— наличие постоянного очага эпилептической активности в определенной области головного мозга. |
|
|
|
Потеря сознания (эпилептическая кома) |
— энергетическое голодание нейронов головного мозга, отмечающееся после приступа заболевания; — временная рефрактерность (невозможность возбуждения) нейронов головного и спинного мозга после их массовой деполяризации (разряда). |
|
|
|
Ретроградная амнезия (утрата памяти о самом приступе и о некотором времени до его наступления) |
— из-за высокой электрической активности мозга во время приступа нейроны, ответственные за формирование памяти, временно перестают функционировать; — нарушение обмена веществ в нейронах головного мозга ведет к прерыванию нервных цепей, посредством которых и формируется память. |
|
|
|
Резкое изменение настроения (агрессия, апатия, подозри-тельность и др.) |
— возникновение очага эпилептической активности в области структур, ответственных за проявление высших эмоций (островковая доля головного мозга и др.). |
|
|
|
Ощущение уже виденного (дежавю) |
— появление очага эпилептической активности в области мозга, ответственной за узнавание определенных событий, как будто они уже случались с пациентом ранее. |
|
|
|
Возникновение галлюцинаций (зрительных, слуховых, обонятельных, вкусовых или сложных) |
— присутствие очага эпилептической активности в области соответствующих корковых анализаторов (зрительных, слуховых, обонятельных и др.). |
|
|
|
Приступы потери речи или неконтро-лируемых звуков, реплик |
— возникновение очага эпилептической активности в речевом центре Брока (прецентральная извилина); — увеличение секреции дофамина в базальных ганглиях или увеличение чувствительности к нему (синдром Туретта). |
|
|
|
Приступы головокружения |
— появление очага эпилептической активности в высших анализаторах равновесия (мозжечок, височная доля головного мозга и др.); — воспаление восьмой пары нервов (преддверно-улитковый нерв); — повышение давления в перепончатом лабиринте внутреннего уха. |
|
|
|
Вегетативные приступы (тошнота, потливость, изменение артериального давления и др.) |
— возникновение очага эпилептической активности в области вегетативных ядер, расположенных в ромбовидной ямке головного мозга; — присутствие в организме злокачественной гормонпродуцирующей опухоли (феохромоцитомы, карциноида, хорионэпителиомы и др.); — возбуждение вегетативной нервной системы в связи с соматическими заболеваниями (язвенная болезнь желудка и двенадцатиперстной кишки, холецистит, артериальная гипертензия и др.); — побочное действие некоторых лекарственных препаратов и др. |
|
|
|
Появление ауры (определенное индивидуальное чувство, предшествующее приступу) |
— зарождение эпилептического очага в определенной области головного мозга, возбуждение с которого постепенно распространяется на весь мозг с развитием генерализованного приступа эпилепсии. |
|
|
|
Связь приступов с определенными физиоло-гическими состояниями (сон, менструация, повышение температуры тела), условиями среды (вспышки света) или вызванными факторами (употребление определенных продуктов питания, вдыхание паров бензина, употребление наркотических средств, алкогольное опьянение и др.) |
— возникновение эпилептического очага под влиянием определенной стимуляции или в определенных состояниях организма. |
|
|
Какие исследования проводит эпилептолог?
В повседневной практике эпилептолог чаще всего прибегает к использованию ЭЭГ (электроэнцефалографии), а также различных модификаций данного метода (с разнообразными способами стимуляции, во сне, с лишением сна и др.). Данное исследование необходимо с целью подтверждения диагноза эпилепсии.
Для того же, чтобы выяснить причину заболевания и исключить патологии, способные проявляться судорожным синдромом, имитируя эпилепсию, часто требуется более широкий спектр инструментальных исследований, начиная от самых простых и заканчивая сложными и изощренными.
Инструментальные исследования, назначаемые эпилептологом
|
Вид исследования |
Метод проведения исследования |
Заболевания, выявляемые при помощи данного исследования |
|
ЭЭГ (электроэнцефалография) |
Пациент находится в положении сидя или лежа на спине. К его голове по определенной схеме прикрепляются электроды, соединенные с электроэнцефалографом. Внутри данного аппарата располагается усилитель сигналов, датчики и устройство для регистрации электрической активности различных структур мозга. Во время исследования аппарат считывает показания со средней частотой в 250 раз в секунду и выводит данные на бумажную ленту или формирует изображение на экране компьютера в виде графика. Современные модели аппаратов способны диагностировать патологические изменения, совпадающие заложенной в них базой данных, однако их заключения всегда проверяются опытным специалистом. Для постановки диагноза эпилепсии ЭЭГ должна проводиться непосредственно в момент приступа, иначе она окажется неинформативной. |
|
|
ЭЭГ с ритмичной стимуляцией светом, звуком, запахом и др. |
Методика исследования аналогична простой ЭЭГ, однако дополняется определенными способами, позволяющими провоцировать приступ, поскольку вне приступа ЭЭГ является неинформативной. Чаще всего возбуждающим эпилептический очаг раздражителем является мерцающий свет, несколько реже звук определенных характеристик, специфический запах (чеснока, бензина, специй и др.). В некоторых случаях приступы вызываются даже приемом определенных пищевых продуктов. |
|
|
ЭЭГ во сне |
При данном исследовании к голове пациента прикрепляются электроды электроэнцефалографа, после чего его вводят в медикаментозный сон или же он засыпает самостоятельно. Во время сна осуществляется постоянная регистрация электрической активности мозга. Исследование актуально для тех пациентов, у которых приступы случаются преимущественно во время сна. Его целью является выяснение связи между возникновением приступа и наступлением определенной фазы сна. |
|
|
ЭЭГ с лишением сна |
Перед проведением исследования пациенту рекомендуют бодрствовать на протяжении определенного количества часов, после которых у него обычно случаются приступы эпилепсии. Причем, данные приступы могут проявляться как в виде генерализованных судорог, так и в виде парциальных (судорожных, галлюцинаторных, дисмнестических и др.) припадков. Принцип проведения исследования аналогичен стандартной ЭЭГ. |
|
|
Вестибулярные миогенные вызванные потенциалы |
При данном исследовании в ухо пациента помещается источник звука определенных характеристик. Параллельно с этим к грудино-ключично-сосцевидной мышце с той же стороны прикрепляются датчики, регистрирующие ее сокращения в зависимости от варианта звуковой стимуляции вестибулярного аппарата. Таким образом, оценивается состояние нервных структур, обеспечивающих выполнение данного рефлекса (нижний вестибулярный нерв, вестибулоспинальный тракт). Эпилептолог проводит данное исследование для дифференциальной диагностики с заболеваниями вестибулярного аппарата и демиелинизирующими заболеваниями нервной системы. |
|
|
КТ (компьютерная томография) головного мозга |
Во время данного исследования пациент укладывается на специальный стол, выполненный из материала, практически полностью пропускающего ионизирующее излучение. Затем данный стол перемещается в отверстие, сформированное контуром аппарата, представляющим собой незамкнутое кольцо. После того как стол с пациентом устанавливается в необходимое для исследования место, аппарат включают на короткое время (в среднем 5 — 30 сек). Принцип исследования заключается в одновременном выполнении множества цифровых рентгеновских снимков во многих проекциях (48 — 52), после чего снимки совмещают при помощи компьютера и создают трехмерную реконструкцию внутренних анатомических структур в исследуемой части тела. Данное исследование проводится с целью выявления причины эпилепсии и дифференциальной диагностики со схожими в клиническом отношении заболеваниями. |
|
|
МРТ (магнитно-резонансная томография) головного мозга |
Во время данного исследования лежащий на столе пациент помещается в туннель, образованный контуром аппарата. Сам аппарат представляет собой мощный электромагнит, во время работы которого атомы водорода в теле пациента начинают испускать фотоны определенных длин волн, которые улавливаются датчиками, установленными в стенках туннеля. Затем полученные данные суммируются и при помощи компьютера выстраиваются в трехмерную модель, точно повторяющую анатомическую структуру исследуемой области тела пациента. Наибольшая информативность достигается при исследовании мягких тканей, богатых жидкостью. |
|
|
Картирование головного мозга (функциональная МРТ) |
Процедура исследования аналогична простой МРТ, однако ее принцип несколько отличается. Он состоит в том, что участки мозга, которые активно работают в определенный момент времени, лучше снабжаются кислородом за счет расширения кровеносных сосудов. Кислород необходим для расщепления глюкозы и получения энергии, которую нервные клетки используют для выполнения своих функций. Носителем кислорода в данном случае являются молекулы оксигемоглобина, находящиеся в эритроцитах (красных кровяных тельцах). Сигнал, получаемый от молекул оксигемоглобина в магнитном поле, имеет заранее известные характеристики, поэтому его достаточно легко отследить. Таким образом, области наиболее сильного сигнала визуально соответствуют наиболее интенсивно работающим областям мозга. |
|
|
ЭхоЭГ (эхоэнцефалография или ультразвуковое исследование головного мозга) |
Во время данного исследования пациент находится в положении сидя или лежа. К его голове прикладывается излучатель ультразвуковых волн, который у части аппаратов является и их приемником. У другой части аппаратов приемник располагается отдельно. Для уменьшения помех рекомендуется тесный кожный контакт с предварительным нанесением на ее поверхность специального геля. Принцип метода основан на том, что различные ткани по-разному пропускают ультразвуковое излучение. То излучение, которое они не в состоянии пропустить, они отражают. Отраженные волны улавливаются приемником. Исходя из времени, требующегося на то, чтобы волна дошла от источника до ткани, от которой она отражается, и обратно к приемнику, аппарат вычисляет глубину ее залегания. Учитывая то, что мягкие ткани не являются однородными, а состоят из мышц, фасций, сосудов и нервов, обладающих различной проницаемостью для ультразвуковых волн, на экране аппарата выстраивается схематическое их изображение. Эпилептолог назначает данное исследование для дифференциальной диагностики между эпилепсией и судорожным синдромом иной причины. |
|
|
Допплерография сосудов головного мозга |
Положение больного такое же, как и при простой ультрасонографии (УЗИ). Во время исследования также используется излучатель и приемник ультразвуковых волн, однако принцип метода несколько отличается. Допплерография основывается на определении разницы во времени, необходимого, для того чтобы ультразвуковая волна достигла эритроцитов, циркулирующих в крови, и времени, необходимого для ее возвращения к источнику. Чем больше полученная разница, тем выше скорость кровотока в отдельно взятом кровеносном сосуде. Знак разницы (положительный или отрицательный) указывает на направление кровотока. В результате на экране монитора появляется изображение внутренних структур тела как на УЗИ с тем отличием, что в местах нахождения кровеносных сосудов их просвет окрашивается в синий или красный цвет в зависимости от направления кровотока. |
|
|
Реоэнцефалография |
При данном исследовании к голове пациента согласно определенной схеме прикладываются электроды, после чего в них подается ток низкой силы и высокой частоты. Одновременно с подачей тока измеряется электрическое сопротивление тканей, которое изменяется в зависимости от их кровенаполнения. |
|
|
Церебральная ангиография |
Ангиографией называется метод визуализации сосудистого русла той или иной части тела. Во время исследования пациент находится в положении лежа на спине. Перед началом процедуры пациенту посредством пункции бедренной артерии вводят специальный проводник, который под контролем рентгена или УЗИ подводят к сонной артерии с необходимой стороны. Когда все приготовления проведены одновременно осуществляют подачу контрастного вещества через проводник и включают регистрирующее устройство, которым может служить рентген аппарат, КТ, МРТ или ПЭТ (позитронно-эмиссионная томография). В результате у исследователя оказывается последовательность снимков или трехмерная реконструкция, отражающая распространение контрастного вещества по сосудистому руслу со всеми его особенностями. |
|
|
Сцинтиграфия (радионуклидное сканирование) |
Во время данного исследования пациенту внутривенно вводится радиофармпрепарат, создающий излучение заранее известного спектра. Особенностью данного препарата является способность накапливаться в тканях, к которым у него имеется тропизм (сродство). Поскольку эпилептолог заинтересован в выявлении патологии головного мозга, то он использует радиофармпрепарат, имеющий тропизм к нейронам головного мозга, (фтордезоксиглюкоза). По прошествии 20 — 30 минут пациент помещается в гамма-камеру – специальный ящик с вмонтированными в стенку датчиками излучения, в котором он находится на протяжении нескольких минут. На протяжении этого времени датчики регистрируют излучение с характеристиками введенного радиофармпрепарата с каждого квадратного сантиметра тела. В результате на экране аппарата появляется двухмерное изображение человеческого тела, на котором цветами красного спектра выделяются области наиболее высокой концентрации радиофармпрепарата и цветами синего спектра – области низкой его концентрации. |
|
|
УЗИ (ультразвуковое исследование) органов брюшной полости, забрюшинного пространства, малого таза, щитовидной железы и др. |
Во время данного исследования пациент находится в горизонтальном положении (на спине, на животе или на боку). В редких случаях требуется сидячее или вертикальное положение больного. На кожу над исследуемой областью помещается излучатель ультразвуковых волн, который часто по совместительству является и их приемником. Между кожей и излучателем рекомендуется присутствие тонкого слоя геля, сглаживающего помехи, вызываемые контактом с воздухом. Принцип метода основан на том, что различные по плотности ткани по-разному отражают ультразвук. Аппарат определяет время, необходимое, для того чтобы волна распространилась от источника до определенного типа ткани, и отразившись вернулась обратно, после чего вычисляет, таким образом, расстояние до нее. Интенсивность отраженного сигнала свидетельствует о плотности ткани. В результате на экране монитора появляется изображение внутренних структур в глубинном разрезе. Эпилептолог использует УЗИ с целью дифференциальной диагностики эпилепсии с другими причинами судорожного синдрома. |
|
Какие лабораторные анализы назначает эпилептолог?
Помимо инструментальных исследований эпилептолог часто прибегает к назначению лабораторных анализов. К сожалению, подтвердить диагноз эпилепсии при помощи анализов на сегодняшний день не представляется возможным, поэтому их основной задачей является исключение схожих по клиническому течению заболеваний, многие из которых представляют гораздо более серьезную опасность для жизни больного, чем сама эпилепсия.
Эпилептолог назначает следующие лабораторные анализы:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови;
- определение уровня катехоламинов в крови;
- определение уровня серотонина в крови;
- ионограмма;
- исследование уровня гормонов паращитовидных желез;
- микроскопический, цитологический, паразитологический и бактериологический анализ спинномозговой жидкости и содержимого кист головного мозга;
- онкомаркеры;
- коагулограмма;
- гистологическое исследование биоптата головного мозга и др.
Общий анализ крови
Общий анализ крови является обязательным исследованием в любой области медицины, поскольку он на самом раннем этапе диагностики позволяет получить общее представление о тяжести заболевания пациента, а также определить вектор дальнейшего поиска причины заболевания.
В общем анализе крови исследуются преимущественно количественный состав различных клеточных ее элементов – эритроцитов (красных кровяных телец), лейкоцитов (белых кровяных телец) и тромбоцитов (кровяных пластинок). Отклонения от нормальных значений одного или сразу нескольких показателей свидетельствует в пользу определенного заболевания.
Увеличение концентрации эритроцитов и/или гемоглобина (белок, транспортирующий газы крови) может быть как физиологическим компенсаторным – при курении, хронических заболеваниях дыхательной системы, длительном нахождении в высокогорье, так и патологическим – при эритремии (заболевание эритроцитарного ростка костного мозга). Снижение концентрации эритроцитов и/или гемоглобина называется анемией. Причин анемии много – начиная от заболеваний костного мозга и заканчивая авитаминозами, кровотечениями, аутоиммунными заболеваниями и др. В частности, симптомы эпилепсии может имитировать опухоль головного мозга, находящаяся в стадии роста или распада.
Увеличение концентрации лейкоцитов (лейкоцитоз) чаще является следствием воспалительного процесса, причем степень лейкоцитоза указывает на его выраженность. Однако не стоит исключать злокачественные заболевания крови, в частности, острые и хронические лейкозы. Помимо количественной оценки лейкоцитов большое значение имеет также лейкоцитарная формула – распределение лейкоцитов на подклассы. Увеличение доли палочкоядерных нейтрофилов (молодых форм) свидетельствует об остроте процесса, а также о том, что воспаление вызвано бактерией. Увеличение доли лимфоцитов говорит о том, что воспаление является вирусным или аутоиммунным. Увеличение доли эозинофилов свидетельствует об острой аллергической реакции или о паразитарном заболевании. Общее снижение концентрации лейкоцитов в крови является признаком снижения иммунитета.
Тромбоциты в крови ответственны за формирование тромбов с целью остановки кровотечения. Уменьшение их концентрации чаще всего свидетельствует о заболеваниях костного мозга, печени или селезенки. Результатом снижения числа тромбоцитов является увеличение риска геморрагического инсульта головного мозга. Рост концентрации тромбоцитов отмечается во время воспалительных реакций.
Последним, но явно не самым малозначительным показателем общего анализа крови является скорость оседания эритроцитов (СОЭ). Увеличение значения данного показателя отражает выраженность протекающей в организме воспалительной реакции, в особенности, если отмечается параллельный лейкоцитоз. Иногда чрезмерно высокие цифры СОЭ без сопутствующего лейкоцитоза говорят о злокачественном новообразовании.
Общий анализ мочи
Общий анализ мочи является обязательным исследованием, как и общий анализ крови. При правильной интерпретации и он может предоставить важные сведения, необходимые для постановки диагноза. Тем не менее, следует учитывать, что патологии, выявляемые при помощи данного анализа, являются преимущественно патологиями мочеполовой системы. Поэтому эпилептолог практически всегда назначает его для общей оценки состояния мочевыделительной системы, что исключительно важно при дозировании противоэпилептических средств.
Биохимический анализ крови
Биохимический анализ крови призван определить функцию и патологию каждой системы организма. Общее количество данных анализов крайне велико, поэтому, когда врач назначает биохимический анализ крови, он должен указать какие именно показатели его интересуют.
С целью дифференциальной диагностики эпилептолог назначает такие анализы как:
- общий белок;
- С-реактивный белок;
- тимоловая проба;
- общий билирубин и его фракции;
- трансаминазы;
- фракция ВВ креатинкиназы;
- гликемия;
- креатинин;
- мочевина;
- общий холестерин;
- триглицериды;
- липопротеиды высокой и низкой плотности;
- D-димеры и др.
Общий белок указывает на состояние здоровья пациента в целом. Его увеличение наблюдается при воспалительных заболеваниях и дегидратации (потеря жидкости организмом). Снижение уровня общего белка происходит при заболеваниях печени и почек, при длительном голодании, кровопотерях, хронических воспалительных заболеваниях, ожогах и интоксикациях. Знание уровня общего белка необходимо, для того чтобы не вызвать передозировку противоэпилептическими препаратами (антиконвульсантами). При низком уровне общего белка изменяется динамика распределения препарата по организму, а также снижается скорость его выведения.
С-реактивный белок и тимоловая проба отражают выраженность воспалительной реакции. Трансаминазы, билирубин и его фракции указывают на состояние печени. Креатинин и мочевина отражают эффективность выделительной функции почек. Гликемия указывает на интенсивность углеводного обмена. Общий холестерин, триглицериды и липопротеиды отражают состояние жирового обмена и влияют на вероятность образования тромбов. D-димеры являются специфическим маркером тромбоэмболии (закупорки сосуда тромбом), в частности, ишемического инсульта головного мозга.
Определение уровня катехоламинов в крови
Катехоламинами называются гормоны, выделяемые мозговым веществом надпочечников. К наиболее ярким представителям данной группы веществ относят адреналин (эпинефрин) и норадреналин (норэпинефрин). Их биологическим эффектом является сужение просвета артериол и вызываемое этим повышение артериального давления.
Резкие скачки артериального давления могут быть следствием роста феохромоцитомы – злокачественной гормонпродуцирующей опухоли надпочечников, синтезирующей те самые катехоламины. Поскольку повышение артериального давления часто сопровождается вегетативными симптомами (тошнота, рвота, головокружение), то является целесообразным исключение данного типа опухоли перед началом диагностирования иной причины парциальных вегетативных эпилептических приступов.
Определение уровня серотонина в крови
Серотонин представляет собой биологически активное вещество, участвующее в развертывании большого каскада реакций в организме. В частности, он ответственен за передачу нервных импульсов в головном мозге, а также в качестве гормона он обеспечивает развертывание аллергических реакций, стимулирует работу кровесвертывающей системы, увеличивает перистальтику кишечника и приводит к сужению кровеносных сосудов.
Отклонение концентрации данного вещества от нормы чревато серьезными последствиями, такими как затяжные депрессии, мигрень, шизофрения и галлюцинаторный синдром. Причиной снижения уровня серотонина может быть недостаточная инсоляция (нахождение под ультрафиолетовым излучением) по причине, например, короткого солнечного дня. Малодоступность некоторых продуктов питания, содержащих аминокислоты, необходимые для синтеза серотонина также может служить причиной его дефицита в организме. Увеличенные концентрации серотонина отмечаются при приеме лекарственных средств из группы трициклических антидепрессантов, а также наркотических средств. Кроме того, причиной могут быть карциноиды – редкие, потенциально злокачественные опухоли, синтезирующие серотонин.
Поскольку симптомы дефицита или избытка серотонина имитируют парциальные галлюцинаторные и аффективные приступы эпилепсии, то измерение уровня серотонина необходимо с целью дифференциальной диагностики между данными состояниями.
Ионограмма
Ионограммой называется определение концентраций основных электролитов крови – натрия, калия, магния, хлора и кальция. Отклонения данных показателей от нормальных значений может проявиться судорожным синдромом и отеком мозга. Таким образом, изменения в ионограмме могут провоцировать появление симптомов эпилепсии у пациента, не страдающего данным недугом и вести к дальнейшему необоснованному лечению противоэпилептическими препаратами, которые отнюдь не безвредны.
Исследование уровня гормонов паращитовидных желез
Паращитовидные железы синтезируют паратгормон (паратиреоидный гормон). Его эффект проявляется в повышении концентрации кальция в крови за счет разрушения костной ткани и приостановки выведения кальция с мочой. Повышение концентрации паратгормона в крови, отмечающееся главным образом при злокачественных гормонпродуцирующих опухолях паращитовидных желез, ведет к гиперкальциемии (увеличение уровня кальция в крови выше нормы), одним из проявлений которой является судорожный синдром. Таким образом, во избежание ложной постановки диагноза эпилепсии, рекомендуется предварительное исследование уровня паратиреоидного гормона.
Микроскопический, цитологический, паразитологический и бактериологический анализ спинномозговой жидкости и содержимого кист головного мозга
Анализ спинномозговой жидкости часто позволяет пролить свет на причину тех или иных неврологических симптомов. В частности, он позволяет провести дифференциальную диагностику истинной эпилепсии с многочисленными состояниями, имитирующими ее клинические проявления. Забор ее образца осуществляется стандартно путем люмбальной (в области поясничного отдела позвоночника) и реже цервикальной (в области шейного отдела позвоночника) пункции. Пунктирование кист значительно сложнее, поскольку требует использования дополнительной техники для трепанации черепа, а также для контроля точного введения иглы. Полученную спинномозговую жидкость можно подвергнуть нескольким анализам.
Наиболее простым и скорым является микроскопический анализ, требующий лишь нанесения капли жидкости на предметное стекло, накрытия ее покровным стеклом и последующего изучения в световом микроскопе. При необходимости производится предварительное окрашивание препарата для более четкого выделения определенных клеточных элементов. С его помощью удается на ранних этапах диагностики выявить в спинномозговой жидкости лейкоциты, эритроциты, бактерии, гной, грибок и другие патологические включения.
Паразитологический анализ проводится только при обнаружении в спинномозговой жидкости целых паразитов или их фрагментов. Его целью является идентификация паразита для последующего назначения наиболее целенаправленного лечения. В некоторых случаях для получения более информативного образца жидкости требуется произвести пункцию тканей мозга под контролем КТ или УЗИ с целью попадания в полость цисты (защитная оболочка, в которой находятся паразиты).
Цитологический анализ спинномозговой жидкости проводится, если при микроскопическом анализе в ней были найдены клетки, внешне отличающиеся от уже известных типов клеток. Суть исследования заключается в детальном изучении предположительно патологических клеток под сильным увеличением с использованием различных красителей. Целью метода является определение признаков атипии в исследуемых клетках. Чем выше уровень атипии, тем более злокачественной считается клетка. Таким образом, цитологический анализ спинномозговой жидкости направлен на обнаружение в ней клеток злокачественных опухолей, которые могут попадать туда в процессе ее роста.
Бактериологический анализ спинномозговой жидкости проводится, если после микроскопического анализа в ней были обнаружены живые бактерии или бактерии, поглощенные лейкоцитами и макрофагами. Суть метода заключается в помещении образца спинномозговой жидкости на твердые и жидкие питательные среды с последующим их хранением в термостате. По прошествии нескольких суток в питательных средах появляются колонии микроорганизмов. По внешним признакам данных колоний, а также путем применения дополнительных химико-физических методов осуществляется идентификация возбудителя или возбудителей воспалительного процесса, если их несколько. Кроме того, проводится тест чувствительности данных бактерий к антибиотикам для выявления наиболее эффективных из них. Преимуществом данного метода является высокая его точность, которая, к сожалению, требует достаточно долгого ожидания результатов (в среднем 7 — 14 дней).
Онкомаркеры
Онкомаркеры представляют собой различные по происхождению вещества, свидетельствующие о росте злокачественной опухоли. Таким веществом может быть продукт метаболизма опухоли, синтезируемое ею биологически активное вещество или антитела, вырабатываемые иммунной системой для борьбы с опухолью.
На современном этапе развития медицины выделено большое количество опухолевых маркеров, каждый из которых с той или иной вероятностью указывает на диагноз злокачественного новообразования определенного типа. Тем не менее, на данные анализы врачи полагаются не полностью, поскольку обнаружение онкомаркера не является гарантией наличия опухоли. Иными словами, обнаружения онкомаркеров не достаточно для постановки диагноза и является лишь весомым аргументом в пользу более целенаправленного ее поиска с применением других диагностических средств (КТ, МРТ, сцинтиграфия и др.). Однако отсутствие онкомаркеров позволяет достаточно уверенно сказать, что опухоль искомого типа на момент исследования в организме отсутствует.
Эпилептолог может назначить данный анализ с целью исключения наиболее часто встречающихся гистологических типов опухолей головного мозга.
Коагулограмма
Под коагулограммой подразумевается ряд анализов, характеризующих состояние свертывающей и противосвертывающей системы крови на данный момент времени. В число данных анализов входит протромбиновый индекс, международное нормализованное отношение, активированное частичное тромбопластиновое время, время свертывания по Ли-Уайту и др.
Эпилептолог может нуждаться в данных исследованиях для проведения дифференциальной диагностики с острыми нарушениями кровоснабжения мозга – геморрагическим и ишемическим инсультом головного мозга.
Гистологическое исследование биоптата головного мозга
Гистологическое исследование представляет собой наиболее точный на сегодняшний день метод диагностики большинства существующих заболеваний. Его принцип заключается в изучении под микроскопом тончайших срезов фрагмента патологической ткани после ее предварительной обработки и окраски. Из одного биоптата (фрагмента патологической ткани, полученного путем пункции или хирургического вмешательства) удается изготовить до 20 срезов и более.
Какие болезни лечит эпилептолог?
Эпилептолог специализируется на лечении всего одного заболевания – эпилепсии, однако в процессе дифференциальной диагностики ему приходится сталкиваться с большим количеством заболеваний из разных областей медицины, которые имеют схожие с ней клинические проявления. Кроме того, эпилепсия может иметь различные клинические варианты, подходы к лечению которых отличны друг от друга.
Каковы основные методы лечения эпилепсии?
Все методы лечения эпилепсии можно группировать на медикаментозные и немедикаментозные.
Медикаментозное лечение в подавляющем большинстве случаев является основным и демонстрирует хорошие результаты приблизительно у 70% пациентов. Основной целью такого лечения является снижение частоты приступов заболевания и укорочение каждого отдельного приступа. На сегодняшний день существует целый арсенал противоэпилептических средств первой, второй и даже третьей линии. Основным терапевтическим принципом является выбор подходящего препарата или комбинации препаратов, минимальные дозы которых обеспечивали бы достижение ремиссии заболевания (период исчезновения клинических проявлений).
Немедикаментозные методы лечения несколько более разнообразны, однако характеризуются, как правило, меньшей эффективностью. Одним их методов является поведенческая терапия, подразумевающая избегание ситуаций, провоцирующих начало приступа. К сожалению, лишь небольшая часть пациентов определенно знает, чем вызываются их приступы, и может, таким образом, их предотвратить. У остальных же приступы возникают без предшествующей стимуляции или теми стимулами, которые нельзя устранить.
В некоторых случаях эффективной оказывается кетогенная диета, заключающаяся в потреблении большого количества жиров и малого количества углеводов и белков. В таких условиях основным источником питания клеток мозга становятся кетоновые тела, образующиеся при распаде жиров. Судорожная готовность мозга при таком варианте питания у большинства пациентов снижается. Однако оборотной стороной такого лечения является ожирение и связанные с ним осложнения со стороны сердечно-сосудистой системы, костно-суставного аппарата и др.
Наконец, хирургическое лечение эпилепсии применяется только по определенным показаниям, когда ожидаемый эффект от него значительно превышает сопутствующие риски. Значительно чаще практикуется хирургическое лечение судорожного синдрома, вызванного, например, злокачественными опухолями или кистами головного мозга, субдуральными гематомами и др.
Какова приблизительная длительность лечения?
В подавляющем большинстве случаев лечение эпилепсии является пожизненным, поскольку снижение частоты приступов достигается только на время действия лекарственных препаратов. Прерывание медикаментозного лечения чревато скорым рецидивом (повторным обострением) заболевания. Исключением являются случаи успешного хирургического лечения эпилепсии. Однако часто даже эти пациенты после операции принимают небольшие дозы противоэпилептических препаратов.
Каков прогноз эпилепсии?
Прогноз эпилепсии зависит от клинического варианта приступов, их частоты и сложности.
Генерализованные приступы значительно ухудшают качество жизни больного, в особенности, если случаются часто (до нескольких раз в неделю). Такой пациент испытывает трудности скорее социального, чем физического характера. У него появляется нешуточный страх, что приступ случится с ним в общественном месте и рядом не окажется того, кто обычно помогает его пережить. Однако и физические трудности также могут быть существенными. Во время приступа данные пациенты могут серьезно травмироваться при падении, причем эти травмы могут представлять опасность для жизни.
Парциальные приступы обычно переносятся легче, не сопровождаются потерей сознания и временной амнезией (утратой памяти), поэтому практически не снижают качество жизни больного.
Умственные способности больных эпилепсией пациентов обычно не страдают. Таким образом, они ни сколько не уступают здоровым людям в скорости и продуктивности мышления. Исключения могут составлять лишь те случаи, при которых пациент длительное время находится в эпилептическом статусе, когда генерализованные приступы возникают настолько часто, что он не успевает прийти в сознание. Головной мозг при этом испытывает серьезное энергетическое голодание, результатом которого может стать гибель части нейронов и умственная отсталость. Однако, справедливости ради, нужно отметить, что подобные случаи достаточно редки.